ارتجاع مَعدي مريئي(GERD) هو مرض منتكس مزمن يسببه الارتجاع التلقائي والمتكرر بانتظام لمحتويات المعدة و/أو الاثني عشر إلى المريء، مما يؤدي إلى تلف الجزء السفلي من المريء.
ارتجاع المريء- عملية التهابية في الجزء البعيد من المريء ناجمة عن عمل عصير المعدة والصفراء وكذلك إنزيمات إفرازات البنكرياس والأمعاء على الغشاء المخاطي للعضو أثناء الارتجاع المعدي المريئي. اعتمادا على شدة وانتشار الالتهاب، يتم تمييز خمس درجات من التهاب المفاصل الروماتويدي، ولكن يتم التمييز بينها فقط على أساس نتائج الفحص بالمنظار.
علم الأوبئة.تصل نسبة انتشار مرض الارتجاع المعدي المريئي إلى 50% بين السكان البالغين. في أوروبا الغربية والولايات المتحدة، تشير الدراسات الوبائية واسعة النطاق إلى أن 40-50٪ من الناس يعانون بشكل مستمر (بتواتر متفاوت) من حرقة المعدة، وهي العرض الرئيسي لمرض ارتجاع المريء.
من بين أولئك الذين خضعوا للفحص بالمنظار للجهاز الهضمي العلوي، تم اكتشاف التهاب المريء بدرجات متفاوتة في 12-16٪ من الحالات. ولوحظ تطور تضيق المريء في 7-23٪، والنزيف - في 2٪ من حالات التهاب المريء التآكلي التقرحي.
بين الأشخاص الذين تزيد أعمارهم عن 80 عامًا، الذين يعانون من نزيف الجهاز الهضمي، كان تآكل وتقرحات المريء سببًا في 21٪ من الحالات، بين المرضى في وحدات العناية المركزة الذين خضعوا لعملية جراحية، في حوالي 25٪ من الحالات.
يتطور مريء باريت لدى 15-20% من مرضى التهاب المريء. سرطان غدي - في 0.5٪ من المرضى الذين يعانون من مريء باريت سنويًا مع درجة منخفضة من خلل التنسج الظهاري، في 6٪ سنويًا - مع درجة عالية من خلل التنسج.
المسببات المرضية.في الأساس، ارتجاع المريء هو نوع من المتلازمة المتعددة الأسباب، ويمكن أن يرتبط بالقرحة الهضمية، ومرض السكري، والإمساك المزمن، ويحدث على خلفية الاستسقاء والسمنة، مما يؤدي إلى تعقيد مسار الحمل، وما إلى ذلك.
يتطور ارتجاع المريء بسبب انخفاض وظيفة الحاجز المضاد للارتجاع، والذي يمكن أن يحدث بثلاث طرق:
أ) انخفاض أولي في الضغط في العضلة العاصرة للمريء السفلية.
ب) زيادة في عدد حلقات استرخائه العابر.
ج) تدميرها الكامل أو الجزئي، على سبيل المثال، مع فتق فتحة المريء للحجاب الحاجز.
في الأشخاص الأصحاء، يكون للعضلة العاصرة للمريء السفلية، والتي تتكون من عضلات ملساء، ضغط منشط يتراوح بين 10-30 ملم زئبقي. فن.
ما يقرب من 20-30 مرة في اليوم، يحدث ارتخاء عفوي عابر للمريء، والذي لا يكون مصحوبًا دائمًا بالارتجاع، بينما في المرضى الذين يعانون من ارتجاع المريء، مع كل استرخاء، يتم إلقاء الارتجاع في تجويف المريء.
العامل الحاسم لحدوث ارتجاع المريء هو نسبة العوامل الوقائية والعدوانية.
تشمل التدابير الوقائية الوظيفة المضادة للارتجاع في العضلة العاصرة للمريء السفلية، وتصفية المريء، ومقاومة الغشاء المخاطي للمريء، وإزالة محتويات المعدة في الوقت المناسب.
عوامل العدوان - الارتجاع المعدي المريئي مع ارتجاع الحمض والبيبسين والصفراء والإنزيمات البنكرياسية إلى المريء. زيادة الضغط داخل المعدة وداخل البطن. التدخين والكحول. الأدوية التي تحتوي على الكافيين، مضادات الكولين، مضادات التشنج. نعناع؛ الأطعمة الدهنية والمقلية والحارة. الأكل بشراهة؛ القرحة الهضمية، فتق الحجاب الحاجز.
الدور الأكثر أهمية في تطور الطاقة المتجددة يلعبه الطبيعة المزعجة للسائل - الارتجاع.
هناك ثلاث آليات رئيسية للارتجاع:
1) الاسترخاء الكامل العابر للعضلة العاصرة.
2) زيادة عابرة في الضغط داخل البطن (الإمساك، الحمل، السمنة، وانتفاخ البطن، وما إلى ذلك)؛
3) "الارتجاع الحر" الذي يحدث تلقائيًا ويرتبط بانخفاض ضغط العضلة العاصرة المتبقية.
يتم تحديد خطورة RE من خلال:
1) مدة ملامسة الارتجاع لجدار المريء.
2) القدرة الضارة للمادة الحمضية أو القلوية التي دخلت إليها؛
3) درجة مقاومة أنسجة المريء. في الآونة الأخيرة، عند مناقشة التسبب في المرض، بدأت مناقشة أهمية النشاط الوظيفي الكامل لساق الحجاب الحاجز في كثير من الأحيان.
يزداد تواتر فتق الحجاب الحاجز مع تقدم العمر وبعد 50 عامًا يحدث في كل ثانية.
التغيرات المورفولوجية.
من الناحية التنظيرية، ينقسم العلاج بالطاقة المتجددة إلى 5 مراحل (التصنيف حسب سافاري وميلر):
أنا - حمامي المريء البعيد، تقرحات إما غائبة أو مفردة، غير مدمجة؛
ثانياً- تشغل التآكلات 20% من محيط المريء؛
ثالثاً - تآكل أو تقرحات بنسبة 50% من محيط المريء؛
IV - تآكل متموج متعدد، يملأ ما يصل إلى 100٪ من محيط المريء؛
خامسا - تطور المضاعفات (قرحة المريء، تضيق وتليف جدرانه، قصر المريء، مريء باريت).
ويعتبر الكثيرون أن الخيار الأخير هو ما قبل السرطان.
في كثير من الأحيان عليك التعامل مع المظاهر الأولية لالتهاب المريء.
الصورة السريرية. الأعراض الرئيسية هي حرقة المعدة، وألم خلف القص، وعسر البلع، والبلع (البلع المؤلم أو الألم عند مرور الطعام عبر المريء) والقلس (ظهور محتويات المريء أو المعدة في تجويف الفم).
يمكن أن تكون حرقة المعدة بمثابة علامة واضحة على الطاقة المتجددة عندما تكون دائمة إلى حد ما وتعتمد على وضع الجسم، أو تشتد بشكل حاد أو حتى تظهر عند الانحناء وفي وضع أفقي، خاصة في الليل.
قد تترافق هذه الحرقة مع التجشؤ الحامض، والإحساس "بالوتد" خلف القص، وظهور سائل مالح في الفم مرتبط بفرط اللعاب المنعكس استجابة للارتجاع.
يمكن أن تتدفق محتويات المعدة إلى الحنجرة ليلاً، وهو ما يصاحبه ظهور سعال خشن ونباحي وغير منتج وشعور بتهيج في الحلق وصوت أجش.
جنبا إلى جنب مع حرقة المعدة، يمكن أن يسبب RE ألمًا في الثلث السفلي من القص. وهي ناجمة عن تشنج المريء أو خلل حركة المريء أو الضغط الميكانيكي للعضو ومنطقة فتحة الفتق عندما يقترن بفتق الحجاب الحاجز.
الألم في الطبيعة والإشعاع يمكن أن يشبه الذبحة الصدرية، ويتوقف مع النترات.
ومع ذلك، فهي لا ترتبط بالإجهاد الجسدي والعاطفي، فهي تزداد أثناء البلع، وتظهر بعد تناول الطعام ومع انحناءات حادة في الجذع، كما يتم إيقافها أيضًا بواسطة مضادات الحموضة.
عسر البلع هو عرض نادر نسبيا في ارتجاع المريء.
يتطلب مظهره تشخيصًا تفريقيًا مع أمراض المريء الأخرى.
المظاهر الرئوية لارتجاع المريء ممكنة.
في هذه الحالات، يستيقظ بعض المرضى ليلاً بنوبة سعال مفاجئة، والتي تبدأ بالتزامن مع ارتجاع محتويات المعدة ويصاحبها حرقة في المعدة.
قد يصاب عدد من المرضى بالتهاب الشعب الهوائية المزمن، وغالبًا ما يكون التهابًا رئويًا انسداديًا ومتكررًا ويصعب علاجه بسبب شفط محتويات المعدة (متلازمة مندلسون)، والربو القصبي.
المضاعفات:تضيقات المريء، والنزيف من تقرحات المريء. المضاعفات الأكثر أهمية لـ RE هي مريء باريت، والذي يتضمن ظهور ظهارة حؤولية معوية صغيرة في الغشاء المخاطي للمريء. مريء باريت هو حالة سرطانية.
عسر البلع التدريجي السريع وفقدان الوزن قد يشيران إلى تطور سرطان غدي، لكن هذه الأعراض تظهر فقط في المراحل المتقدمة من المرض، لذلك عادة ما يتأخر التشخيص السريري لسرطان المريء.
ولذلك فإن الطريقة الرئيسية للوقاية والتشخيص المبكر لسرطان المريء هي تشخيص وعلاج مريء باريت.
التشخيص.ويتم تنفيذها بشكل رئيسي باستخدام أساليب البحث الآلي.
من المهم بشكل خاص مراقبة الرقم الهيدروجيني داخل المريء يوميًا من خلال معالجة النتائج بالكمبيوتر.
التمييز بين الأشكال الإيجابية والسلبية لمرض ارتجاع المريء.
في التشخيص الأول، يجب أن يكون مفصلاً ويتضمن وصفًا للتغيرات المورفولوجية في الغشاء المخاطي للمريء أثناء التنظير (التهاب المريء، والتآكل، وما إلى ذلك) والمضاعفات المحتملة.
الاختبارات المعملية الإلزامية: تعداد الدم الكامل (إذا كان هناك انحراف عن القاعدة، كرر الدراسة مرة كل 10 أيام)، مرة واحدة: فصيلة الدم، عامل Rh، اختبار الدم الخفي في البراز، تحليل البول، الحديد في الدم. الدراسات الآلية الإلزامية: مرة واحدة: تخطيط كهربية القلب، مرتين: تنظير المريء والمعدة والاثني عشر (قبل وبعد العلاج).
يتم إجراء دراسات مفيدة ومخبرية إضافية اعتمادًا على الأمراض المصاحبة وشدة المرض الأساسي. من الضروري أن نتذكر التنظير الفلوري للمعدة مع التضمين الإلزامي للبحث في موضع Trendelenburg.
في المرضى الذين يعانون من التهاب المريء التآكلي الارتجاعي، ما يقرب من 100٪ من الحالات لديهم اختبار برنشتاين إيجابي. وللكشف عنه، يتم ري الغشاء المخاطي للمريء بمحلول حمض الهيدروكلوريك 0.1 م من خلال قسطرة أنفية معدية بمعدل 5 مل / دقيقة.
في غضون 10-15 دقيقة، مع نتيجة اختبار إيجابية، يتطور لدى المرضى إحساس واضح بالحرقان خلف القص.
مشاورات الخبراء وفقا للمؤشرات.
الفحص النسيجي.ضمور الظهارة، يتم الكشف عن ترقق الطبقة الظهارية في كثير من الأحيان، ولكن في بعض الأحيان، جنبا إلى جنب مع ضمور، يمكن اكتشاف مناطق تضخم الطبقة الظهارية.
جنبا إلى جنب مع التغيرات التصنعية النخرية الواضحة في الظهارة، لوحظ احتقان الأوعية الدموية.
في جميع الحالات، يتم زيادة عدد الحليمات بشكل ملحوظ.
في المرضى الذين لديهم تاريخ طويل، يزداد عدد الحليمات بشكل مباشر مع مدة المرض.
في سمك الظهارة وفي الطبقة تحت الظهارية، يتم الكشف عن ارتشاح بؤري (عادة حول الأوعية الدموية) وفي بعض الأماكن منتشر منتشر مع مزيج من الحمضات المفردة والعدلات متعددة النوى.
في التهاب المريء الحالي النشط، يكون عدد العدلات كبيرًا، في حين يتم العثور على بعض العدلات في سمك الطبقة الظهارية داخل الخلايا (الكريات البيضاء الظهارية).
يمكن ملاحظة هذه الصورة بشكل رئيسي في الثلث السفلي من الطبقة الظهارية.
في الحالات المعزولة، جنبا إلى جنب مع العدلات، تم العثور على الخلايا الليمفاوية بين الظهارية وخلايا الدم الحمراء. بعض الطرق التشخيصية الجديدة لمرض R. E.
إن تحديد أمراض الجين p53 وعلامات الضرر الهيكلي لبنية الحمض النووي لخلايا ظهارة المريء في باريت سيصبح في المستقبل وسيلة للفحص الجيني لتطور سرطان المريء الغدي.
من المحتمل أن تكشف طريقة قياس الخلايا الفلورسنت عن اختلال الصيغة الصبغية لمجموعات الخلايا في الظهارة الحؤولية للمريء، بالإضافة إلى نسبة الخلايا ثنائية الصيغة الصبغية ورباعية الصيغة الصبغية.
إن الإدخال الواسع النطاق للتنظير اللوني (طريقة غير مكلفة نسبيًا) سيجعل من الممكن تحديد التغيرات الحؤولية وخلل التنسج في ظهارة المريء من خلال تطبيق مواد على الغشاء المخاطي تلطخ الأنسجة السليمة والمتأثرة بطرق مختلفة.
تدفق.ارتجاع المريء هو مرض مزمن، وغالبًا ما ينتكس ويستمر لسنوات.
في غياب العلاج الداعم، يعاني 80% من المرضى من انتكاسات المرض خلال ستة أشهر.
التعافي التلقائي من ارتجاع المريء أمر نادر للغاية.
علاج.تشخيص HEBR في الوقت المناسب خلال مظاهره السريرية الأولية، دون وجود علامات التهاب المريء والتآكل، يسمح بالعلاج في الوقت المناسب.
من بين العديد من الأمراض الوظيفية، فإن "لوحة" الرعاية الطبية مع ارتجاع المريء تكون في الواقع واسعة جدًا - بدءًا من النصائح المفيدة البسيطة حول تنظيم التغذية ونمط الحياة وتنتهي باستخدام أحدث العوامل الدوائية لعدة أشهر وحتى سنوات.
التوصيات الغذائية. لا ينبغي أن تحتوي البيشا على نسبة عالية من السعرات الحرارية، فمن الضروري استبعاد الإفراط في تناول الطعام، و"تناول الوجبات الخفيفة" ليلاً.
يُنصح بتناوله بكميات صغيرة، مع ترك فترات تتراوح بين 15 إلى 20 دقيقة بين الوجبات.
بعد تناول الطعام لا ينبغي الاستلقاء.
من الأفضل المشي لمدة 20-30 دقيقة.
يجب أن تكون الوجبة الأخيرة قبل النوم بـ 3-4 ساعات على الأقل.
يجب استبعاد الأطعمة الغنية بالدهون من النظام الغذائي (الحليب كامل الدسم، الكريمة، الأسماك الدهنية، الأوز، البط، لحم الخنزير، لحم الضأن ولحم البقر الدهني، الكعك والمعجنات)، القهوة، الشاي القوي، الكوكا كولا، الشوكولاتة، الأطعمة التي تقلل من الدهون. نغمة العضلة العاصرة للمريء السفلي (النعناع والفلفل) والحمضيات والطماطم والبصل والثوم.
الأطعمة المقلية لها تأثير مزعج مباشر على الغشاء المخاطي للمريء.
لا تشرب البيرة وأي مشروبات غازية والشمبانيا (فهي تزيد الضغط داخل المعدة وتحفز تكوين الحمض في المعدة).
يجب أن تحد من استخدام الزبدة والسمن.
التدابير الرئيسية: استبعاد الوضع الأفقي تمامًا أثناء النوم، مع لوح رأس منخفض (ومن المهم عدم إضافة وسائد إضافية، ولكن في الواقع رفع طرف رأس السرير بمقدار 15-20 سم).
وهذا يقلل من عدد ومدة نوبات الارتجاع حيث يتم زيادة تصفية المريء الفعالة عن طريق الجاذبية.
من الضروري مراقبة وزن الجسم، والتوقف عن التدخين، مما يقلل من نغمة العضلة العاصرة للمريء السفلي، وتعاطي الكحول. تجنب ارتداء الكورسيهات والضمادات والأحزمة الضيقة التي تزيد من الضغط داخل البطن.
من غير المرغوب فيه تناول الأدوية التي تقلل من نبرة العضلة العاصرة المريئية السفلية: مضادات التشنج (بابافيرين، نو-شبا)، النترات المطولة (نيتروسوربيد، إلخ)، مثبطات قنوات الكالسيوم (نيفيديبين، فيراباميل، إلخ)، الثيوفيلين ونظائره. ، مضادات الكولين، المهدئات، المهدئات، حاصرات ب، المنومات وعدد من الأدوية الأخرى، بالإضافة إلى العوامل التي تلحق الضرر بالغشاء المخاطي للمريء، خاصة عند تناولها على معدة فارغة (الأسبرين وغيره من مضادات الالتهاب غير الستيرويدية؛ الباراسيتامول والإيبوبروفين). أقل خطورة من هذه المجموعة).
يوصى ببدء العلاج بنظام "الخيارين".
الأول هو العلاج التصاعدي (التصعيد - "صعود" الدرج).
والثاني هو وصف العلاج المتناقص تدريجيا (التنحي - "النزول" على الدرج).
العلاج المعقد والمكثف هو العلاج الرئيسي لمرض ارتجاع المريء في مرحلة ظهور الأعراض الأولية لهذا المرض، عندما لا تكون هناك علامات لالتهاب المريء، أي مع شكل سلبي من المرض بالمنظار.
في هذه الحالة، يجب أن يبدأ العلاج بتدابير غير دوائية، "العلاج عند الطلب" (انظر أعلاه).
علاوة على ذلك، يتم الحفاظ على مجمع العلاج الخالي من المخدرات بالكامل في أي شكل من أشكال ارتجاع المريء باعتباره "خلفية" دائمة إلزامية.
في حالات حرقة المعدة العرضية (ذات الشكل السلبي بالمنظار)، يقتصر العلاج على إعطاء مضادات الحموضة غير القابلة للامتصاص ("حسب الطلب") بشكل عرضي (مالوكس، ألماجيل، فوسفالوجيل، إلخ) بمقدار 1-2 جرعات في حالة حرقة المعدة. يحدث، والذي يوقفه على الفور.
إذا لم يحدث تأثير تناول مضادات الحموضة، يجب اللجوء إلى أقراص توبالكان أو موتيليوم مرة واحدة (يمكنك تناول شكل موتيليوم تحت اللسان)، أو حاصرات H2 (رانيتيدين - قرص واحد 150 ملغ أو فاموتيدين قرص واحد 20 أو 40 ملغ لكل منهما). ).
مع حرقة المعدة المتكررة، يتم استخدام البديل من العلاج التصاعدي. الأدوية المفضلة هي مضادات الحموضة أو التوبالكان بجرعات عادية بعد 45 دقيقة إلى ساعة واحدة من تناول الطعام، عادة 3-6 مرات في اليوم وعند النوم، و/أو موتيليوم.
مسار العلاج هو 7-10 أيام، ومن الضروري الجمع بين مضاد للحموضة ومنشط.
في معظم الحالات، في حالة ارتجاع المريء دون التهاب المريء، يكون العلاج الأحادي بالتوبالكان أو الموتيليوم كافيًا لمدة 3-4 أسابيع (المرحلة الأولى من العلاج).
في حالات عدم الكفاءة، يتم استخدام مزيج من عقارين لمدة 3-4 أسابيع أخرى (المرحلة الثانية).
إذا ظهرت أي مظاهر سريرية للارتجاع المعدي المريئي بعد التوقف عن تناول الأدوية، ولكن بشكل أقل وضوحًا مما كانت عليه قبل بدء العلاج، فيجب الاستمرار فيه لمدة 7-10 أيام في شكل مزيج من عقارين: مضاد للحموضة (يفضل التوبالكان) - الحركية (موتيليوم).
إذا عادت الأعراض الذاتية، بعد التوقف عن العلاج، إلى نفس المدى الذي كانت عليه قبل بدء العلاج، أو لم يحدث التأثير السريري الكامل أثناء العلاج، فيجب الانتقال إلى المرحلة التالية من علاج ارتجاع المريء، والتي تتطلب استخدام H2- حاصرات.
في الحياة الواقعية، العلاج الرئيسي لهذه الفئة من مرضى ارتجاع المريء هو العلاج عند الطلب، والذي يستخدم غالبًا مضادات الحموضة والجينات (توبالكان) والحركية (موتيليوم).
في الخارج، وفقًا لاتفاقيات غنت (1998)، يوجد مخطط تكتيكي مختلف قليلاً لعلاج المرضى الذين يعانون من الشكل السلبي للارتجاع المعدي المريئي بالمنظار.
هناك خياران لعلاج هذا النوع من ارتجاع المريء. الأول (التقليدي) يشمل حاصرات H2 و/أو المنشطات، والثاني يتضمن الإدارة المبكرة لحاصرات مضخة البروتون (أوميبرازول - 40 ملغ مرتين في اليوم).
في الوقت الحاضر ، من المحتمل أن يسمح ظهور نظير أكثر فعالية لأوميبرازول - باريت - في سوق الأدوية بالاقتصار على جرعة واحدة قدرها 20 ملغ.
من التفاصيل المهمة لإدارة مرضى ارتجاع المريء وفقًا لمخطط بديل هو حقيقة أنه بعد دورة العلاج، في حالات الحاجة ("عند الطلب") أو عدم وجود تأثير، يجب وصف المرضى فقط لممثلي حاصرات مضخة البروتون. بجرعات أقل أو أعلى.
بمعنى آخر، في هذه الحالة، يتم انتهاك مبدأ العلاج وفقًا لمخطط "التنحي" بشكل واضح (مع الانتقال التدريجي إلى الأدوية "الأخف وزنًا" - مضادات الحموضة، والحركية، وحاصرات H2).
مع الشكل الإيجابي للتنظير الداخلي من ارتجاع المريء، يتم تنظيم اختيار العوامل الدوائية ومجموعاتها المحتملة وأنظمة العلاج التكتيكية بشكل صارم في "معايير التشخيص ...".
في حالة التهاب المريء الارتجاعي الأول والثاني لمدة 6 أسابيع، يتم وصف:
- رانيتيدين (زانتاك ونظائره الأخرى) - 150 - 300 مجم مرتين في اليوم أو فاموتيدين (جاستروزيدين، كفاماتيل، أولفاميد، فاموسيد ونظائرها الأخرى) - 20-40 مجم مرتين في اليوم، لكل دواء، يؤخذ في الصباح والمساء. مساء مع فاصل إلزامي مدته 12 ساعة؛
- مالوكس (ريماجل ونظائره الأخرى) - 15 مل بعد الأكل بساعة واحدة وعند النوم، أي 4 مرات يوميا طوال فترة ظهور الأعراض.
بعد 6 أسابيع، يتم إيقاف العلاج الدوائي في حالة حدوث مغفرة.
في حالة التهاب المريء الارتجاعي الثالث والرابع، يتم وصف ما يلي:
- أوميبرازول (زيروسيد، أوميز ونظائرها الأخرى) - 20 ملغ مرتين في اليوم في الصباح والمساء، مع فاصل إلزامي قدره 12 ساعة لمدة 3 أسابيع (بإجمالي 8 أسابيع)؛
- في الوقت نفسه، يتم إعطاء سوكرالفات (فينتر، جل سوكرات، ونظائرها الأخرى) عن طريق الفم، 1 غرام قبل 30 دقيقة من وجبات الطعام 3 مرات في اليوم لمدة 4 أسابيع، وسيسابريد (كورديناكس، بيريستيلوس) أو دومبيريدون (موتيليوم) 10 ملغ 4 مرات يوميا لمدة 15 دقيقة قبل وجبات الطعام لمدة 4 أسابيع.
بعد 8 أسابيع، قم بالتبديل إلى جرعة واحدة في المساء من رانيتيدين 150 ملغ أو فاموتيدين 20 ملغ وتناول دوريًا (لحرقة المعدة، والشعور بالثقل في المنطقة الشرسوفية) من مالوكس على شكل هلام (15 مل) أو قرصين. .
يتم تحقيق أعلى نسبة من الشفاء والحفاظ على الهدوء من خلال العلاج المشترك بمثبطات مضخة البروتون (باريت 20 ملغ في اليوم) والحركية (موتيليوم 40 ملغ في اليوم).
مع التهاب المريء الارتجاعي بدرجة الشدة الخامسة - الجراحة.
في متلازمة الألم المرتبطة ليس بالتهاب المريء، ولكن مع تشنج المريء أو ضغط كيس الفتق، يشار إلى استخدام مضادات التشنج والمسكنات.
يتم استخدام بابافيرين، بلاتيفيلين، بارالجين، أتروبين، وما إلى ذلك في الجرعات المعتادة.
يتم إجراء العلاج الجراحي للأنواع المعقدة من فتق الحجاب الحاجز: التهاب المريء الهضمي الحاد، والنزيف، واحتجاز الفتق مع تطور الغرغرينا المعدية أو الحلقات المعوية، والتوسع داخل الصدر، وتضيق المريء، وما إلى ذلك.
الأنواع الرئيسية للعمليات هي إغلاق فتحة الفتق وتقوية الرباط المريئي، وأنواع مختلفة من تثبيت المعدة، واستعادة الزاوية الحادة له، ورأب قاع المريء، وما إلى ذلك.
في الآونة الأخيرة، أصبحت طرق الجراحة التجميلية بالمنظار للمريء (حسب نيسن) فعالة للغاية.
مدة علاج المرضى الداخليين مع شدة I-II هي 8-10 أيام، مع شدة III-IV - 2-4 أسابيع.
يخضع المرضى الذين يعانون من HEBR لمراقبة المستوصف مع مجموعة من الفحوصات الآلية والمخبرية في كل تفاقم.
وقاية.الوقاية الأولية من ارتجاع المريء هي اتباع التوصيات الخاصة بأسلوب حياة صحي (استبعاد التدخين، وخاصة "الضار"، على معدة فارغة، وتناول المشروبات الكحولية القوية).
يجب الامتناع عن تناول الأدوية التي تعطل وظيفة المريء وتقلل من الخصائص الوقائية للغشاء المخاطي.
تهدف الوقاية الثانوية إلى تقليل تكرار الانتكاسات ومنع تطور المرض.
أحد العناصر الإلزامية للوقاية الثانوية من ارتجاع المريء هو الامتثال للتوصيات المذكورة أعلاه للوقاية الأولية والعلاج غير الدوائي لهذا المرض.
للوقاية من التفاقم في غياب التهاب المريء أو التهاب المريء الخفيف، يظل العلاج في الوقت المناسب "عند الطلب" مهمًا.
مرض الجزر المعدي المريئي هو عملية مرضية تنتج عن تدهور الوظيفة الحركية للجهاز الهضمي العلوي. يحدث نتيجة الارتجاع - وهو ارتداد متكرر بانتظام لمحتويات المعدة أو الاثني عشر إلى المريء، مما يؤدي إلى تلف الغشاء المخاطي للمريء، وتلف الأعضاء المحيطة (الحنجرة والبلعوم والقصبة الهوائية والشعب الهوائية) قد يحدث أيضا. ما هو هذا المرض، ما هي الأسباب والأعراض، وكذلك علاج ارتجاع المريء - سننظر في هذا المقال.
ارتجاع المريء - ما هو؟
ارتجاع المريء (مرض الجزر المعدي المريئي) هو ارتجاع محتويات المعدة (الجهاز الهضمي) إلى تجويف المريء. يسمى الارتجاع فسيولوجيًا إذا ظهر بعد الأكل مباشرة ولا يسبب إزعاجًا واضحًا للشخص. وهذه ظاهرة فسيولوجية طبيعية إذا حدثت في بعض الأحيان بعد تناول الطعام ولم تكن مصحوبة بأحاسيس ذاتية غير سارة.
ولكن إذا كان هناك العديد من هذه القوالب وكانت مصحوبة بالتهاب أو تلف في الغشاء المخاطي للمريء، وأعراض خارج المريء، فهذا مرض بالفعل.
يحدث ارتجاع المريء في جميع الفئات العمرية، وفي كلا الجنسين، بما في ذلك الأطفال؛ وتزداد نسبة الإصابة مع التقدم في السن.
تصنيف

هناك نوعان رئيسيان من مرض الجزر المعدي المريئي:
- مرض الجزر غير التآكلي (السلبي بالمنظار) (NERD) - يحدث في 70٪ من الحالات؛
- (RE) - يبلغ معدل تكرار حدوثه حوالي 30٪ من إجمالي عدد تشخيصات ارتجاع المريء.
ويميز الخبراء بين أربع درجات من ارتجاع المريء:
- الهزيمة الخطية- توجد مناطق منفصلة من التهاب الغشاء المخاطي وبؤر التآكل على سطحه.
- استنزاف الهزيمة- تنتشر العملية السلبية إلى سطح كبير بسبب اندماج عدة بؤر في مناطق ملتهبة مستمرة، ولكن لا تظل منطقة الغشاء المخاطي بأكملها مغطاة بالآفة.
- آفة دائرية- مناطق الالتهاب وبؤر التآكل تغطي كامل السطح الداخلي للمريء.
- تضيق الآفة- على خلفية الآفة الكاملة للسطح الداخلي للمريء، تحدث المضاعفات بالفعل.
الأسباب
الركيزة المسببة للأمراض الرئيسية لتطور مرض الجزر المعدي المريئي هي في الواقع الارتجاع المعدي المريئي، أي الارتجاع الرجعي لمحتويات المعدة إلى المريء. يتطور الارتجاع في أغلب الأحيان بسبب فشل العضلة العاصرة الموجودة على حدود المريء والمعدة.

العوامل التالية تساهم في تطور المرض:
- انخفاض في القدرة الوظيفية للمصرة المريئية السفلية (على سبيل المثال، بسبب تدمير المريء مع فتق في جزء المريء من الحجاب الحاجز)؛
- الخصائص الضارة لمحتويات الجهاز الهضمي (بسبب محتوى حمض الهيدروكلوريك، وكذلك البيبسين والأحماض الصفراوية)؛
- انتهاكات الافراج عن المعدة.
- زيادة الضغط داخل البطن.
- حمل؛
- التدخين؛
- زيادة الوزن؛
- انخفاض تصفية المريء (على سبيل المثال، بسبب انخفاض تأثير تحييد اللعاب، وكذلك بيكربونات مخاط المريء)؛
- تناول الأدوية التي تقلل من قوة العضلات الملساء (حاصرات قنوات الكالسيوم، منبهات بيتا الأدرينالية، مضادات التشنج، النترات، مضادات الكولين M، مستحضرات الإنزيم التي تحتوي على الصفراء).
العوامل التي تساهم في تطوير ارتجاع المريء هي:
- انتهاكات الوظائف الحركية للجهاز الهضمي العلوي ،
- حالات فرط الحموضة،
- انخفاض وظيفة الحماية للغشاء المخاطي للمريء.
أعراض مرض الجزر المعدي المريئي
بمجرد دخول محتويات المعدة إلى المريء (الطعام، حمض الهيدروكلوريك، الإنزيمات الهاضمة) تهيج الغشاء المخاطي، مما يؤدي إلى تطور الالتهاب.

الأعراض الرئيسية للارتجاع المعدي المريئي هي كما يلي:
- حرقة في المعدة؛
- التجشؤ الحمضي والغاز.
- التهاب الحلق الحاد.
- الانزعاج في المعدة.
- الضغط الذي يحدث بعد تناول الطعام، والذي يزداد بعد تناول الطعام الذي يعزز إنتاج الصفراء والحمض.
بالإضافة إلى ذلك، فإن حمض المعدة الذي يدخل المريء له تأثير سلبي على مناعة الأنسجة المحلية، بينما يؤثر ليس فقط على المريء، ولكن أيضًا على البلعوم الأنفي. غالبًا ما يشكو الشخص الذي يعاني من ارتجاع المريء من التهاب البلعوم المزمن.
غالبًا ما يحدث ارتجاع المريء مع مظاهر سريرية غير نمطية:
- ألم في الصدر (عادة بعد تناول الطعام، يتفاقم بسبب الانحناء).
- ثقل في البطن بعد الاكل,
- فرط اللعاب (زيادة إفراز اللعاب) أثناء النوم ،
- رائحة الفم الكريهة،
- بحة في الصوت.
تظهر الأعراض وتتفاقم بعد تناول الطعام، وممارسة الرياضة، في وضع أفقي، وتنخفض في وضع عمودي، بعد تناول المياه المعدنية القلوية.
علامات ارتجاع المريء مع التهاب المريء
يمكن أن يسبب مرض الارتجاع في المريء التفاعلات التالية فيه:
- العملية الالتهابية،
- الأضرار التي لحقت الجدران في شكل قرحة ،
- تعديل طبقة البطانة عند ملامستها للارتداد إلى شكل غير معتاد بالنسبة لعضو سليم؛
- تضيق المريء السفلي.
إذا ظهرت الأعراض المذكورة أعلاه أكثر من مرتين في الأسبوع لمدة شهرين، يجب عليك استشارة الطبيب لإجراء الفحص.
ارتجاع المريء عند الأطفال
السبب الرئيسي لتطور مرض الارتجاع عند الأطفال هو عدم نضج العضلة العاصرة السفلية، مما يمنع إخلاء الطعام من المعدة إلى المريء.
تشمل العوامل الأخرى التي تساهم في تطور مرض ارتجاع المريء في مرحلة الطفولة ما يلي:
- قصور وظيفي في المريء.
- تضييق مرور قناة تدفق المعدة.
- فترة الشفاء بعد الجراحة على المريء.
- جراحة لاستئصال المعدة.
- عواقب الإصابات الخطيرة.
- عمليات الأورام.
- الولادة الصعبة
- ارتفاع الضغط داخل الجمجمة.
الأعراض الشائعة لمرض ارتجاع المريء عند الطفل هي كما يلي:
- البصق المتكرر أو التجشؤ.
- ضعف الشهية
- ألم في المعدة.
- الطفل شقي بشكل مفرط أثناء الرضاعة.
- القيء المتكرر أو القيء.
- الفواق
- صعوبة في التنفس؛
- السعال المتكرر، وخاصة في الليل.
يعتمد علاج مرض الجزر المعدي المريئي لدى الأطفال على الأعراض والعمر والصحة العامة. من أجل منع تطور هذا المرض لدى الطفل، يجب على الوالدين مراقبة نظامه الغذائي بعناية.
المضاعفات
يمكن أن يسبب مرض الجزر المعدي المريئي المضاعفات التالية في الجسم:
- تضيق المريء.
- الآفات التقرحية في الغشاء المخاطي للمريء.
- نزيف؛
- تشكيل متلازمة باريت - الاستبدال الكامل (الحؤول) للظهارة الحرشفية الطبقية للمريء بظهارة معدية أسطوانية (يزيد خطر الإصابة بسرطان المريء مع الحؤول للظهارة بنسبة 30-40 مرة) ؛
- التنكس الخبيث لالتهاب المريء.
التشخيص

بالإضافة إلى طرق التشخيص الموصوفة، من المهم زيارة المتخصصين التاليين:
- طبيب القلب.
- طبيب الرئة.
- طبيب الأنف والأذن والحنجرة.
- الجراح، استشارته ضرورية في حالة عدم فعالية العلاج الطبي المستمر، ووجود فتق حجابي كبير، في ظهور المضاعفات.
لتشخيص الارتجاع المعدي المريئي، يتم استخدام الطرق التالية:
- الفحص بالمنظار للمريء، والذي يسمح لك بتحديد التغيرات الالتهابية والتآكل والقرحة وغيرها من الأمراض.
- المراقبة اليومية للحموضة (pH) في الجزء السفلي من المريء. المستوى الطبيعي يجب أن يكون الرقم الهيدروجيني بين 4 و 7، فإن التغير في الأدلة قد يشير إلى سبب تطور المرض؛
- التصوير الشعاعي - يسمح لك باكتشاف القرحة والتآكل وما إلى ذلك؛
- دراسة قياس ضغط الدم للمصرات المريئية - يتم إجراؤها لتقييم نغمتها؛
- التصوير الومضي باستخدام مواد مشعة - يتم إجراؤه لتقييم تصفية المريء؛
- خزعة - يتم إجراؤها في حالة الاشتباه في وجود مريء باريت؛
- تخطيط كهربية القلب (ECG) ومراقبة تخطيط كهربية القلب (ECG) يوميًا؛ الفحص بالموجات فوق الصوتية لأعضاء البطن.
وبطبيعة الحال، لا يتم استخدام جميع الطرق للتشخيص الدقيق. في أغلب الأحيان، يحتاج الطبيب فقط إلى البيانات التي تم الحصول عليها أثناء فحص المريض واستجوابه، وكذلك استنتاج FEGDS.
علاج مرض الارتجاع
علاج مرض الجزر المعدي المريئي يمكن أن يكون طبيا أو جراحيا. بغض النظر عن مرحلة وشدة ارتجاع المريء، أثناء العلاج، من الضروري الالتزام باستمرار بقواعد معينة:
- لا تستلقي أو تميل إلى الأمام بعد تناول الطعام.
- لا ترتدي الملابس الضيقة والكورسيهات والأحزمة الضيقة والضمادات - فهذا يؤدي إلى زيادة الضغط داخل البطن.
- النوم على السرير مع الجزء الذي يكون فيه الرأس مرفوعاً.
- لا تأكل في الليل، وتجنب الوجبات الكبيرة، ولا تأكل الطعام الساخن جدًا.
- الإقلاع عن الكحول والتدخين.
- قلل من تناول الدهون والشوكولاتة والقهوة والحمضيات، فهي مهيجة وتقلل من ضغط العضلة المريئية المريئية.
- إنقاص الوزن إذا كنت تعاني من السمنة.
- رفض تناول الأدوية التي تسبب الارتجاع. وتشمل هذه مضادات التشنج، حاصرات بيتا، البروستاجلاندين، مضادات الكولين، المهدئات، النترات، المهدئات، مثبطات قنوات الكالسيوم.
أدوية لارتجاع المريء
يتم العلاج الدوائي لمرض الجزر المعدي المريئي من قبل طبيب الجهاز الهضمي. يستغرق العلاج من 5 إلى 8 أسابيع (في بعض الأحيان تصل مدة العلاج إلى 26 أسبوعًا)، ويتم تنفيذه باستخدام مجموعات الأدوية التالية:
- عوامل مضادة للإفراز (مضادات الحموضة)لها وظيفة تقليل التأثير السلبي لحمض الهيدروكلوريك على سطح المريء. الأكثر شيوعا هي: مالوكس، جافيسكون، الماجيل.
- باعتباره منشطًااستخدم موتيليوم. تستمر دورة علاج التهاب المريء النزلي أو السلبي بالمنظار حوالي 4 أسابيع، ولالتهاب المريء التآكلي 6-8 أسابيع، إذا لم يكن هناك تأثير، يمكن مواصلة العلاج لمدة تصل إلى 12 أسبوعًا أو أكثر.
- تناول مستحضرات الفيتاميناتبما في ذلك فيتامين B5 وU من أجل ترميم الغشاء المخاطي للمريء وتقوية الجسم بشكل عام.
يمكن أيضًا أن يحدث ارتجاع المريء بسبب اتباع نظام غذائي غير متوازن. ولذلك، يجب أن يكون العلاج من تعاطي المخدرات مدعوما بالتغذية المختصة.
مع الكشف في الوقت المناسب والالتزام بتوصيات نمط الحياة (التدابير غير الدوائية لعلاج ارتجاع المريء)، يكون التشخيص مناسبًا. في حالة حدوث دورة طويلة ومتكررة في كثير من الأحيان مع ارتجاع منتظم، وتطور المضاعفات، وتشكيل مريء باريت، فإن التشخيص يزداد سوءًا بشكل ملحوظ.
معيار الشفاء هو اختفاء الأعراض السريرية وبيانات التنظير. لمنع مضاعفات وانتكاسات المرض، وللتحكم في فعالية العلاج، من الضروري زيارة الطبيب أو المعالج أو أخصائي أمراض الجهاز الهضمي بانتظام، مرة واحدة على الأقل كل 6 أشهر، خاصة في الخريف والربيع، لإجراء الفحوصات.
العلاج الجراحي (العملية)
هناك طرق مختلفة للعلاج الجراحي للمرض، ولكن جوهرها بشكل عام هو استعادة الحاجز الطبيعي بين المريء والمعدة.
مؤشرات العلاج الجراحي هي كما يلي:
- مضاعفات ارتجاع المريء (النزيف المتكرر، والتضيقات)؛
- عدم فعالية العلاج المحافظ. الالتهاب الرئوي الطموح المتكرر.
- تشخيص متلازمة باريت مع خلل التنسج عالي الجودة.
- حاجة المرضى الصغار الذين يعانون من ارتجاع المريء إلى العلاج المضاد للارتجاع على المدى الطويل.
النظام الغذائي لمرض ارتجاع المريء
النظام الغذائي في مرض الجزر المعدي المريئي هو أحد المجالات الرئيسية للعلاج الفعال. يجب على المرضى الذين يعانون من التهاب المريء الالتزام بالتوصيات الغذائية التالية:
- استبعاد الأطعمة الدهنية من النظام الغذائي.
- للحفاظ على الصحة، استبعاد الأطعمة المقلية والحارة.
- في حالة المرض لا ينصح بشرب القهوة والشاي القوي على معدة فارغة.
- لا يُنصح الأشخاص المعرضون لأمراض المريء بتناول الشوكولاتة والطماطم والبصل والثوم والنعناع: فهذه المنتجات تقلل من قوة العضلة العاصرة السفلية.
وبالتالي، فإن النظام الغذائي اليومي التقريبي لمريض ارتجاع المريء هو كما يلي (انظر القائمة لهذا اليوم):
يعتقد بعض الأطباء أنه بالنسبة للمرضى الذين تم تشخيص إصابتهم بمرض الجزر المعدي المريئي، فإن القواعد الغذائية ونمط الحياة الصحي أكثر أهمية من المنتجات التي تتكون منها القائمة. يجب أن تتذكر أيضًا أنك بحاجة إلى اتباع نظامك الغذائي مع مراعاة مشاعرك الخاصة.
العلاجات الشعبية
الطب البديل ينطوي على عدد كبير من الوصفات، واختيار واحد أو آخر يعتمد على الخصائص الفردية لجسم الإنسان. لكن العلاجات الشعبية لا يمكن أن تكون بمثابة علاج منفصل، فهي مدرجة في المجمع العام للتدابير العلاجية.
- زيت نبق البحر أو زيت ثمر الورد: تناول ملعقة صغيرة حتى ثلاث مرات في اليوم؛
- يجب أن تحتوي مجموعة الإسعافات الأولية المنزلية لمريض الارتجاع على الأعشاب المجففة التالية: لحاء البتولا، بلسم الليمون، بذور الكتان، الأوريجانو، نبتة سانت جون. يمكنك تحضير مغلي عن طريق سكب ملعقتين كبيرتين من الأعشاب مع الماء المغلي في الترمس والإصرار عليه لمدة ساعة على الأقل، أو عن طريق إضافة حفنة من النباتات الطبية إلى الماء المغلي، وإزالة المقلاة من الموقد، وتغطيتها بغطاء. غطاء والسماح لها الشراب.
- أوراق الموز المقطعة(2 ملعقة كبيرة)، نبتة سانت جون (1 ملعقة كبيرة) توضع في وعاء مينا، صب الماء المغلي (500 مل). بعد نصف ساعة يصبح الشاي جاهز للشرب. يمكنك تناول مشروب لفترة طويلة، نصف كوب في الصباح.
- علاج ارتجاع المريء بالعلاجات الشعبية لا يقتصر على الأدوية العشبية فحسب، بل يشمل أيضًا استخدام المياه المعدنية. يجب استخدامها في المرحلة النهائية من مكافحة المرض أو أثناء فترات الهدوء من أجل تعزيز النتائج.
وقاية
لكي لا تواجه أبدًا مرضًا مزعجًا، من المهم دائمًا الانتباه إلى نظامك الغذائي: لا تفرط في تناول الطعام، وتحد من استخدام الأطعمة الضارة، ومراقبة وزن الجسم.
إذا تم استيفاء هذه المتطلبات، فسيتم تقليل خطر ارتجاع المريء. التشخيص في الوقت المناسب والعلاج المنهجي يمكن أن يمنع تطور المرض وتطور المضاعفات التي تهدد الحياة.
مرض الجزر المعدي المريئي (GERD)مرض يتميز بتطور أعراض محددة و/أو التهاب في المريء البعيد بسبب الدخول المتكرر والرجعي لمحتويات المعدة و/أو الاثني عشر إلى المريء.
يعتمد التسبب في المرض على قصور العضلة العاصرة المريئية السفلية (عضلة ملساء دائرية تكون في حالة انقباض منشط لدى الشخص السليم وتفصل بين المريء والمعدة)، مما يساهم في ارتداد محتويات المعدة إلى المريء (الارتجاع). .
ويؤدي الارتجاع على المدى الطويل إلى التهاب المريء، وفي بعض الأحيان إلى أورام المريء. هناك مظاهر نموذجية (حرقة، تجشؤ، عسر البلع) وغير نمطية (السعال، ألم في الصدر، الصفير) للمرض.
التغيرات المرضية في أعضاء الجهاز التنفسي (الالتهاب الرئوي، تشنج قصبي، التليف الرئوي مجهول السبب)، الحبال الصوتية (بحة في الصوت، التهاب الحنجرة، سرطان الحنجرة)، السمع (التهاب الأذن الوسطى)، الأسنان (عيوب المينا)، قد تكون علامات إضافية تشير إلى الارتجاع .
يتم التشخيص على أساس التقييم السريري لأعراض المرض، ونتائج الدراسات بالمنظار، وبيانات قياس الرقم الهيدروجيني (مراقبة الرقم الهيدروجيني في المريء).
يتكون العلاج من تغيير نمط الحياة، وتناول الأدوية التي تقلل من حموضة المعدة (مثبطات مضخة البروتون). وفي بعض الحالات، يمكن استخدام العلاجات الجراحية.
- تصنيف ارتجاع المريء
بادئ ذي بدء، يقسم التصنيف مرض الجزر المعدي المريئي إلى فئتين: ارتجاع المريء مع التهاب المريء وارتجاع المريء بدون التهاب المريء.
- ارتجاع المريء مع التهاب المريء (مرض الجزر الإيجابي بالمنظار)
التهاب المريء الارتجاعي هو تلف في الغشاء المخاطي للمريء، يمكن رؤيته أثناء التنظير الداخلي، وهي عملية التهابية في الجزء البعيد (السفلي) من المريء، ناجمة عن عمل عصير المعدة والصفراء والبنكرياس والإفرازات المعوية على الغشاء المخاطي للمريء. المريء. ويلاحظ في 30-45% من المرضى الذين يعانون من ارتجاع المريء.
مضاعفات التهاب المريء الارتجاعي هي:
- تضيقات المريء.
- تآكلات وتقرحات في المريء، يصاحبها نزيف.
- مريء باريت.
- سرطان المريء الغدي.
يتم تقييم حالة الغشاء المخاطي للمريء بالمنظار حسب تصنيف M.Savary-J.Miller، أو حسب تصنيف لوس أنجلوس (1994).
- تم تعديل تصنيف M.Savary-J.Miller بواسطة Carrison et al.
- 0 درجة - لا توجد علامات على التهاب المريء الارتجاعي.
- الدرجة الأولى - تآكل غير متموج على خلفية احتقان الغشاء المخاطي، ويحتل أقل من 10٪ من محيط المريء البعيد.
- الدرجة الثانية - آفات تآكلية متموجة تشغل 10-50٪ من محيط المريء البعيد.
- الدرجة الثالثة - آفات تآكلية وتقرحية دائرية متعددة في المريء، تشغل محيط المريء البعيد بالكامل.
- الدرجة الرابعة - المضاعفات: تقرحات عميقة وتضيقات ومريء باريت.
- يستخدم تصنيف لوس أنجلوس فقط للأشكال التآكلية من ارتجاع المريء.
- الدرجة أ - عيب واحد أو أكثر في الغشاء المخاطي للمريء لا يزيد طوله عن 5 مم، ولا يمتد أي منها إلى أكثر من طيتين مخاطيتين.
- الدرجة ب - عيب واحد أو أكثر في الغشاء المخاطي يزيد طوله عن 5 مم، ولا يمتد أي منها على أكثر من طيتين مخاطيتين.
- الدرجة C - عيوب الغشاء المخاطي للمريء تمتد إلى طيتين مخاطيتين أو أكثر والتي تشغل مجتمعة أقل من 75٪ من محيط المريء.
- الدرجة د - عيوب في الغشاء المخاطي للمريء تغطي ما لا يقل عن 75٪ من محيط المريء.
- ارتجاع المريء بدون التهاب المريء (مرض الجزر السلبي بالمنظار، أو مرض الجزر غير التآكلي)
ارتجاع المريء بدون التهاب المريء (مرض الارتجاع السلبي بالمنظار، أو مرض الارتجاع غير التآكلي) هو تلف في الغشاء المخاطي للمريء لا يتم اكتشافه عن طريق الفحص بالمنظار. يحدث في أكثر من 50% من الحالات.
لا ترتبط شدة الأعراض الذاتية ومدة المرض بالصورة بالمنظار. مع ارتجاع المريء السلبي بالمنظار، تتأثر نوعية الحياة بنفس الطريقة كما هو الحال مع التهاب المريء الارتجاعي، ويتم ملاحظة قيم قياس الرقم الهيدروجيني المميزة للمرض.
- ارتجاع المريء مع التهاب المريء (مرض الجزر الإيجابي بالمنظار)
- وبائيات ارتجاع المريء
غالبًا ما يتم التقليل من تكرار ارتجاع المريء، حيث أن 25٪ فقط من المرضى يذهبون إلى الطبيب. كثير من الناس لا يشكون، حيث يتم إيقاف مظاهر المرض بالأدوية التي لا تستلزم وصفة طبية. يتم تعزيز ظهور المرض عن طريق اتباع نظام غذائي يحتوي على كميات زائدة من الدهون.
إذا قمنا بتقييم مدى انتشار ارتجاع المريء من خلال تكرار حرقة المعدة، فإن 21-40٪ من سكان أوروبا الغربية يشكون منه، وما يصل إلى 20-45٪ من سكان الولايات المتحدة وحوالي 15٪ من سكان روسيا . تكون فرصة الإصابة بالارتجاع المعدي المريئي مرتفعة إذا حدثت حرقة المعدة مرتين على الأقل في الأسبوع. ويحدث ذلك يوميًا في 7-10% من المرضى. ومع ذلك، حتى مع حرقة المعدة النادرة، لا يتم استبعاد وجود ارتجاع المريء.
نسبة الإصابة بالارتجاع المعدي المريئي عند الرجال والنساء في أي عمر هي (2-3):1. تتزايد معدلات الإصابة بالارتجاع المعدي المريئي لدى الأشخاص الذين تزيد أعمارهم عن 40 عامًا. ومع ذلك، فإن التهاب المريء باريت والسرطان الغدي أكثر شيوعًا بحوالي 10 مرات عند الرجال.
- رمز التصنيف الدولي للأمراض 10ك21.
في حالة التشنج القصبي، يتم إجراء تشخيص تفريقي بين ارتجاع المريء والربو القصبي والتهاب الشعب الهوائية المزمن. يخضع هؤلاء المرضى لدراسة وظيفة التنفس الخارجي والأشعة السينية والأشعة المقطعية للصدر. في بعض الحالات، يكون هناك مزيج من ارتجاع المريء والربو القصبي. ويرجع ذلك، من ناحية، إلى المنعكس المريئي القصبي الذي يسبب تشنج قصبي. ومن ناحية أخرى، فإن استخدام منبهات بيتا أمينوفيلين يقلل من ضغط العضلة العاصرة السفلية للمريء، مما يساهم في الارتجاع. مزيج من هذه الأمراض يسبب مسارها الأكثر خطورة.
- مع مضاعفات ارتجاع المريء.
- مع عدم فعالية العلاج المحافظ.
- في علاج المرضى الذين تقل أعمارهم عن 60 عامًا والذين يعانون من فتق في فتحة المريء للحجاب الحاجز بدرجة 3-4 درجات.
- مع التهاب المريء الجزر من الدرجة الخامسة.
في 5-10% من حالات ارتجاع المريء، يكون العلاج الدوائي غير فعال.
مؤشرات للطرق الجراحية للعلاج:
قبل بدء العلاج، من الضروري تقييم خطر حدوث مضاعفات لدى المريض. يجب على المرضى الذين لديهم احتمال كبير للإصابة بمضاعفات أن يخضعوا للعلاج الجراحي بدلاً من وصف الأدوية.
إن فعالية الجراحة المضادة للارتجاع والعلاج الصيانة باستخدام مثبطات مضخة البروتون هي نفسها. ومع ذلك، العلاج الجراحي له عيوب. نتائجها تعتمد على خبرة الجراح، هناك خطر الموت. في بعض الحالات، بعد الجراحة، تظل الحاجة إلى العلاج الدوائي قائمة.
خيارات العلاج الجراحي للمريء هي: الطي بالمنظار، واستئصال المريء بالترددات الراديوية، وتثنية قاع نيسن بالمنظار.
أرز. الطي بالمنظار (تقليل حجم العضو المجوف عن طريق وضع الغرز المجمعة على الحائط) باستخدام جهاز EndoCinch.يتضمن استئصال المريء بالترددات الراديوية (إجراء ستريتا) تأثير طاقة الترددات الراديوية الحرارية على عضلة المصرة المريئية السفلية والعضلة القلبية.
مراحل استئصال المريء بالترددات الراديوية.
يتم تسليم طاقة التردد الراديوي من خلال جهاز خاص يتكون من بوجي (يتم توصيله حاليًا من خلال موصل سلكي)، وسلة بالون وأربعة أقطاب كهربائية إبرة موضوعة حول البالون.يتم نفخ البالون وإدخال الإبر في العضلة تحت توجيه المنظار.
يتم تأكيد التثبيت عن طريق قياس مقاومة الأنسجة ومن ثم يتم تطبيق تيار عالي التردد على أطراف الإبر مع التبريد المتزامن للغشاء المخاطي عن طريق إمداد المياه.
تدور الأداة لإنشاء "آفات" إضافية على مستويات مختلفة وعادة ما يتم تطبيق 12-15 مجموعة من هذه الآفات.
يرجع التأثير المضاد للارتجاع في إجراء ستريتا إلى آليتين. إحدى الآليات هي "تضييق" المنطقة المعالجة، حيث تصبح أقل حساسية لتأثيرات انتفاخ المعدة بعد تناول الطعام، بالإضافة إلى توفير حاجز ميكانيكي أمام الارتجاع. آلية أخرى هي تعطيل المسارات المبهمة الواردة من القلب المشاركة في آلية الاسترخاء العابر للعضلة العاصرة المريئية السفلية.
بعد تثنية قاع نيسن بالمنظار، يعاني 92% من المرضى من اختفاء كامل لأعراض المرض.
أرز. تثنية قاع نيسن بالمنظار- علاج مضاعفات مرض ارتجاع المريء
- تضيق (تضيق) المريء.
في علاج المرضى الذين يعانون من تضيقات المريء، يتم استخدام التوسيع بالمنظار. إذا تكررت الأعراض بعد إجراء ناجح خلال الأسابيع الأربعة الأولى، فيجب استبعاد الإصابة بالسرطان.
- تقرحات المريء.
يمكن استخدام الأدوية المضادة للإفراز للعلاج، على وجه الخصوص، رابيبرازول (باريت) - 20 ملغ مرتين في اليوم لمدة 6 أسابيع أو أكثر. خلال فترة العلاج، يتم إجراء دراسات مراقبة بالمنظار مع الخزعة وعلم الخلايا والأنسجة كل أسبوعين. إذا كشف الفحص النسيجي عن خلل التنسج عالي الجودة، أو، على الرغم من العلاج بأوميبرازول لمدة 6 أسابيع، استمرت القرحة بنفس الحجم، فمن الضروري استشارة الجراح.
معيار فعالية علاج ارتجاع المريء السلبي بالمنظار (ارتجاع المريء بدون التهاب المريء) هو اختفاء الأعراض. غالبًا ما يختفي الألم في اليوم الأول من تناول مثبطات مضخة البروتون.
- تضيق (تضيق) المريء.
ارتجاع مَعدي مريئي
مرض الجزر المعدي المريئي (GERD) هو تطور التغيرات الالتهابية في المريء البعيد و / أو الأعراض المميزة بسبب الارتجاع المتكرر المنتظم لمحتويات المعدة و / أو الاثني عشر إلى المريء.
التصنيف الدولي للأمراض-10
K21.0 الارتجاع المعدي المريئي مع التهاب المريء
K21.9 الارتجاع المعدي المريئي بدون التهاب المريء.
مثال على صياغة التشخيص
علم الأوبئة
لا يُعرف مدى الانتشار الحقيقي للمرض، وهو يرتبط بتباين كبير في الأعراض السريرية. تم العثور على أعراض ارتجاع المريء عند الاستجواب الدقيق في 20-50% من السكان البالغين، وعلامات بالمنظار في أكثر من 7-10% من السكان. في الولايات المتحدة، يعاني 10-20% من البالغين أسبوعيًا من حرقة المعدة، وهي العرض الرئيسي لمرض ارتجاع المريء. لا توجد صورة وبائية كاملة في روسيا.
معدل الانتشار الحقيقي لمرض ارتجاع المريء أعلى بكثير من الإحصائيات، بما في ذلك أن أقل من ثلث مرضى ارتجاع المريء يذهبون إلى الطبيب.
يمرض النساء والرجال على قدم المساواة في كثير من الأحيان.
تصنيف
حاليا، هناك نوعان من ارتجاع المريء.
■ مرض الارتجاع السلبي بالمنظار، أو مرض الارتجاع غير التآكلي، في 60-65% من الحالات.
■ ارتجاع المريء - 30-35% من المرضى.
■ مضاعفات ارتجاع المريء: التضيق الهضمي، نزيف المريء، مريء بيريت، سرطان المريء الغدي.
الجدول 4-2. تصنيف لوس أنجلوس لالتهاب المريء الارتجاعي
التشخيص
ينبغي افتراض تشخيص ارتجاع المريء إذا كان لدى المريض أعراض مميزة: حرقة المعدة، والتجشؤ، والقلس. في بعض الحالات يتم ملاحظة أعراض خارج المريء.
التاريخ والفحص البدني
يتميز ارتجاع المريء بعدم اعتماد شدة الأعراض السريرية (حرقة المعدة والألم والقلس) على شدة التغيرات في الغشاء المخاطي للمريء. أعراض المرض لا تسمح بالتمييز بين مرض الجزر غير التآكلي والتهاب المريء الارتجاعي.
تعتمد شدة المظاهر السريرية لمرض ارتجاع المريء على تركيز حمض الهيدروكلوريك في الارتجاع، وتكرار ومدة اتصاله مع الغشاء المخاطي للمريء، وفرط الحساسية للمريء.
أعراض ارتجاع المريء
■ تُفهم حرقة المعدة على أنها إحساس بالحرقان متفاوت الشدة يحدث خلف عظمة القص (في الثلث السفلي من المريء) و/أو في المنطقة الشرسوفية. تحدث حرقة المعدة لدى 75٪ على الأقل من المرضى، بسبب الاتصال المطول للمحتويات الحمضية للمعدة (درجة الحموضة أقل من 4) مع الغشاء المخاطي للمريء. لا ترتبط شدة حرقة المعدة بحدة التهاب المريء. ويتميز بزيادته بعد الأكل، وتناول المشروبات الغازية، والكحول، مع المجهود البدني، والانحناء وفي وضع أفقي.
■ التجشؤ الحامض، كقاعدة عامة، يزداد بعد تناول الطعام، وتناول المشروبات الغازية. يتفاقم قلس الطعام، الذي لوحظ لدى بعض المرضى، بسبب ممارسة الرياضة والوضعية التي تعزز القلس.
■ عسر البلع والبلع (ألم عند البلع) أقل شيوعًا. يشير ظهور عسر البلع المستمر إلى تطور تضيق المريء. عسر البلع التدريجي السريع وفقدان الوزن قد يشير إلى تطور سرطان غدي.
■ يمكن أن ينتشر الألم خلف عظمة القص إلى المنطقة بين الكتفين والرقبة والفك السفلي والنصف الأيسر من الصدر. في كثير من الأحيان تقليد الذبحة الصدرية. يتميز ألم المريء بارتباطه بتناول الطعام ووضعية الجسم وتخفيفه عن طريق تناول المياه المعدنية القلوية ومضادات الحموضة.
أعراض ارتجاع المريء خارج المريء:
■ القصبي الرئوي - السعال ونوبات الربو.
■ الأسنان - تسوس الأسنان وتآكل مينا الأسنان.
الفحص المعملي
لا توجد نتائج مختبرية مرضية لارتجاع المريء.
الدراسات الآلية
طرق الفحص الإلزامي
دراسات واحدة
■ FEGDS: يسمح لك بالتمييز بين مرض الجزر غير التآكلي والتهاب المريء الجزر، لتحديد وجود مضاعفات.
■ فحص الأشعة السينية للمريء والمعدة: إذا كان هناك فتق في فتحة المريء للحجاب الحاجز، أو تضيق، أو سرطان غدي في المريء.
البحث في الديناميات
■ FEGDS: من الممكن عدم إجراء العملية مرة أخرى مع مرض الارتجاع غير التآكلي.
■ خزعة من الغشاء المخاطي للمريء في حالات ارتجاع المريء المعقدة: القرحة، والتضيقات، ومريء بيريت.
طرق الفحص الإضافية
دراسات واحدة
■ قياس درجة الحموضة داخل المريء على مدار 24 ساعة: زيادة في إجمالي وقت الارتجاع (درجة الحموضة أقل من 4.0 وأكثر من 5% خلال اليوم) ومدة نوبة الارتجاع (أكثر من 5 دقائق). تتيح لك الطريقة تقييم درجة الحموضة في المريء والمعدة، وفعالية الأدوية؛ تكون قيمة هذه الطريقة عالية بشكل خاص في حالة وجود مظاهر خارج المريء وغياب تأثير العلاج.
■ قياس الضغط داخل المريء: يتم إجراؤه لتقييم أداء العضلة العاصرة للمريء السفلية، وهي الوظيفة الحركية للمريء.
■ الموجات فوق الصوتية لأعضاء البطن: مع ارتجاع المريء بدون تغييرات، يتم إجراؤه لتحديد الأمراض المصاحبة لأعضاء البطن.
■ تخطيط كهربية القلب، وقياس جهد الدراجة: يستخدم للتشخيص التفريقي لمرض الشريان التاجي، ولا يُظهر ارتجاع المريء أي تغيرات.
■ اختبار مثبط مضخة البروتون: تخفيف الأعراض السريرية (حرقة المعدة) أثناء تناول مثبطات مضخة البروتون.
تشخيص متباين
مع الصورة السريرية النموذجية للمرض، عادة ما يكون التشخيص التفريقي ليس صعبا. في وجود أعراض خارج المريء، ينبغي التمييز بينه وبين مرض الشريان التاجي، وأمراض القصبات الرئوية (الربو القصبي، وما إلى ذلك). للتشخيص التفريقي لارتجاع المريء مع التهاب المريء من مسببات مختلفة، يتم إجراء الفحص النسيجي لعينات الخزعة.
مؤشرات للتشاور مع المتخصصين الآخرين
يجب إحالة المريض للحصول على مشورة متخصصة إذا كان التشخيص غير مؤكد، أو إذا كانت هناك أعراض غير نمطية أو خارج المريء، أو كان هناك اشتباه في حدوث مضاعفات. قد تحتاج إلى استشارة طبيب القلب أو طبيب الرئة أو طبيب الأنف والأذن والحنجرة (على سبيل المثال، طبيب القلب - في وجود ألم خلف القص لا يتوقف أثناء تناول مثبطات مضخة البروتون).
علاج
أهداف العلاج
■ تخفيف الأعراض السريرية.
■ شفاء التآكلات.
■ نوعية حياة أفضل.
■ الوقاية من المضاعفات أو القضاء عليها.
■ الوقاية من تكرارها.
مؤشرات للعلاج في المستشفى
■ إجراء العلاج المضاد للارتجاع في حالة المسار المعقد للمرض، وكذلك في حالة عدم فعالية العلاج الدوائي المناسب.
■ إجراء عملية جراحية (تثنية القاع) في حالة عدم فعالية العلاج الدوائي والتدخلات التنظيرية أو الجراحية في وجود مضاعفات التهاب المريء: التضيق، مريء بيريت، النزيف.
علاج غير دوائي
✧ تجنب الوجبات الكبيرة.
✧ الحد من تناول الأطعمة التي تقلل من ضغط العضلة العاصرة السفلية للمريء والتي لها تأثير مهيج للغشاء المخاطي للمريء: الأطعمة الغنية بالدهون (الحليب كامل الدسم، الكريمة، الكعك، المعجنات)، الأسماك الدهنية واللحوم (الإوز، البط). وكذلك لحم الخنزير ولحم الضأن ولحم البقر الدهني)، والكحول، والمشروبات التي تحتوي على الكافيين (القهوة، والكولا، والشاي القوي، والشوكولاتة)، والفواكه الحمضية، والطماطم، والبصل، والثوم، والأطعمة المقلية، وتجنب المشروبات الغازية.
✧بعد تناول الطعام، تجنب الانحناء للأمام والوضع الأفقي؛ الوجبة الأخيرة - في موعد لا يتجاوز 3 ساعات قبل موعد النوم.
✧النوم مع رفع رأس السرير.
✧ استبعاد الأحمال التي تزيد من الضغط داخل البطن: لا ترتدي ملابس ضيقة وأحزمة ضيقة، الكورسيهات، لا ترفع أوزان أكثر من 8-10 كجم بكلتا اليدين، وتجنب المجهود البدني المرتبط بالإجهاد الزائد للضغط على البطن.
✧ الإقلاع عن التدخين.
✧المحافظة على وزن الجسم الطبيعي.
■ لا تتناول الأدوية التي تسبب الارتجاع (المهدئات والمهدئات، مثبطات قنوات الكالسيوم، حاصرات بيتا، الثيوفيلين، البروستاجلاندين، النترات).
علاج بالعقاقير
شروط علاج ارتجاع المريء: 4-6 أسابيع لمرض الجزر غير التآكلي وما لا يقل عن 8-12 أسبوعًا لالتهاب المريء الارتجاعي، يليه علاج صيانة لمدة 26-52 أسبوعًا.
يشمل العلاج الدوائي تعيين المنشطات ومضادات الحموضة وعوامل مضادة للإفراز.
■ البروكينتيكش: دومبيريدون 10 ملغ 4 مرات في اليوم.
■ الهدف من العلاج المضاد للإفراز لمرض ارتجاع المريء هو تقليل التأثير الضار لمحتويات المعدة الحمضية على الغشاء المخاطي للمريء في حالة الارتجاع المعدي المريئي. الأدوية المفضلة هي مثبطات مضخة البروتون (أوميبرازول، لانسوبرازول، بانتوبرازول، رابيبرازول، إيسوميبرازول).
✧ ارتجاع المريء مع التهاب المريء (8-12 أسبوعًا):
– أوميبرازول 20 مجم مرتين في اليوم
لانسوبرازول 30 ملغ مرتين يومياً أو
- إيزوميبرازول 40 ملغ/يوم، أو
- رابيبرازول 20 ملغ/يوم.
تخفيف الأعراض وشفاء التآكلات. إذا كانت الجرعة القياسية من مثبطات مضخة البروتون غير فعالة، فيجب مضاعفة الجرعة.
✧ مرض الجزر غير التآكلي (4-6 أسابيع):
- أوميبرازول 20 ملغ/يوم، أو
– لانسوبرازول 30 ملغ/يوم
– إيزوميبرازول 20 ملغ/يوم، أو
- رابيبرازول 10-20 ملغ/يوم.
معايير فعالية العلاج- القضاء المستمر على الأعراض.
■ من الممكن استخدام حاصرات مستقبلات الهيستامين H2 كأدوية مضادة للإفراز، لكن تأثيرها أقل من تأثير مثبطات مضخة البروتون.
■ يمكن استخدام مضادات الحموضة كعلاج لأعراض حرقة المعدة النادرة، ولكن في هذه الحالة، ينبغي إعطاء الأفضلية لتناول مثبطات مضخة البروتون عند الطلب. توصف مضادات الحموضة عادة 3 مرات في اليوم بعد 40-60 دقيقة من تناول الوجبة، عندما تحدث حرقة المعدة وألم في الصدر في أغلب الأحيان، وكذلك في الليل.
■ في حالة التهاب المريء الارتجاعي الناجم عن ارتداد محتويات الاثني عشر (الأحماض الصفراوية في المقام الأول) إلى المريء، والذي يتم ملاحظته عادة في تحص صفراوي، يتم تحقيق تأثير جيد عن طريق تناول حمض أورسوديوكسيكوليك بجرعة 250-350 ملغ / يوم. في هذه الحالة، يُنصح بدمج حمض أورسوديوكسيكوليك مع المنشطات بالجرعة المعتادة.
يتم عادةً إجراء العلاج المداوم باستخدام مثبطات مضخة البروتون وفقًا لأحد الأنظمة التالية.
■ الاستخدام المستمر لمثبطات مضخة البروتون بجرعة قياسية أو نصف (أوميبرازول، إيزوميبرازول - 10 أو 20 ملغ / يوم، رابيبرازول - 10 ملغ / يوم).
■ العلاج عند الطلب - تناول مثبطات مضخة البروتون عند ظهور الأعراض (مرة واحدة كل 3 أيام في المتوسط) لمرض الارتجاع السلبي بالمنظار.
جراحة
الغرض من العمليات التي تهدف إلى القضاء على الارتجاع (تثنيات القاع، بما في ذلك التنظير الداخلي) هو استعادة الوظيفة الطبيعية للقلب.
مؤشرات للعلاج الجراحي:
■ فشل العلاج الدوائي المناسب؛
■ مضاعفات ارتجاع المريء (تضيق المريء والنزيف المتكرر).
■ إصابة مريء بيريت بخلل التنسج الظهاري عالي الجودة بسبب خطر الإصابة بالأورام الخبيثة.

الشروط التقريبية لعدم القدرة المؤقتة على العمل
يتم تحديدها من خلال تخفيف الأعراض السريرية وشفاء التآكلات أثناء السيطرة على FEGDS.
مزيد من إدارة
في حالة مرض الجزر غير التآكلي مع الراحة الكاملة للأعراض السريرية، فإن التحكم في FEGDS ليس ضروريًا. ينبغي تأكيد مغفرة التهاب المريء الارتجاعي بالمنظار. عندما تتغير الصورة السريرية، يتم إجراء FEGDS في بعض الحالات.
يعد علاج الصيانة إلزاميًا، لأنه بدونه يتكرر المرض لدى 90٪ من المرضى خلال 6 أشهر.
يتم إجراء المراقبة الديناميكية للمريض لمراقبة المضاعفات وتحديد مريء بيريت والسيطرة الدوائية على أعراض المرض.
مراقبة الأعراض التي تشير إلى حدوث مضاعفات:
■ عسر البلع والبلع.
■ النزيف.
■ فقدان الوزن.
■ الشبع المبكر.
■ ألم في الصدر.
■ القيء المتكرر.
في ظل وجود كل هذه العلامات، تتم الإشارة إلى مشاورات المتخصصين وإجراء مزيد من الفحص التشخيصي.
الحؤول الظهاري المعوي بمثابة الركيزة المورفولوجية لمريء بيريت بدون أعراض. عوامل خطر الإصابة بمريء بيريت:
■ حرقة المعدة أكثر من مرتين في الأسبوع.
■ جنس الذكور.
■ مدة ظهور الأعراض أكثر من 5 سنوات.
بمجرد تشخيص مرض مريء بيريت، يجب إجراء فحوصات بالمنظار مع خزعة سنويًا على خلفية العلاج المستمر المستمر بجرعة كاملة من مثبطات مضخة البروتون. إذا تم الكشف عن خلل التنسج منخفض الدرجة، يتم إجراء FEGDS المتكرر مع الخزعة والفحص النسيجي للخزعة بعد 6 أشهر. إذا استمر خلل التنسج منخفض الدرجة، يوصى بإعادة الفحص النسيجي بعد 6 أشهر. إذا استمر خلل التنسج منخفض الدرجة، يتم إجراء فحوصات نسيجية متكررة سنويًا. في حالة خلل التنسج عالي الجودة، يتم تقييم نتيجة الفحص النسيجي بشكل مستقل من قبل اثنين من علماء التشكل. عندما يتم تأكيد التشخيص، يتم تحديد مسألة العلاج التنظيري أو الجراحي لمريء بيريت.
تثقيف المريض
يجب أن يوضح للمريض أن ارتجاع المريء هو حالة مزمنة، وعادة ما تتطلب علاج صيانة طويل الأمد بمثبطات مضخة البروتون لمنع المضاعفات.
يجب إبلاغ المريض بالمضاعفات المحتملة لارتجاع المريء ونصحه باستشارة الطبيب في حالة ظهور أعراض المضاعفات (راجع قسم "مزيد من إدارة المريض").
يجب توضيح المرضى الذين يعانون من أعراض الارتجاع الطويلة غير المنضبطة الحاجة إلى الفحص بالمنظار للكشف عن المضاعفات (مثل مريء بيريت)، وفي حالة وجود مضاعفات، يجب توضيح الحاجة إلى إجراء FEGDS بشكل دوري مع الخزعة.
تنبؤ بالمناخ
في مرض الجزر غير التآكلي والتهاب المريء الارتجاعي الخفيف، يكون التشخيص مناسبًا بشكل عام. يحتفظ المرضى بقدرتهم على العمل لفترة طويلة. لا يؤثر المرض على متوسط العمر المتوقع، ولكنه يقلل بشكل كبير من جودته خلال فترة التفاقم. التشخيص المبكر والعلاج في الوقت المناسب يمنعان تطور المضاعفات ويحافظان على القدرة على العمل. يزداد التشخيص سوءًا مع طول مدة المرض، جنبًا إلى جنب مع الانتكاسات المتكررة طويلة المدى، مع أشكال معقدة من ارتجاع المريء، خاصة مع تطور مريء بيريت، بسبب زيادة خطر الإصابة بسرطان المريء الغدي.
Catad_tema حرقة المعدة وارتجاع المريء - مقالات
مرض الجزر المعدي المريئي: التشخيص والعلاج والوقاية
إيه في كالينين
المعهد الحكومي للتعليم الطبي بعد التخرج التابع لوزارة الدفاع في الاتحاد الروسي، موسكو
خلاصة
مرض الجزر المعدي المريئي: التشخيص والعلاج والوقاية
مرض الجزر المعدي المريئي (GERD) هو مرض شائع. حتى وقت قريب نسبيًا، بدا ارتجاع المريء للممارسين مرضًا غير ضار وله أعراض مميزة - حرقة المعدة. في العقد الماضي، كان ارتجاع المريء في منطقة الاهتمام المتزايد بسبب الاتجاه الواضح نحو زيادة تواتر التهاب المريء الارتجاعي الشديد وزيادة سرطان المريء البعيد على خلفية "مريء باريت". إن الارتباط القائم مع مرض الارتجاع المعدي المريئي لأمراض الرئة، وخاصة الربو القصبي، يسمح باتباع نهج جديد في علاجها. ساهم اعتماد تصنيف جديد لالتهاب المريء الارتجاعي في توحيد الاستنتاجات بالمنظار. لقد أتاح إدخال قياس الأس الهيدروجيني اليومي تشخيص المرض حتى في المرحلة السلبية بالتنظير الداخلي. أدى الاستخدام الواسع النطاق في الممارسة السريرية للأدوية الجديدة (حاصرات مستقبلات H2، مثبطات مضخة البروتون، الحركية) إلى توسيع إمكانيات علاج ارتجاع المريء، بما في ذلك. وفي مسارها الشديد. يعتبر الأيزومر S النقي للأوميبرازول، إيسوميبرازول (نيكسيوم)، عاملًا واعدًا لعلاج والوقاية من ارتجاع المريء.
في العقد الماضي، اجتذب مرض الجزر المعدي المريئي (GERD) اهتمامًا متزايدًا بسبب الظروف التالية. في العالم المتقدم، هناك اتجاه واضح نحو زيادة حالات الإصابة بالارتجاع المعدي المريئي. حرقة المعدة هي العرض الرئيسي لمرض ارتجاع المريء، وتحدث لدى 20-40٪ من البالغين في أوروبا والولايات المتحدة. يتم تحديد قيمة ارتجاع المريء ليس فقط من خلال انتشاره، ولكن أيضًا من خلال شدة الدورة. على مدى السنوات العشر الماضية، أصبح التهاب المريء الارتجاعي الشديد (RE) أكثر شيوعًا بمعدل 2-3 مرات. 10-20% من المرضى الذين يعانون من التهاب المثانة الخلالي يصابون بحالة مرضية توصف بأنها "مريء باريت" (BE) وهو مرض سرطاني. لقد ثبت أيضًا أن ارتجاع المريء يحتل مكانًا مهمًا في نشأة عدد من أمراض الأنف والأذن والحنجرة والأمراض الرئوية.
تم إحراز تقدم كبير في تشخيص وعلاج ارتجاع المريء. لقد أتاح إدخال قياس الأس الهيدروجيني اليومي تشخيص المرض حتى في المرحلة السلبية بالتنظير الداخلي. أدى الاستخدام الواسع النطاق للأدوية الجديدة في الممارسة السريرية (حاصرات مستقبلات H2، ومثبطات مضخة البروتون - مثبطات مضخة البروتون، والحركية) إلى زيادة كبيرة في إمكانيات علاج الأشكال الشديدة من مرض ارتجاع المريء. تم تطوير مؤشرات واضحة للعلاج الجراحي لـ RE.
وفي الوقت نفسه، يقلل الممارسون والمرضى أنفسهم من أهمية هذا المرض. يلجأ المرضى في معظم الحالات إلى الطبيب للحصول على المساعدة الطبية في وقت متأخر، وحتى مع ظهور أعراض حادة يتم علاجهم من تلقاء أنفسهم. الأطباء بدورهم لا يدركون جيدًا هذا المرض، ويقللون من عواقبه، ويجرون العلاج بالطاقة المتجددة بشكل غير عقلاني. من النادر جدًا تشخيص مثل هذه المضاعفات الخطيرة مثل PB.
تعريف مصطلح "مرض الجزر المعدي المريئي"
تواجه محاولات تعريف مفهوم "مرض الجزر المعدي المريئي" صعوبات كبيرة:
- في الأفراد الأصحاء عمليا، لوحظ ارتداد محتويات المعدة إلى المريء.
- قد لا يكون التحمض الطويل بما فيه الكفاية للمريء البعيد مصحوبًا بأعراض سريرية وعلامات شكلية لالتهاب المريء.
- في كثير من الأحيان مع أعراض شديدة من ارتجاع المريء، لا توجد تغيرات التهابية في المريء.
كوحدة مستقلة لعلم الأمراض، تم الاعتراف بالارتجاع المعدي المريئي رسميًا في المواد المتعلقة بتشخيص وعلاج هذا المرض، والتي تم اعتمادها في أكتوبر 1997 في المؤتمر متعدد التخصصات لأطباء الجهاز الهضمي والمناظير في جينفال (بلجيكا). لقد تم اقتراح التمييز بين الارتجاع المعدي المريئي الإيجابي والسلبي بالتنظير الداخلي. يغطي التعريف الأخير تلك الحالات التي لا يعاني فيها المريض الذي يعاني من مظاهر المرض التي تستوفي المعايير السريرية لارتجاع المريء من تلف الغشاء المخاطي للمريء. وبالتالي، فإن مرض ارتجاع المريء ليس مرادفًا لالتهاب المريء الارتجاعي، فالمفهوم أوسع ويشمل كلا الشكلين مع تلف الغشاء المخاطي للمريء، والحالات (أكثر من 70٪) مع أعراض نموذجية لارتجاع المريء، والتي لا توجد فيها تغييرات مرئية في المريء. الغشاء المخاطي أثناء الفحص بالمنظار.
يستخدم معظم الأطباء والباحثين مصطلح ارتجاع المريء (GERD) للإشارة إلى مرض الانتكاس المزمن الناجم عن الدخول الارتجاعي التلقائي والمتكرر بانتظام لمحتويات المعدة و/أو الاثني عشر إلى المريء، مما يؤدي إلى تلف المريء البعيد و/أو ظهور أعراض مميزة. (حرقة المعدة، ألم خلف القص، عسر البلع).
علم الأوبئة
لم يتم دراسة الانتشار الحقيقي للارتجاع المعدي المريئي إلا قليلاً. ويرجع ذلك إلى التباين الكبير في المظاهر السريرية - بدءًا من حرقة المعدة العرضية، والتي نادرًا ما يرى فيها المرضى الطبيب، إلى العلامات الواضحة لحالات الطوارئ المعقدة التي تتطلب العلاج في المستشفى.
كما لوحظ بالفعل، بين السكان البالغين في أوروبا والولايات المتحدة، تحدث حرقة المعدة، وهي العرض الأساسي لمرض ارتجاع المريء، في 20-40٪ من السكان، ولكن يتم علاج 2٪ فقط من الطاقة المتجددة. تم الكشف عن RE في 6-12٪ من الأفراد الذين يخضعون للفحص بالمنظار.
المسببات المرضية
ارتجاع المريء هو مرض متعدد العوامل. من المعتاد تسليط الضوء على عدد من العوامل المؤهبة لتطورها: الإجهاد؛ العمل المائل، السمنة، الحمل، التدخين، فتق الحجاب الحاجز، بعض الأدوية (مضادات الكالسيوم، مضادات الكولين، حاصرات ب، إلخ)، العوامل الغذائية (الدهون، الشوكولاتة، القهوة، عصائر الفاكهة، الكحول، الأطعمة الحادة).
السبب المباشر لـ RE هو الاتصال المطول لمحتويات المعدة (حمض الهيدروكلوريك، البيبسين) أو الاثني عشر (الأحماض الصفراوية، ليسوليسيثين) مع الغشاء المخاطي للمريء.
هناك الأسباب التالية التي تؤدي إلى تطور ارتجاع المريء:
- قصور آلية قفل القلب.
- ارتداد محتويات المعدة والاثني عشر إلى المريء.
- انخفاض تصفية المريء.
- انخفاض في مقاومة الغشاء المخاطي للمريء.
قصور آلية قفل القلب.
وبما أن الضغط في المعدة أعلى منه في تجويف الصدر، فإن ارتجاع محتويات المعدة إلى المريء يجب أن يكون ظاهرة مستمرة. ومع ذلك، نظرًا لآلية قفل القلب، فإنه نادرًا ما يحدث لفترة قصيرة (أقل من 5 دقائق)، وبالتالي لا يعتبر مرضًا. الرقم الهيدروجيني الطبيعي في المريء هو 5.5-7.0. يجب اعتبار الارتجاع المريئي مرضيًا إذا كان إجمالي عدد حلقاته خلال اليوم يتجاوز 50 أو إجمالي وقت انخفاض الرقم الهيدروجيني داخل المريء<4 в течение суток превышает 4 ч.
تشمل الآليات التي تدعم اتساق وظيفة الوصل بين المريء والمعدة (آلية قفل القلب) ما يلي:
- العضلة العاصرة للمريء السفلي (LES)؛
- الرباط الحجابي المريئي.
- "مقبس" مخاطي ؛
- الزاوية الحادة له، وتشكيل صمام جوباريف؛
- موقع داخل البطن من العضلة العاصرة المريئية السفلى.
- ألياف العضلات الدائرية لقلب المعدة.
حدوث الارتجاع المعدي المريئي هو نتيجة لقصور نسبي أو مطلق في آلية قفل القلب. تؤدي الزيادة الكبيرة في الضغط داخل المعدة مع آلية القفل المحفوظة إلى قصور نسبي في القلب. على سبيل المثال، يمكن أن يؤدي الانقباض الشديد في غار المعدة إلى الارتجاع المعدي المريئي حتى لدى الأفراد الذين لديهم وظيفة طبيعية للمصرة المريئية السفلية. يحدث قصور نسبي في صمام القلب، وفقًا لـ A.L. غريبينيف وفي. Nechaeva (1995)، في 9-13٪ من المرضى الذين يعانون من ارتجاع المريء. في كثير من الأحيان يكون هناك قصور قلبي مطلق يرتبط بانتهاك آلية قفل القلب.
يتم تعيين الدور الرئيسي في آلية القفل لحالة LES. في الأفراد الأصحاء، يبلغ الضغط في هذه المنطقة 20.8 + 3 ملم زئبق. فن. في المرضى الذين يعانون من ارتجاع المريء، ينخفض إلى 8.9 + 2.3 ملم زئبق. فن.
تقع نغمة LES تحت تأثير عدد كبير من العوامل الخارجية والداخلية. ينخفض \u200b\u200bالضغط فيه تحت تأثير عدد من الهرمونات الهضمية: الجلوكاجون، السوماتوستاتين، كوليسيستوكينين، سيكريتين، الببتيد المعوي الفعال في الأوعية، الإنكيفالين. بعض الأدوية المستخدمة على نطاق واسع لها أيضًا تأثير اكتئابي على الوظيفة السدادية للقلب (المواد الكولينية، والمهدئات والمنومات، وحاصرات ب، والنترات، وما إلى ذلك). أخيرًا، يتم تقليل نغمة LES بواسطة بعض الأطعمة: الدهون والشوكولاتة والحمضيات والطماطم وكذلك الكحول والتبغ.
يمكن أن يؤدي أيضًا الضرر المباشر للأنسجة العضلية في LES (التدخلات الجراحية، والوجود المطول للأنبوب الأنفي المعدي، وتضخم المريء، وتصلب الجلد) إلى الارتجاع المعدي المريئي.
عنصر آخر مهم في آلية قفل القلب هو زاوية له. وهو يمثل زاوية انتقال أحد جدران المريء إلى الانحناء الأكبر للمعدة، بينما الجدار الجانبي الآخر بسلاسة إلى الانحناء الأقل. تساهم فقاعة الهواء في المعدة والضغط داخل المعدة في حقيقة أن طيات الغشاء المخاطي التي تشكل زاوية له، تتلاءم بشكل مريح مع الجدار الأيمن، وبالتالي تمنع رمي محتويات المعدة في المريء (صمام جوباريف ).
في كثير من الأحيان، لوحظ دخول محتويات المعدة أو الاثني عشر إلى المريء بشكل رجعي في المرضى الذين يعانون من فتق الحجاب الحاجز. تم العثور على الفتق في 50٪ من المرضى الذين تزيد أعمارهم عن 50 عامًا، وفي 63-84٪ من هؤلاء المرضى يتم تحديد علامات التهاب المفاصل الروماتويدي بالمنظار.
يرجع الارتجاع مع فتق فتحة المريء للحجاب الحاجز إلى عدد من الأسباب:
- يؤدي عسر الهضم في المعدة إلى تجويف الصدر إلى اختفاء زاويته وتعطيل آلية صمامات القلب (صمام جوباريف) ؛
- وجود فتق يلغي تأثير قفل الساقين الحجاب الحاجز فيما يتعلق بالقلب.
- توطين LES في تجويف البطن يعني تأثير الضغط الإيجابي داخل البطن عليه، مما يعزز إلى حد كبير آلية قفل القلب.
دور ارتجاع محتويات المعدة والاثني عشر في مرض ارتجاع المريء.
هناك علاقة إيجابية بين احتمال الإصابة بالربو ومستوى حموضة المريء. أظهرت الدراسات على الحيوانات التأثيرات الضارة لأيونات الهيدروجين والبيبسين، وكذلك الأحماض الصفراوية والتربسين، على الحاجز المخاطي الواقي للمريء. ومع ذلك، يتم إعطاء الدور الرائد ليس للمؤشرات المطلقة للمكونات العدوانية لمحتويات المعدة والاثني عشر التي تدخل المريء، ولكن لانخفاض في إزالة ومقاومة الغشاء المخاطي للمريء.
تطهير ومقاومة الغشاء المخاطي للمريء.
تم تجهيز المريء بآلية فعالة للقضاء على التحولات في مستوى الرقم الهيدروجيني داخل المريء إلى الجانب الحمضي. يشار إلى آلية الحماية هذه باسم تصفية المريء ويتم تعريفها على أنها معدل انخفاض المحفز الكيميائي من تجويف المريء. يتم توفير تصفية المريء من خلال التمعج النشط للعضو، بالإضافة إلى الخصائص القلوية للعاب والمخاط. في مرض ارتجاع المريء، يكون هناك تباطؤ في تصفية المريء، ويرتبط في المقام الأول بضعف التمعج المريئي والحاجز المضاد للارتجاع.
ترجع مقاومة الغشاء المخاطي للمريء إلى عوامل ما قبل الظهارة والظهارة وما بعد الظهارة. يبدأ تلف الظهارة عندما تتغلب أيونات الهيدروجين والبيبسين أو الأحماض الصفراوية على الطبقة المائية المحيطة بالغشاء المخاطي، والطبقة الواقية من المخاط قبل الظهارة، وإفراز البيكربونات النشط. تعتمد المقاومة الخلوية لأيونات الهيدروجين على المستوى الطبيعي لدرجة الحموضة داخل الخلايا (7.3-7.4). يحدث النخر عند استنفاد هذه الآلية، ويحدث موت الخلايا بسبب تحمضها الحاد. يتم مقاومة تكوين تقرحات سطحية صغيرة من خلال زيادة معدل دوران الخلايا بسبب زيادة تكاثر الخلايا القاعدية في الغشاء المخاطي للمريء. يعد إمداد الدم المخاطي آلية دفاعية فعالة بعد الظهارة ضد العدوان الحمضي.
تصنيف
وفقًا للمراجعة العاشرة للتصنيف الدولي للأمراض، يتم تصنيف مرض ارتجاع المريء تحت K21 وينقسم إلى مرض ارتجاع المريء مع التهاب المريء (K21.0) وبدون التهاب المريء (K21.1).
لتصنيف ارتجاع المريء، فإن شدة الطاقة المتجددة لها أهمية أساسية.
في عام 1994، تم اعتماد تصنيف في لوس أنجلوس، والذي ميز بين المراحل الإيجابية والسلبية للتنظير الداخلي لمرض ارتجاع المريء. لقد حل مصطلح "تلف الغشاء المخاطي للمريء" محل مفهومي "التقرح" و"التآكل". ومن مزايا هذا التصنيف سهولة استخدامه النسبية في الممارسة اليومية. تمت التوصية باستخدام تصنيف لوس أنجلوس للطاقة المتجددة عند تقييم نتائج الفحص بالمنظار (الجدول 1).
لا ينص تصنيف لوس أنجلوس على خصائص مضاعفات الطاقة المتجددة (القرحة، التضيقات، الحؤول). التصنيف الذي أجراه سافاري ميلر (1978) والذي تم تعديله بواسطة كاريسون وآخرين، يُستخدم الآن على نطاق أوسع. (1996) مبين في الجدول 2.
من المثير للاهتمام التصنيف السريري والتنظيري الجديد، الذي يقسم ارتجاع المريء إلى ثلاث مجموعات:
- غير تآكلي، وهو الشكل الأكثر شيوعًا (60٪ من جميع حالات ارتجاع المريء)، والذي يشمل ارتجاع المريء دون وجود علامات التهاب المريء والنزلات النزفية؛
- الشكل التآكلي والتقرحي (34%)، بما في ذلك مضاعفاته: قرحة وتضيق المريء؛
- مريء باريت (6٪) - حؤول من الظهارة الحرشفية الطبقية إلى ظهارة أسطوانية في القسم البعيد نتيجة ارتجاع المريء (يرجع عزل هذا BE إلى حقيقة أن هذا الشكل من الحؤول يعتبر حالة سابقة للتسرطن).
العيادة والتشخيص
المرحلة الأولى من التشخيص هي مسح للمريض. من بين أعراض ارتجاع المريء، تعتبر حرقة المعدة، والتجشؤ الحامض، والإحساس بالحرقان في المنطقة الشرسوفية وخلف القص، ذات أهمية أساسية، والتي تحدث غالبًا بعد تناول الطعام، عندما يميل الجذع للأمام أو في الليل. المظهر الثاني الأكثر شيوعًا لهذا المرض هو الألم خلف القص، والذي ينتشر إلى المنطقة بين الكتفين والرقبة والفك السفلي والنصف الأيسر من الصدر ويمكن أن يحاكي الذبحة الصدرية. من أجل التشخيص التفريقي لنشأة الألم، من المهم ما يثيره ويوقفه. يتميز ألم المريء بالارتباط بتناول الطعام ووضعية الجسم والراحة عن طريق تناول المياه المعدنية القلوية والصودا.
تشمل المظاهر خارج المريء للمرض أعراضًا رئوية (السعال وضيق التنفس، وغالبًا ما تحدث في وضع الاستلقاء)، وأعراض الأذن والحنجرة (بحة في الصوت، وجفاف الحلق) وأعراض معدية (الشبع السريع، والانتفاخ، والغثيان، والقيء).
يمكن لفحص الأشعة السينية للمريء اكتشاف دخول التباين من المعدة إلى المريء، والكشف عن فتق فتحة المريء للحجاب الحاجز، والقروح، والتضيقات وأورام المريء.
من أجل الكشف بشكل أفضل عن الارتجاع المعدي المريئي وفتق الحجاب الحاجز، من الضروري إجراء دراسة متعددة الأوضاع مع إمالة المريض للأمام مع الإجهاد والسعال، وكذلك الاستلقاء على ظهره أثناء خفض طرف الرأس من الجذع.
الطريقة الأكثر موثوقية للكشف عن الارتجاع المعدي المريئي هي قياس درجة الحموضة للمريء يوميًا (على مدار 24 ساعة)، مما يجعل من الممكن تقييم تكرار الارتجاع ومدته وشدته، وتأثير وضع الجسم، وتناول الطعام والأدوية عليه. تتيح لك دراسة التغيرات اليومية في درجة الحموضة وتصفية المريء تحديد حالات الارتجاع قبل تطور التهاب المريء.
في السنوات الأخيرة، تم استخدام التصوير الومضي للمريء باستخدام النظائر المشعة للتكنيشيوم لتقييم تصفية المريء. يشير تأخير النظير المستلم في المريء لأكثر من 10 دقائق إلى تباطؤ في تصفية المريء.
قياس ضغط المريء - قياس الضغط في المريء بمساعدة مجسات بالونية خاصة - يمكن أن يوفر معلومات قيمة حول انخفاض الضغط في منطقة LES، واضطرابات التمعج ونغمة المريء. ومع ذلك، نادرا ما تستخدم هذه الطريقة في الممارسة السريرية.
طريقة التشخيص الرئيسية لـ RE هي التنظير الداخلي. بمساعدة التنظير، من الممكن الحصول على تأكيد لوجود RE وتقييم مدى خطورته، ومراقبة شفاء الأضرار التي لحقت بالغشاء المخاطي للمريء.
يتم إجراء خزعة من المريء مع الفحص النسيجي اللاحق بشكل أساسي لتأكيد وجود BE من خلال صورة تنظيرية مميزة، حيث لا يمكن التحقق من وجود BE إلا من الناحية النسيجية.
مضاعفات التهاب المريء الارتجاعي
لوحظت قرحة هضمية في المريء في 2-7٪ من مرضى ارتجاع المريء، وفي 15٪ من الحالات تكون القرحة معقدة بسبب الانثقاب، في أغلب الأحيان في المنصف. يحدث فقدان الدم الحاد والمزمن بدرجات متفاوتة عند جميع مرضى القرحة الهضمية في المريء تقريبًا، ويحدث نزيف حاد في نصفهم.
الجدول 1.
تصنيف لوس أنجلوس ري
|
خطورة إعادة |
خصائص التغيرات |
| الصف أ | واحدة أو أكثر من آفات الغشاء المخاطي للمريء بطول لا يزيد عن 5 مم، تقتصر على طية مخاطية واحدة |
| درجة ب | واحدة أو أكثر من آفات الغشاء المخاطي للمريء يزيد طولها عن 5 مم، محدودة بالطيات المخاطية، ولا تمتد الآفات بين الطيتين |
| الصف ج | واحد أو أكثر من آفات الغشاء المخاطي للمريء يزيد طولها عن 5 ملم، وتقتصر على الطيات المخاطية، وتمتد الآفات بين الطيتين ولكنها تغطي أقل من 75٪ من محيط المريء. |
| الصف د | تلف الغشاء المخاطي للمريء، والذي يغطي 75% أو أكثر من محيطه |
الجدول 2.
تصنيف الطاقة المتجددة وفقًا لـ Savary-Miller الذي تم تعديله بواسطة Carisson et al.
يؤدي تضيق المريء إلى جعل المرض أكثر استقرارًا: حيث يتقدم عسر البلع، وينخفض وزن الجسم. تحدث تضيقات المريء في حوالي 10٪ من مرضى ارتجاع المريء. تظهر الأعراض السريرية للتضيق (عسر البلع) عندما يضيق تجويف المريء إلى 2 سم.
من المضاعفات الخطيرة لمرض ارتجاع المريء هو مريء باريت، والذي يزيد بشكل حاد (30-40 مرة) من خطر الإصابة بالسرطان. يتم الكشف عن PB أثناء التنظير في 8-20٪ من المرضى الذين يعانون من ارتجاع المريء. معدل انتشار PB في عموم السكان أقل بكثير ويبلغ 350 لكل 100000 نسمة. وبحسب الإحصائيات المرضية، مقابل كل حالة معروفة هناك 20 حالة غير معترف بها. سبب BE هو ارتجاع محتويات المعدة، وبالتالي يعتبر BE أحد مظاهر ارتجاع المريء.
يمكن تمثيل آلية تشكيل PB على النحو التالي. مع RE، تتضرر الطبقات السطحية للظهارة أولا، ثم يمكن أن يتشكل عيب في الغشاء المخاطي. يحفز الضرر الإنتاج المحلي لعوامل النمو، مما يؤدي إلى زيادة تكاثر وحؤول الظهارة.
سريريًا، يتجلى PB في الأعراض العامة لـ RE ومضاعفاته. عند الفحص بالمنظار، يجب الاشتباه في وجود BE عندما ترتفع الظهارة الحؤولية الحمراء الزاهية على شكل نتوءات تشبه الإصبع فوق الخط Z (الانتقال التشريحي للمريء إلى الفؤاد)، مما يؤدي إلى إزاحة الظهارة الحرشفية الوردية الشاحبة المميزة للمريء. في بعض الأحيان، يمكن أن تستمر بقع متعددة من الظهارة الحرشفية في الغشاء المخاطي الحؤولي - وهذا ما يسمى "نوع الجزيرة" من الحؤول. قد لا يتغير الغشاء المخاطي للأجزاء العلوية، أو يمكن ملاحظة التهاب المريء بدرجات متفاوتة.
أرز. 1
تشخيص ارتجاع المريء غير النمطي مع المظاهر الرئوية
بالمنظار، يتم التمييز بين نوعين من الـ PB:
- شريحة قصيرة من PB - معدل انتشار الحؤول أقل من 3 سم؛
- شريحة طويلة من PB - معدل انتشار الحؤول أكثر من 3 سم.
في دراسة نسيجية للـ PB، تم العثور على عناصر من ثلاثة أنواع من الغدد بدلاً من الظهارة الحرشفية الطبقية: بعضها يشبه القاع، والبعض الآخر يشبه القلب، والبعض الآخر يشبه الأمعاء. مع ظهارة الأمعاء في PB يرتبط ارتفاع خطر التحول الخبيث. حاليًا، يعتقد جميع الباحثين تقريبًا أنه من الممكن التحدث عن PB فقط في وجود ظهارة معوية، وعلامتها هي الخلايا الكأسية (نوع متخصص من ظهارة الأمعاء).
يعد تقييم درجة خلل التنسج الظهاري الحؤولي في BE وتمييزها عن التحول الخبيث من المهام الصعبة. يمكن إصدار الحكم النهائي على الأورام الخبيثة في الحالات الصعبة من الناحية التشخيصية عند اكتشاف طفرة في الجين p53 المثبط للورم.
المظاهر خارج المريء من ارتجاع المريء
يمكن تمييز المتلازمات التالية لمظاهر ارتجاع المريء خارج المريء.
1. تشمل أعراض البلعوم الفموي التهاب البلعوم الأنفي واللوزتين تحت اللسان، وتطور تآكل مينا الأسنان، وتسوس الأسنان، والتهاب اللثة، والتهاب البلعوم، والإحساس بوجود كتلة في الحلق.
2. تتجلى أعراض الأنف والأذن والحنجرة في التهاب الحنجرة والقروح والأورام الحبيبية والأورام الحميدة في الحبال الصوتية والتهاب الأذن الوسطى وألم الأذن والتهاب الأنف.
3. تتميز الأعراض القصبية الرئوية بالتهاب الشعب الهوائية المتكرر المزمن، وتطور توسع القصبات، والالتهاب الرئوي الطموح، وخراجات الرئة، وتوقف التنفس أثناء النوم الانتيابي ونوبات السعال الانتيابي، وكذلك الربو القصبي.
4. ألم في الصدر مرتبط بأمراض القلب، ويتجلى في الذبحة الصدرية المنعكسة مع ارتداد محتويات المعدة إلى المريء.
5. ألم الصدر غير المرتبط بأمراض القلب (ألم الصدر غير القلبي) هو أحد المضاعفات الشائعة لمرض ارتجاع المريء الذي يتطلب علاجًا مناسبًا يعتمد على تشخيص تفريقي شامل مع آلام القلب.
إن إنشاء صلة بين أمراض القصبات الرئوية والارتجاع المعدي المريئي له قيمة سريرية كبيرة، لأنه يسمح باتباع نهج جديد لعلاجها.
يوضح الشكل 1 خوارزمية تشخيص ارتجاع المريء غير النمطي مع المظاهر الرئوية التي اقترحتها الجمعية الأمريكية لأمراض الجهاز الهضمي. يعتمد ذلك على العلاج التجريبي باستخدام مثبطات مضخة البروتون، وإذا تم تحقيق تأثير إيجابي، فإن الارتباط بين مرض الجهاز التنفسي المزمن والارتجاع المعدي المريئي يعتبر مثبتًا. يجب أن يهدف العلاج الإضافي إلى منع ارتداد محتويات المعدة إلى المريء ودخول المزيد من الارتجاع إلى الجهاز القصبي الرئوي.
قد تنشأ صعوبات كبيرة في التشخيص التفريقي للألم خلف القص المرتبط بأمراض القلب (الذبحة الصدرية، ألم القلب) والأمراض الأخرى التي تسبب الألم خلف القص. تظهر خوارزمية التشخيص التفريقي في الشكل 2. يمكن أن تساعد مراقبة درجة حموضة المريء على مدار 24 ساعة في التعرف على الألم خلف القص المرتبط بالارتجاع المعدي المريئي (الشكل 3).
علاج
الهدف من علاج ارتجاع المريء هو القضاء على الشكاوى، وتحسين نوعية الحياة، ومكافحة الارتجاع، وعلاج التهاب المريء، ومنع المضاعفات أو القضاء عليها. علاج ارتجاع المريء هو في كثير من الأحيان محافظ أكثر من العلاج الجراحي.
معاملة متحفظةيشمل:
- توصيات للالتزام بأسلوب حياة ونظام غذائي معين؛
- العلاج الدوائي: مضادات الحموضة، الأدوية المضادة للإفراز (حاصرات مستقبلات H2 ومثبطات مضخة البروتون)، الحركية.
وقد تم تطوير القواعد الأساسية التالية، والتي يجب على المريض مراعاتها باستمرار، بغض النظر عن شدة RE:
- بعد تناول الطعام، تجنب الانحناء للأمام ولا تستلقي؛
- النوم مع رفع رأس السرير؛
- لا ترتدي ملابس ضيقة وأحزمة ضيقة، الكورسيهات، الضمادات، مما يؤدي إلى زيادة الضغط داخل البطن؛
- تجنب الوجبات الكبيرة. لا تأكل في الليل. الحد من استهلاك الأطعمة التي تسبب انخفاضًا في ضغط الدم المرتفع ولها تأثير مهيج (الدهون والكحول والقهوة والشوكولاتة والحمضيات) ؛
- توقف عن التدخين؛
- تقليل وزن الجسم في السمنة.
- تجنب تناول الأدوية التي تسبب الارتجاع (مضادات الكولين، مضادات التشنج، المهدئات، المهدئات، مثبطات قنوات الكالسيوم، حاصرات p، الثيوفيلين، البروستاجلاندين، النترات).
مضادات الحموضة.
الهدف من العلاج المضاد للحموضة هو تقليل العدوان الحمضي البروتيني لعصير المعدة. من خلال زيادة مستوى الرقم الهيدروجيني داخل المعدة، تقضي هذه الأدوية على التأثير الممرض لحمض الهيدروكلوريك والبيبسين على الغشاء المخاطي للمريء. وصلت ترسانة مضادات الحموضة الحديثة إلى حجم مثير للإعجاب. يتم إنتاجها حاليًا، كقاعدة عامة، في شكل مستحضرات معقدة تعتمد على هيدروكسيد الألومنيوم أو هيدروكسيد المغنيسيوم أو بيكربونات المغنيسيوم، والتي لا يتم امتصاصها في الجهاز الهضمي. توصف مضادات الحموضة 3 مرات في اليوم بعد 40-60 دقيقة من تناول الطعام، عندما تحدث حرقة المعدة في أغلب الأحيان، وفي الليل. يوصى بالالتزام بالقاعدة التالية: يجب إيقاف كل نوبة ألم وحرقة في المعدة، لأن هذه الأعراض تشير إلى تلف تدريجي للغشاء المخاطي للمريء.
الأدوية المضادة للإفراز.
يتم إجراء العلاج المضاد للإفراز لمرض ارتجاع المريء لتقليل التأثير الضار لمحتويات المعدة الحمضية على الغشاء المخاطي للمريء في الارتجاع المعدي المريئي. وقد وجدت حاصرات مستقبلات H2 (رانيتيدين، فاموتيدين) تطبيقًا واسعًا في المفوضية الأوروبية. عند استخدام هذه الأدوية، يتم تقليل عدوانية محتويات المعدة المقذوفة بشكل كبير، مما يساهم في تخفيف عملية الالتهابات والتآكل التقرحي في الغشاء المخاطي للمريء. يوصف رانيتيدين مرة واحدة ليلاً بجرعة يومية 300 مجم أو 150 مجم مرتين في اليوم. يستخدم فاموتيدين مرة واحدة بجرعة 40 ملغ أو 20 ملغ مرتين في اليوم.
أرز. 2.
التشخيص التفريقي للألم خلف القص

أرز. 3.
ترتبط نوبات آلام الصدر المتكررة بنوبات الارتجاع مع درجة الحموضة<4 (В. Д. Пасечников, 2000).
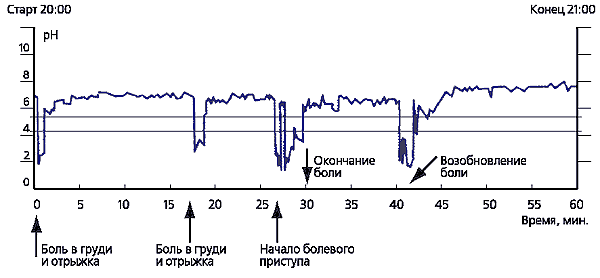
في السنوات الأخيرة، ظهرت أدوية مضادة للإفراز جديدة بشكل أساسي - مثبطات H +، K + -ATPase(مثبطات مضخة البروتون - أوميبرازول، لانسوبرازول، رابيبرازول، إيزوميبرازول). عن طريق تثبيط مضخة البروتون، فإنها توفر قمعًا واضحًا وطويل الأمد لإفراز حمض المعدة. تعتبر مثبطات مضخة البروتون فعالة بشكل خاص في التهاب المريء التآكلي التقرحي، حيث توفر الشفاء للمناطق المصابة في 90-96% من الحالات بعد 6-8 أسابيع من العلاج.
لقد وجد أوميبرازول التطبيق الأوسع في بلدنا. من حيث التأثير المضاد للإفراز، يتفوق هذا الدواء على حاصرات مستقبلات H2. جرعة أوميبرازول: 20 ملغ مرتين في اليوم أو 40 ملغ في المساء.
في السنوات الأخيرة، تم استخدام مثبطات مضخة البروتون الجديدة، الرابيبرازول والإيسوميبرازول (نيكسيوم)، على نطاق واسع في الممارسة السريرية.
يتم تحويل الرابيبرازول بشكل أسرع من مثبطات مضخة البروتون الأخرى إلى الشكل النشط (سلفانيلاميد). نتيجة لهذا ، في اليوم الأول من تناول الرابيبرازول ، تقل المظاهر السريرية لمرض ارتجاع المريء مثل حرقة المعدة أو تختفي تمامًا.
من الأمور ذات الأهمية الكبيرة مؤشر أسعار المنتجين الجديد - إيسوميبرازول (نيكسيوم)، وهو منتج لتكنولوجيا خاصة. كما هو معروف، يمكن أن تختلف الأيزومرات الفراغية (المواد التي تحتوي جزيئاتها على نفس تسلسل الروابط الكيميائية للذرات، ولكن ترتيب مختلف لهذه الذرات بالنسبة لبعضها البعض في الفضاء) في النشاط البيولوجي. أزواج الأيزومرات الضوئية التي هي صور مرآة لبعضها البعض) يُشار إليها بالرمز R (من المستقيمة اللاتينية - مستقيم أو دائري - العجلة اليمنى، في اتجاه عقارب الساعة) وS (شرير - يسار أو عكس اتجاه عقارب الساعة).
إيزوميبرازول (نيكسيوم) هو الأيزومر S للأوميبرازول وهو حاليًا مؤشر أسعار المنتجين الأول والوحيد الذي يعد أيزومرًا بصريًا نقيًا. من المعروف أن أيزومرات S لمثبطات مضخة البروتون الأخرى تتفوق في المعلمات الحركية الدوائية على أيزومرات R الخاصة بها، وبالتالي على مخاليط راسيمي، والتي توجد حاليًا أدوية في هذه المجموعة (أوميبرازول، لانسوبرازول، بانتوبرازول، رابيبرازول). حتى الآن، لم يتمكن سوى أوميبرازول من تكوين أيزومر S مستقر. أظهرت الدراسات التي أجريت على متطوعين أصحاء أن إيزوميبرازول مستقر بصريًا في أي شكل جرعات - سواء للاستخدام عن طريق الفم أو عن طريق الوريد.
إن تصفية إيزوميبرازول أقل من تصفية أوميبرازول وإيزومر R. والنتيجة هي التوافر البيولوجي العالي للإيسوميبرازول مقارنة بالأوميبرازول. بمعنى آخر، تبقى نسبة كبيرة من كل جرعة من إيزوميبرازول في مجرى الدم بعد عملية التمثيل الغذائي الأولى. وبالتالي، تزداد كمية الدواء الذي يثبط مضخة البروتون في الخلية الجدارية للمعدة.
التأثير المضاد للإفراز للإيسوميبرازول يعتمد على الجرعة، ويزداد خلال الأيام الأولى من تناوله [11]. يحدث تأثير إيزوميبرازول بعد ساعة واحدة من تناوله عن طريق الفم بجرعة 20 أو 40 ملغ. مع تناول الدواء يوميًا لمدة 5 أيام بجرعة 20 ملغ مرة واحدة يوميًا، ينخفض متوسط الحد الأقصى لتركيز الحمض بعد التحفيز باستخدام البنتاغاسترين بنسبة 90٪ (تم إجراء القياس بعد 6-7 ساعات من آخر جرعة من الدواء). ). في المرضى الذين يعانون من أعراض ارتجاع المريء، ظل مستوى الرقم الهيدروجيني داخل المعدة أثناء المراقبة اليومية بعد 5 أيام من تناول إيزوميبرازول بجرعات 20 و 40 ملغ أعلى من 4 لمدة متوسطها 13 و 17 ساعة، على التوالي. من بين المرضى الذين تناولوا إيزوميبرازول 20 ملغ يوميًا، تم الحفاظ على مستوى الرقم الهيدروجيني أعلى من 4 لمدة 8 و12 و16 ساعة في 76% و54% و24% من الحالات على التوالي. بالنسبة لـ 40 ملغ من إيزوميبرازول، كانت هذه النسبة 97% و92% و56% على التوالي (ص<0,0001) .
أحد العناصر المهمة التي تضمن الثبات العالي للعمل المضاد للإفراز للإيسوميبرازول هو عملية التمثيل الغذائي التي يمكن التنبؤ بها للغاية. يوفر إيزوميبرازول ثباتًا أكبر مرتين لمؤشر مثل التباين الفردي في قمع إفراز المعدة الذي يحفزه البنتاغاسترين مقارنة بالأوميبرازول بجرعة مكافئة.
تمت دراسة فعالية إيزوميبرازول في علاج ارتجاع المريء في العديد من التجارب العشوائية مزدوجة التعمية ومتعددة المراكز. في دراستين كبيرتين شملت أكثر من 4000 مريض ارتجاع المريء غير المصابين بالبكتيريا الحلزونية، كان إيزوميبرازول بجرعات يومية قدرها 20 أو 40 ملغ أكثر فعالية بشكل ملحوظ في شفاء التهاب المريء التآكلي من أوميبرازول بجرعة 20 ملغ. في كلتا الدراستين، كان إيزوميبرازول متفوقًا بشكل ملحوظ على أوميبرازول بعد 4 و 8 أسابيع من العلاج.
تم أيضًا تحقيق راحة كاملة من حرقة المعدة (غياب لمدة 7 أيام متتالية) في مجموعة من مرضى ارتجاع المريء في عام 1960 باستخدام إيزوميبرازول 40 ملغ / يوم في عدد أكبر من المرضى مقارنةً بالأوميبرازول، كما هو الحال في اليوم الأول من الجرعة (30٪ مقابل 22٪، R)<0,001), так и к 28 дню (74% против 67%, р <0,001) . Аналогичные результаты были получены и в другом, большем по объему (п = 2425) исследовании (р <0,005) . В обоих исследованиях было показано преимущество эзомепразола над омепразолом (в эквивалентных дозах) как по среднему числу дней до наступления полного купирования изжоги, так и по суммарному проценту дней и ночей без изжоги в течение всего периода лечения. Еще в одном исследовании, включавшем 4736 больных эрозивным эзофагитом, эзомепразол в дозе 40 мг/сут достоверно превосходил омепразол в дозе 20 мг/сут по проценту ночей без изжоги (88,1%, доверительный интервал - 87,9-89,0; против 85,1%, доверительный интервал 84,2-85,9; р <0,0001) .Таким образом, наряду с известными клиническими показателями эффективности лечения ГЭРБ, указанные дополнительные критерии позволяют заключить, что эзомепразол объективно превосходит омепразол при лечении ГЭРБ. Столь высокая клиническая эффективность эзомепразола существенно повышает и его затратную эффективность. Так, например, среднее число дней до полного купирования изжоги при использовании эзомепразола в дозе 40 мг/сут составляло 5 дней, а оме-празола в дозе 20 мг/сут - 9 дней . При этом важно отметить, что омепразол в течение многих лет являлся золотым стандартом в лечении ГЭРБ, превосходя по клиническим критериям эффективности все другие ИПП, о чем свидетельствует анализ результатов более чем 150 сравнительных исследований .
كما تمت دراسة إيزوميبرازول كدواء صيانة لمرض ارتجاع المريء. قامت دراستان مزدوجتا التعمية، تم التحكم بهما بالعلاج الوهمي، شملت أكثر من 300 مريض من مرضى ارتجاع المريء المصابين بالتهاب المريء المُشفى، بتقييم ثلاث جرعات من إيزوميبرازول (10 و20 و40 ملغ/يوم) مُعطاة لمدة 6 أشهر.
في جميع الجرعات التي تمت دراستها، كان إيزوميبرازول متفوقًا بشكل ملحوظ على الدواء الوهمي، ولكن تم العثور على أفضل نسبة جرعة / فعالية للعلاج المداومة هي 20 ملغ / يوم. هناك بيانات منشورة حول فعالية جرعة المداومة من إيزوميبرازول 40 ملغ / يوم، والتي تم إعطاؤها لـ 808 مريضًا يعانون من ارتجاع المريء: تم الحفاظ على الهدوء بعد 6 و 12 شهرًا في 93٪ و 89.4٪ من المرضى، على التوالي.
أتاحت الخصائص الفريدة للإيسوميبرازول اتباع نهج جديد تمامًا في العلاج طويل الأمد لمرض ارتجاع المريء - العلاج عند الطلب، والذي تمت دراسة فعاليته في دراستين عمياء لمدة 6 أشهر، والتي شملت 721 و 342 مريضًا يعانون من مرض الارتجاع المعدي المريئي. ارتجاع المريء، على التوالي. تم استخدام إيزوميبرازول بجرعات 40 ملغ و 20 ملغ. وفي حال ظهور أعراض المرض، يسمح للمرضى بعدم استخدام أكثر من جرعة واحدة (قرص) في اليوم، وإذا لم تتوقف الأعراض، فيسمح لهم بتناول مضادات الحموضة. عند التلخيص، اتضح أنه في المتوسط، تناول المرضى إيزوميبرازول (بغض النظر عن الجرعة) مرة واحدة في 3 أيام، في حين لوحظ عدم كفاية السيطرة على الأعراض (حرقة المعدة) إلا بنسبة 9٪ من المرضى الذين تلقوا 40 ملغ من إيزوميبرازول، 5 ٪ - 20 ملغ و 36٪ - دواء وهمي (ص<0,0001). Число больных, вынужденных дополнительно принимать антациды, оказалось в группе плацебо в 2 раза большим, чем в пациентов, получавших любую из дозировок эзомепразола .
وهكذا، تشير الدراسات السريرية بشكل مقنع إلى أن إيزوميبرازول هو علاج واعد للارتجاع المعدي المريئي، سواء في أشد أشكاله (التهاب المريء التآكلي) أو في مرض الجزر غير التآكلي.
الحركية.
ممثلو هذه المجموعة من المواد الطبية لديهم تأثير مضاد للارتجاع، ويعززون أيضًا إطلاق الأسيتيل كولين في الجهاز الهضمي، مما يحفز حركية المعدة والأمعاء الدقيقة والمريء. إنها تزيد من قوة الـ LES، وتسرع عملية الإخلاء من المعدة، ويكون لها تأثير إيجابي على تصفية المريء وتقلل من الارتجاع المعدي المريئي.
يستخدم الدومبيريدون، وهو مضاد مستقبلات الدوبامين المحيطي، بشكل شائع كمنشط للحركة في المفوضية الأوروبية. يوصف دومبيريدون 10 ملغ (قرص واحد) 3 مرات يوميًا قبل 15-20 دقيقة من الوجبات.
في حالة EC الناجمة عن ارتداد محتويات الاثني عشر (الأحماض الصفراوية في المقام الأول) إلى المريء، والذي يتم ملاحظته عادة في تحص صفراوي، يتم تحقيق تأثير جيد عند تناول حمض الصفراء غير السام أورسود-أوكسيكوليك بجرعة 5 ملغم / كغم يومياً لمدة 10 سنوات. 6-8 أشهر .
اختيار تكتيكات العلاج.
عند اختيار علاج ارتجاع المريء في مرحلة التآكل التقرحي RE، يجب أن نتذكر أنه في هذه الحالات، العلاج ليس مهمة سهلة. يحدث شفاء خلل الغشاء المخاطي في المتوسط:
- 3-4 أسابيع لقرحة الاثني عشر.
- لمدة 4-6 أسابيع مع قرحة المعدة.
- لمدة 8-12 أسبوعًا مع آفات المريء التآكلية والتقرحية.
حاليًا، تم تطوير خطة علاج مرحلية اعتمادًا على شدة الطاقة المتجددة. وفقًا لهذا المخطط، يوصى ببدء العلاج بجرعة كاملة من مثبطات مضخة البروتون (PPI) الموجودة بالفعل في الدرجة 0 والدرجة الأولى من الاتحاد الأوروبي، على الرغم من السماح أيضًا باستخدام حاصرات H2 مع العوامل الحركية (الشكل 4).
يظهر نظام العلاج للمرضى الذين يعانون من EC الشديد (المرحلة II-III) في الشكل 5. خصوصية هذا النظام هي دورات العلاج الأطول وتعيين (إذا لزم الأمر) جرعات عالية من مثبطات مضخة البروتون. في غياب تأثير العلاج المحافظ لدى مرضى هذه الفئة، غالبًا ما يكون من الضروري إثارة مسألة الجراحة المضادة للارتجاع. وينبغي أيضًا مناقشة مدى ملاءمة العلاج الجراحي في حالة حدوث مضاعفات الطاقة المتجددة غير القابلة للعلاج بالعقاقير.
جراحة.
الهدف من العمليات التي تهدف إلى القضاء على الارتجاع هو استعادة الوظيفة الطبيعية للقلب.
مؤشرات العلاج الجراحي: 1) فشل العلاج المحافظ. 2) مضاعفات ارتجاع المريء (تضيقات، نزيف متكرر)؛ 3) الالتهاب الرئوي الطموح المتكرر. 4) PB (بسبب خطر الأورام الخبيثة). في كثير من الأحيان، تظهر مؤشرات الجراحة عندما يتم دمج ارتجاع المريء مع فتق في فتحة المريء في الحجاب الحاجز.
النوع الرئيسي من الجراحة لالتهاب المريء الارتجاعي هو تثنية قاع نيسن. حاليًا، يتم تطوير وتنفيذ طرق تثنية القاع التي يتم إجراؤها من خلال منظار البطن. تتمثل مزايا تثنية القاع بالمنظار في انخفاض معدلات الوفيات بعد العملية الجراحية بشكل ملحوظ وإعادة التأهيل السريع للمرضى.
حاليًا، في الـ PB، يتم استخدام التقنيات التنظيرية التالية للتأثير على بؤر الحؤول المعوي غير المكتمل وخلل التنسج الظهاري الشديد:
- تدمير الليزر، تخثر البلازما الأرجون.
- التخثير الكهربائي متعدد الأقطاب
- التدمير الضوئي الديناميكي (تُعطى أدوية التحسس الضوئي قبل 48 إلى 72 ساعة من الإجراء، ثم يتم علاجها بالليزر)؛
- الاستئصال الموضعي بالمنظار للغشاء المخاطي للمريء.
يتم استخدام جميع الأساليب المذكورة أعلاه للتأثير على بؤر الحؤول على خلفية استخدام مثبطات مضخة البروتون التي تمنع الإفراز والحركية التي تقلل من الجزر المعدي المريئي.
الوقاية والفحص الطبي
نظرا لانتشار مرض ارتجاع المريء على نطاق واسع، مما يؤدي إلى انخفاض نوعية الحياة، وخطر حدوث مضاعفات في الأشكال الشديدة من الطاقة المتجددة، فإن الوقاية من هذا المرض هي مهمة ملحة للغاية.
الهدف من الوقاية الأولية من ارتجاع المريء هو منع تطور المرض. تتضمن الوقاية الأولية التوصيات التالية:
- الحفاظ على نمط حياة صحي (الإقلاع عن التدخين وشرب المشروبات الكحولية القوية)؛
- التغذية العقلانية (تجنب الوجبات الكبيرة، وعدم تناول الطعام في الليل، والحد من تناول الأطعمة الحارة جدًا والحارة)؛
- فقدان الوزن في السمنة.
- فقط وفقا لمؤشرات صارمة، تناول الأدوية التي تسبب الارتجاع (مضادات الكولين، مضادات التشنج، المهدئات، المهدئات، مثبطات قنوات الكالسيوم، حاصرات ب، البروستاجلاندين، النترات) وتلف الغشاء المخاطي (الأدوية المضادة للالتهابات غير الستيرويدية).
أرز. 4.
اختيار العلاج للمرضى الذين يعانون من درجات سلبية أو خفيفة (0-1) من التهاب المريء الارتجاعي بالمنظار

أرز. 5.
اختيار العلاج للمرضى الذين يعانون من درجات شديدة (II-III) من التهاب المريء الارتجاعي
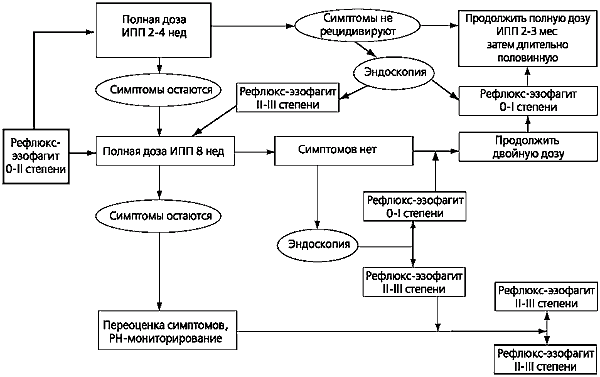
الهدف من الوقاية الثانوية من ارتجاع المريء هو تقليل تكرار الانتكاسات ومنع تطور المرض. أحد العناصر الإلزامية للوقاية الثانوية هو مراعاة التوصيات المذكورة أعلاه للوقاية الأولية. تعتمد الوقاية الثانوية من المخدرات إلى حد كبير على شدة الطاقة المتجددة.
يستخدم "العلاج عند الطلب" لمنع التفاقم في حالة عدم وجود التهاب المريء أو التهاب المريء الخفيف (RE 0-1 درجة). يجب إيقاف كل هجوم من الألم والحرقة، لأن هذه إشارة إلى تحمض المريء المرضي، مما يساهم في الضرر التدريجي لغشاءه المخاطي. يتطلب التهاب المريء الشديد (خصوصًا درجة EC III-IV) علاجًا صيانة طويل الأمد ودائمًا في بعض الأحيان باستخدام مثبطات مضخة البروتون أو حاصرات مستقبلات H 2 بالاشتراك مع العوامل الحركية.
تعتبر معايير الوقاية الثانوية الناجحة هي انخفاض عدد حالات تفاقم المرض، وغياب التقدم، وانخفاض شدة الطاقة المتجددة والوقاية من المضاعفات.
يحتاج المرضى الذين يعانون من ارتجاع المريء مع وجود علامات بالمنظار لـ RE إلى مراقبة مستوصف مع التحكم بالمنظار مرة واحدة على الأقل كل 2-3 سنوات.
يجب تخصيص مجموعة خاصة للمرضى الذين تم تشخيص إصابتهم بالـ PB. من المستحسن إجراء التحكم بالمنظار مع خزعة مستهدفة للغشاء المخاطي للمريء من منطقة الظهارة المتغيرة بصريًا سنويًا (ولكن مرة واحدة على الأقل سنويًا) إذا لم يكن هناك خلل التنسج في الدراسة السابقة. عندما يتم الكشف عن هذا الأخير، ينبغي إجراء المراقبة بالمنظار في كثير من الأحيان حتى لا تفوت لحظة الورم الخبيث. يتطلب وجود خلل التنسج منخفض الدرجة في BE التنظير مع أخذ خزعة كل 6 أشهر، وخلل التنسج الشديد بعد 3 أشهر. في المرضى الذين يعانون من خلل التنسج الشديد المؤكد، ينبغي النظر في العلاج الجراحي.
الأدب
1. Dean BB، CrawleyJA، SchmittCM، Wong]، من رجل 11. عبء مرض الجزر المعدي المريئي: التأثير على إنتاجية العمل. أليمنت فارماكول Ther2003 15 مايو؛17:1309-17.
2. دينت جيه، جونز آر، كهريلاس بي، تالي إن 1. إدارة مرض الجزر المعدي المريئي في الممارسة العامة. بمج 200؛322:344-7.
3. GalmicheJP، LetessierE، Scarpignato C. علاج مرض الجزر المعدي المريئي لدى البالغين. بمج 199S;316:1720-3.
4. كهريلاس بي. ارتجاع مَعدي مريئي. جاما 1996:276:933-3.
5. Salvatore S، Vandenplas Y. مرض الجزر المعدي المريئي واضطرابات الحركة. أفضل الممارسات الطبية المتعلقة بالجهاز الهضمي 2003:17:163-79.
6. Stanghellini V. إدارة مرض الجزر المعدي المريئي. المخدرات اليوم (عاري) 200؛ 39 (ملحق. أ): 15-20.
7. Arimori K، Yasuda K، Katsuki H، Nakano M. الاختلافات الدوائية بين مضادات اللانسوبرازول في الفئران. جي فارم فارماكول 1998:50:1241-5.
8 تاناكا إم، أوكوبو تي، أوتاني ك، وآخرون. الحرائك الدوائية الانتقائية للبانتوبرا-زول، مثبط مضخة البروتون، في المستقلبات واسعة النطاق والفقيرة لـ S-mephenytoin. كلين فارماكول هناك 2001:69:108-13.
9. أبيلو أ، أندرسون تي في، بريدبيرج يو، وآخرون. التمثيل الغذائي الانتقائي بواسطة إنزيمات CYP الكبدية البشرية للبنزيميدازول المستبدل. التخلص من المخدرات ميتاب 2000:28:58-64.
10. حسن ألين إم، أندرسون تي، بريدبيرج إي، روهس ك. الحرائك الدوائية للإيسوميبرازول بعد تناوله عن طريق الفم
وإعطاء جرعات مفردة ومتكررة عن طريق الوريد للأشخاص الأصحاء. يورو 1 كلين فارماكول 2000:56:665-70.
11. Andersson T، Bredberg E، Hasan-Alin M. الحرائك الدوائية والديناميكا الدوائية للإيسوميبرازول، أيزومر S للأوميبرازول. أليمنت فارماكول ثير 2001:15:1563-9.
12. ليند تي، ريدبيرج إل، كايلباك إيه، وآخرون. يوفر إيزوميبرازول تحكمًا محسنًا في الحموضة مقارنةً بالحمض. أوميبرازول في المرضى الذين يعانون من أعراض مرض الجزر المعدي المريئي. أليمنت فارماكول ثير 2000:14:861-7.
13. أندرسون تي، روهس ك، حسن ألين م. الحرائك الدوائية (PK) والعلاقة بين الجرعة والاستجابة للإيسوميبرازول (E). أمراض الجهاز الهضمي 2000:118 (ملحق 2):A1210.
14. كهريلاس بي، فالك جي دبليو، جونسون دا، وآخرون. يحسن إيزوميبرازول الشفاء وحل الأعراض بالمقارنة مع أوميبرازول في مرضى التهاب المريء الارتجاعي: تجربة عشوائية محكومة. الباحثون في دراسة إيزوميبرازول. أليمنت فارماكول ثير 2000:14:1249-58.
15. ريختر جيه إي، كهريلاس بي جيه، يوهانسون جيه، وآخرون. فعالية وسلامة إيزوميبرازول مقارنة مع أوميبرازول في مرضى ارتجاع المريء المصابين بالتهاب المريء التآكلي: تجربة عشوائية محكومة. صباحا 1 غاسترونتيرول 2001:96:656-65.
16. فاكيل إن بي، كاتز بو، هوانج سي، وآخرون. حرقة المعدة الليلية نادرة في المرضى الذين يعانون من التهاب المريء التآكلي المعالجين بإيسوميبرازول. أمراض الجهاز الهضمي 2001: 120: الملخص 2250.
17. Kromer W، Horbach S، Luhmann R. الفعالية النسبية لمثبطات مضخة البروتون في المعدة:
الأساس السريري والدوائي. علم الصيدلة 1999: 59:57-77.
18. جونسون DA، بنيامين SB، فاكيل NB، وآخرون. يعد إيزوميبرازول مرة واحدة يوميًا لمدة 6 أشهر علاجًا فعالًا للحفاظ على شفاء التهاب المريء التآكلي وللسيطرة على أعراض مرض الجزر المعدي المريئي: دراسة عشوائية مزدوجة التعمية ومضبوطة بالعلاج الوهمي للفعالية والسلامة. صباحا 1 غاسترونتيرول 2001:96:27-34.
19. فاكيل إن بي، شاكر آر، جونسون دا، وآخرون. إن مثبط مضخة البروتون الجديد إيزوميبرازول فعال كعلاج صيانة لدى مرضى ارتجاع المريء الذين يعانون من التهاب المريء التآكلي المعالج: دراسة عشوائية مزدوجة التعمية مدتها 6 أشهر للفعالية والسلامة. أليمنت فارماكول ثير 2001:15:927-35.
20. ماتون بي إن، فاكيل إن بي، ليفين جي جي، وآخرون. مدى فعالية العلاج بالإيسوميبرازول على المدى الطويل في المرضى الذين يعانون من التهاب المريء التآكلي الذي تم شفاءه. المخدرات ساف 2001:24:625-35.
21. تالي N1، فينابلز TL، جرين جي بي آر. يعتبر إيزوميبرازول 40 ملغ و 20 ملغ فعالاً في إدارة لومغ-تين للمرضى الذين يعانون من مرض الارتجاع المعدي المريئي السلبي بالتنظير الداخلي: تجربة مضبوطة بالعلاج الوهمي للعلاج عند الطلب لمدة 6 أشهر. أمراض الجهاز الهضمي 2000:118:A658.
22. تالي إن 1، لوريتسن ك، تونتوري-هينالا إتش، وآخرون. يحافظ إيزوميبرازول 20 ملغ على السيطرة على الأعراض في مرض الجزر المعدي المريئي السلبي بالتنظير الداخلي: تجربة محكمة للعلاج "عند الطلب" لمدة 6 أشهر. أليمنت فارماكول ثير 2001:15:347-54.
 ukgh.ru تشريح الكلى. أمراض المعدة.
ukgh.ru تشريح الكلى. أمراض المعدة.


