Пролежни — это изменения тканей дистрофического и язвенно-некротического характера. Пролежни появляются на подвергающихся систематическому давлению участках тела. Также они образуются вследствие различных нейротрофических нарушений, у лежащих достаточно долго пациентов. У таких больных создается длительная нагрузка на определенные участки тела, вследствие чего и наблюдается нарушение трофики тканей. В большинстве случаев пролежни проявляются в области копчика, крестца, седалищных костей. Значительно реже они образуются в области сустава тазобедренного, ребер, затылка, пяток.
Пролежни также опасны тем, что при внешних минимальных кожных поражениях ими, может возникать интенсивное поражение глубжележащих тканей, нередко и костей, в структуре которых могут образовываться глубокие полости и карманы. Такое часто наблюдается при пролежнях, которые образовались в области тазобедренного сустава и/или седалищных костей. Длительно существующие пролежни нередко являются причиной для ампутации сустава (тазобедренного) или/и нижней конечности.
Пролежни могут осложняться воспалением костной ткани в виде остеомиелита и периостита. То есть, если кость находится близко ко дну раны, то речь тогда идет о контактном остеомиелите. Поначалу отделяемое из этой раны практически прозрачного цвета; позже, при присоединении инфекции начинает образовываться гнойное содержимое, порою с гнилостным, зловонным запахом.
Пролежни причины
Практически каждому известно, что ткани организма человека функционируют в том случае, когда получают нужные питательные вещества с током крови. Кровеносные сосуды, которые в миллионном количестве пронизывают все ткани человека, представляясь как эластичные трубки, являющиеся своего рода «проводниками» крови во все органы и ткани человеческого организма. Мельчайшие из кровеносных сосудов называются капиллярами, которые имеют крайне важное значение для оптимального обмена веществ в организме. Ток крови по таким трубочкам легко замедлить или вовсе прекратить путем их сдавливания. У каждого сидячего или лежачего человека начинает происходить сдавливание кровеносных сосудов, и, как следствие, сдавливание мягких тканей, причиной чего представляется неполноценный приток крови к тканям. Когда такое состояние длится более двух часов, то начинает развиваться ишемия, а позже и некроз мягких тканей. Начинает свое развитие пролежень.
Различают эндогенные и экзогенные пролежни у больного. В причине развития экзогенных пролежней определенную роль играет фактор сильного длительного сдавливания мягких тканей.
Определяют внутренние и наружные экзогенные пролежни. Наружные пролежни зачастую появляются в тех местах, где между подвергающимся давлению кожным покровом и подлежащей костью практически нет мышечных волокон. К примеру, к таким местам можно отнести: затылок, лопатки, мыщелки бедра, область локтевого отростка, крестец и пр. Обычно, эти пролежни наблюдаются у больных после операций или после травм, которые длительно вынуждены находиться в определенном положении, как правило, лежачем. К основным причинам экзогенных пролежней относят: неправильно зафиксированные гипсовые шины или гипсовые повязки, некорректно подогнанные протезы, лечебные ортопедические аппараты и корсеты, а также тугие повязки, складки одежды и простыни. Внутренние экзогенные пролежни развиваются под жесткими катетерами или дренажами, которые длительно пребывают в раневой полости или в органе.
Эндогенные пролежни появляются при интенсивных нарушениях кровообращения и нейротрофических расстройствах. Определяют эндогенные смешанные и нейротрофические пролежни. Смешанные пролежни наблюдаются у ослабленных больных, которые не могут самостоятельно изменить положение конечности или тела. Длительная неподвижность приводит к ишемии кожного покрова, нарушению микроциркуляции в области выступов костных и развитию пролежней.
Эндогенные нейротрофические пролежни появляются у пациентов с повреждением спинного мозга, крупных нервов, инсультом, опухолью головного мозга. Из-за нарушения иннервации начинают развитие стойкие расстройства нейротрофического характера в тканях. Для развития нейротрофических пролежней бывает достаточно веса собственной кожи над костными выступами. К примеру, над реберными дугами, над верхне — передними остями подвздошных костей.
Факторами риска в возникновении пролежней у больного служат: неполноценное питание и недостаточное поступление жидкости в организм, или истощение, заболевания сердечно-сосудистой системы, недержание мочи, травмы и переломы спины, загрязненный кожный покров, крошки и мелкие предметы под лежачим больным на постели, складки и швы на одежде.
Стадии пролежней
Как сказано выше, пролежни образуются в тех местах, которые долго подвержены длительному давлению и процесс кровоснабжения в таких местах нарушен. Разделяют квалификацию пролежней, как правило, по степени поражения ими мягких тканей в глубину; так сказать, оценивают состояние пораженных тканей и их глубину.
Различают 4 стадии развития пролежней:
— Первая стадия пролежней характеризуется уплотнением тканей в месте пораженного участка и его гиперемией, может наблюдаться отечность. В этой стадии пролежни очень хорошо подвергаются антибактериальной терапии с применением ранозаживляющих лекарственных препаратов.
— Вторая стадия пролежней характеризуется образованием в области пораженных участков эрозий и язв. Но, на этапе этой стадии еще не происходит должного поражения ткани. Поражен исключительно верхний слой эпидермиса. Вторая стадия также удачно подлежит терапии и при хорошо подобранной и проведенной тактике возможно стойкое улучшение состояния у больного с пролежнями.
— Третья стадия пролежней характеризуется глубоко интенсивными поражениями тканей, которые находятся под кожным покровом. Происходит повреждение слоя подкожного, что, в итоге, приводит к необратимым некротическим поражениям. Эта стадия крайне тяжело поддается терапии.
— Четвертая стадия характеризуется чрезмерными повреждениями и некротическими изменениями мягких тканей, а также нарушением кровообращения в данных местах. Такие изменения могут привести, в конечном счете, к сильнейшей интоксикации всего организма и дальнейшему заражению крови (сепсису).
Клинические проявления пролежней у больного появляются на фоне главного, зачастую крайне тяжелого заболевания и зависят от разновидности патогенной микрофлоры и характера некроза. В первой стадии определяют умеренную локальную болезненность и незначительное чувство онемения. При травматизации спинного мозга, области некроза могут образоваться уже через сутки, в иных случаях переход пролежней во вторую стадию процесса протекает медленнее.
При развитии пролежней в виде сухого некроза состояние пациента особо не изменяется, потому как, интоксикация организма не сильно выражена. Мумифицированный пораженный участок заканчивается демаркационной линией, потому что сухой некроз не распространяется.
Другая клиническая картина может наблюдаться при появлении пролежней в виде влажного некроза. Из-под тканей некротического характера выделяется зловонное содержимое; в результате интенсивного размножения патогенной и гнилостной флоры начинает стремительно распространяться гнойно-некротический процесс. Появившаяся в результате этого декубитальная гангрена провоцирует развитие гнойно-резорбтивной лихорадки и выраженной интоксикации организма. Определяются подъем температуры тела до 40˚С, бред, угнетение сознания, озноб, тахикардия, поверхностное дыхание, снижение артериального давления, увеличение селезенки и печени, и пр. Тяжелейшая интоксикация сочетается с протеинурией, пиурией, анемией и прогрессирующей диспротеинемией. В крови выявляется значительное повышение лейкоцитов с нейтрофилезом со сдвигом влево, увеличение СОЭ.
Пролежни очень часто приводят к осложнениям. Самым серьезным и частым из них считается сепсис.
Из-за того, что не всегда представляется возможным определить только по внешнему виду, на какой конкретно стадии развития находится поражение кожных покровов и тканей, то для правильной постановки диагноза прибегают к таким методам, как культуральный метод и биопсия ткани из пролежня.
Пролежни лечение
Лечение пролежней должно осуществляться исходя из двух главных условий: быстрого восстановления оптимального притока крови к поврежденному участку тела; необходимых мер для быстрого заживления раневых полостей, которые образовались в результате пролежней.
При изменении цвета кожного покрова прекращают всяческое давление на этот кожный участок изменением положения тела; кожный покров обрабатывают спиртом камфорным; подкладывают под больного надувной резиновый круг; обмывают пациента холодной водой. При развитии участков некроза местная терапия направлена на высушивание тканей некротизированных и профилактику перехода сухого некроза во влажный. Для этого прибегают к использованию: 1% р-ра марганцовки, 0,5% водно-спиртового р-ра Хлоргексидина, 1% р-ра бриллиантового зеленого. Область глубоких пролежней закрывают сухой антисептической повязкой. На данной стадии недопустимо применение мазевых и влажных повязок. После отторжения струпа из пролежня и заполнения грануляциями его раневой полости, используют мазевые повязки или производят аутодермопластику по показаниям.
При глубоких пролежнях, протекающих в виде влажного некроза, главной целью местной терапии является достижение быстрого отторжения некротизированных тканей. Самыми эффективными в этом отношении считаются протеолитические ферменты, в частности протеазы иммобилизованные с пролонгированным действием и мази на основе гидрофильной (Левомеколь, Левосин, Диоксиколь). Допустимо использование повязок с гипертоническим раствором. В случае необходимости в некоторых случаях выполняют некрэктомию, применение которой существенно сокращает сроки лечения пролежней.
При гангрене декубитальной и других гнойно-некротических осложнениях рекомендовано их хирургическое лечение, вскрытие гнойных затеков, флегмон и пр. с дальнейшим дренированием и проведением терапии в соответствии с методикой лечения гнойных ран. Применяют разные методы пластического закрытия дефектов, которые образовались на кожном покрове после иссечения тканей некротического характера, и эрозивной поверхности пролежня. С целью закрытия раны применяют местные ткани (ротационная пластика лоскутом на ножке, s-образная пластика и пр.) или аутодермопластику кожным расщепленным лоскутом. Кожную пластику применяют также при обширных гранулирующих ранах во время проведения заключительной стадии местной терапии. Антибактериальная терапия обязательно должна проводиться с учетом чувствительности патогенной микрофлоры к ней.
Помимо местной терапии следует проводить интенсивное качественное лечение основного заболевания, применение стимулирующей и дезинтоксикационной терапии. Для достижения этой цели применяют переливание крови; растворы гемодеза, реополиглюкина и пр.; применяют иммунностимуляторы, витаминотерапию, прописывают высококалорийное питание.
Антиэкссудативная терапия хорошо достигается с помощью порошка Деласкин. Очень важным считается тщательный уход за пролежнями и кожей вокруг них. Несколько раз в день рекомендовано использование местных ванночек с порошком Деласкин, который хорошо способствует заживлению и эпителизации пролежня. Во время гигиенических процедур нужно с большой осторожностью проводить обтирания, не допуская сильного трения о кожный покров больного. После проведения гигиенических процедур, раневую полость оставляют до полного самовысыхания. Необходимо также наложение влажно-высыхающих компрессов с Деласкином. Терапию им продолжают в течение 5-7 дней.
Антибактериальную терапию начинают через пару дней после начала основного лечения. Рекомендовано применение крема Фузикутан. Крем наносят тонким слоем на пораженную пролежнем область 3 р. в день на протяжении 7-и дней.
Для хорошего заживления пролежней используется лекарственный препарат Вульностимулин. Его начинают использовать на 9-й день после начала основной терапии по 2 раза в день утром и вечером. Терапия им продолжается до полного заживления пролежня.
При глубоких пролежнях, особенно когда поврежденный участок обширный и плохо поддается заживлению, производят пересадку тканей.
Прогноз при экзогенных наружных пролежнях, как правило, благоприятный, потому как после исключения давления на ткани и проведения адекватной терапии удается очень быстро добиться полного излечения. Более тяжелыми пролежнями для лечения считаются экзогенные внутренние пролежни из-за вероятности повреждения стенок капиллярных сосудов, полых органов с возможностью появления тяжелых осложнений. При эндогенных пролежнях прогноз обычно неблагоприятный, потому что состояние пациента в существенной степени осложнено основным заболеванием, и возникновение гнойно-некротического процесса реально уменьшает вероятность благоприятного исхода.
Пролежни лечение в домашних условиях
Несмотря на то, что образование пролежней медленный процесс, заниматься их лечением и профилактикой все равно необходимо. Для лечения в домашних условиях на пораженную область рекомендовано наложение повязки. Этот метод считается как способом защиты от патогенных микроорганизмов, так и способом для лучшего впитывания мази в пораженную область. Прямоугольной формы марлевая повязка накладывается на кожный покров и фиксируется гипоаллергенным пластырем по его контуру, удерживаясь за здоровые участки кожи. Мазь лучше накладывать в центр повязки, а не на центр пролежня. Такая терапия может помочь уже в течение двух недель.
Лечение пролежней в домашних условиях рекомендовано проводить уже в случае незначительной гиперемии кожного покрова и первых проявлений пролежня. Лечение проводится эмульсией Циндол или цинковой мазью. Также рекомендовано использование крема серии Меналинд. В его состав также входит оксид цинка. После накладывания крема или мази пораженное место покрывается бинтовой повязкой. Как правило, развитие образования останавливается.
Если на поврежденном участке отсутствует кожный покров и образовались глубокие пролежни до 2 см в глубину, но не имеется зеленого, желтого, фиолетового или красно-черного налета и нет гнойного содержимого, его можно лечить таким средством. Берется емкость и протирается спиртом. На три части бальзама по Вишневскому добавить часть Диоксидина 1% раствора. Так как эти два препарата достаточно плохо соединяются, нужно тщательно все перемешать до состояния однородной консистенции. Для терапии пролежня приготовленный состав наносится на 2 дня. Через данный промежуток времени, обычно, начинается заживление и снова применяется новая повязка с новым приготовленным составом. Если же производить замену повязки каждый день, то эффекта от лечения может и не быть. В некоторых случаях советуют использование мази Левомиколь. Но по последним результатам ее применения эта мазь дает мало заметный лечебный эффект.
Лечение пролежней в домашних условиях проходит также с применением лекарственных препаратов в виде мазей Пантенол и Метилурациловая мазь, но опять-таки, их действие слабее.
В определенных случаях пролежни рекомендуют обрабатывать густым раствором калия перманганата. Хотя марганцовка не способствует уничтожению микроорганизмов, но обработанная область стремительно покрывается корочкой некротической ткани черного цвета, под которой может продолжать развиваться патогенная микрофлора. Гнойный процесс распространяется в более глубокие слои мягких тканей и воспалительный процесс может дойти до кости. Из раневой полости может доноситься неприятный гнилостный запах. Такое состояние грозит развитием сепсиса.
Зачастую, лечение пролежней в домашних условиях проводят всеразличными народными методами и средствами, к примеру, капустными листьями. Но, как показывает практика, в данном случае лучше не применять этот метод, поскольку тут помощь может оказать только врач — хирург. Он иссекает некротическую корку из мертвой ткани. После раневую полость необходимо обрабатывать специальными препаратами для удаления некротической ткани.
Обработка пролежней
Первоначальный уход за пролежнями нужно оказывать, если у пациента имеется гиперемия и отечность в местах их появления. Как правило, это те места, на которых долго лежит пациент. Позже, кожа постепенно отслаивается в виде тонких пленок, постепенно обнажая более глубокие слои. Поверхность кожного покрова становится влажной, может наблюдаться выделение сукровичной жидкости розового цвета.
Если патологический процесс вовремя не остановить и не начать его лечение, в таких хороших для размножения патогенной микрофлоры условиях, на кожном покрове стремительно начинают свое образование многочисленные язвы, которые могут быть покрыты гнойным налетом, образуя за собой глубокие пролежни.
Как правило, пациент не предъявляет жалоб на болевые синдромы при таком процессе. Но это не означает, что процесс стоит на месте. Пролежни очень часто приводят к необратимым процессам разрушения кожных тканей.
Если не брать во внимание физиологические факторы, то характерную роль в быстром образовании пролежня играет поверхность, на которой лежит пациент. К примеру, большие складки на простыне, сбитый в комки матрас могут привести к тому, что у пациента на кожном покрове намного быстрее начнет развитие это заболевание.
Постоянная обработка и уход за пролежнями могут существенно ускорить выздоровление больных.
Кровать у пациента должна быть максимально комфортной для него. Исключением может служить показание к твердой поверхности, например, после перелома позвоночника.
Постельное белье лежачего больного должно быть ровным, сухим и чистым. Его замену нужно производить каждые 2-а дня для того, чтобы предупредить развитие патогенных микроорганизмов от грязного белья. Простыня должна быть хорошо натянута и зафиксирована на кровати, на ней не должно быть складок, а свисающие края подворачиваются под матрас.
По мере необходимости под тазовую область пациента подкладываются специальные, надувные подушки или резиновые круги.
В течение дня пациента периодически переворачивают с одного положения тела в другое. При образовании пролежней недопустимо, чтобы пациент находился в одном положении больше двух часов.
Уход и обработка пролежней представляют собой ручной массаж для улучшения кровообращения тех кожных участков тела, которые постоянно подвергаются давлению.
Проводятся обязательные воздушные ванны. Пораженные кожные участки временно оставляют непокрытыми для проветривания. Это играет особую роль в уходе за пролежнями.
Обработка пролежней заключается в периодической замене бинтовых и марлевых повязок с лекарственными препаратами. Лекарственные препараты при обработке пролежней могут быть в виде мазей, кремов и антисептических растворов.
Мазь от пролежней
При случае, когда у лежачего больного появляются пролежни, самыми эффективным методом для их лечения представляется использование мазей.
Главными принципами в лечении пролежней с помощью мазей считаются: восстановление нормального кровообращения для улучшения трофики тканей; стимулирование и активизация общих и местных процессов регенерации тканей; устранение и предупреждение развития бактериальной инфекции в раневой полости; устранение возможного болевого синдрома и дискомфортных субъективных ощущений у больного.
Соответственно, для терапии пролежней могут применяться лекарственные препараты разных клинических групп, которые используются в виде мазей. При крайней необходимости определенные из этих же лекарственных препаратов могут назначаться больному в пероральном виде, то есть, в виде таблеток, или инъекций.
Лечение пролежней должно проводиться согласно стадий и этапов раневого процесса, потому, для терапии каждой стадии используется определенный комплекс лекарственных средств.
При первой стадии раневого процесса, так называемой, фазе воспаления, назначают лекарственные препараты, которые способствуют очищению раневой полости и тормозят развитие инфекционного процесса. Также, эти лекарственные средства улучшают трофику тканей в пораженной пролежнем области, и вокруг нее. На данной стадии заболевания для хорошего кровообращения и ускорения заживления тканей могут применяться лекарственные препараты Актовегин и Солкосерин. В начале терапии используют концентрированные 25% гели, а через две недели переходят на использование 5% крема. В конце терапии применяют 5% мазь вплоть до конца срока заживления. Два этих лекарственных препарата представляются в виде вытяжек из крови крупного рогатого скота и если другие специалисты оспаривают целесообразность применения этих лекарственных средств перорально или в инъекционном виде, то современная лечебная практика, для терапии пролежней считает эти препараты как незаменимый и важный компонент комплексного лечения.
Мазь Альгофин также хорошо зарекомендовала себя в лечении пролежней. Она также является вытяжкой из водорослей морских. В основе ее действия является высокое содержание хлорофилла. Он оказывает мощное антибактериальное действие и активирует восстановление мягких тканей.
Помимо этого, для терапии первой стадии пролежней могут применяться мази с содержанием ионов серебра - Агросульфан, Дермазин, Сульфаргин. Данные лекарственные средства обладая антибактериальным действием, значительно уменьшают выраженность жжения и боли, ускоряет регенерацию тканей. Антибактериальным и регенерирующим действием обладают еще мази Левомеколь и Левосин, но их применение для терапии пролежней на первой стадии гнойно-воспалительного процесса целесообразно далеко не всегда. Если не имеются доказательства микробного обсеменения раневой полости, то назначение лекарственных препаратов, в состав которых входят антибактериальные вещества может привести к развитию устойчивости микрофлоры к применяемым лекарственным средствам.
Еще для лечения первой стадии пролежней может применяться мазь Вулнузан. Этот лекарственный препарат хорошо способствует очищению раны, отторжению некротических тканей. Также он оказывает противомикробное и противовоспалительное действия.
При второй стадии раневого процесса, или при стадии грануляции, рекомендовано назначение лекарственных препаратов, обладающих подсушивающим действием. При этой стадии назначаются мази, которые содержат лекарственные вещества, которые стимулируют отторжение гнойных масс и некротических тканей, к тому же активизируют процессы регенерации.
Эффективным лекарственным препаратом считается мазь Бетадин, в чей состав входит йод. За счет йода лекарственный препарат оказывает противомикробное действие, уничтожает грибок, который может попасть в рану и способствует развитию жизнеспособных грануляций.
Возможно применение мази Метилурацил, которая содержит провитамины ускоряющие регенерацию тканей, и противомикробные компоненты. Препарат оказывает иммуностимулирующее действие, формирует местный иммунитет и способствует гибели патогенных возбудителей инфекции без развития устойчивости этих микроорганизмов к проводимому лечению.
Стимулирует восстановительные процессы и местный иммунитет мазь Тиотриазолин. Помимо этого, данное лекарственное средство, как и мазь Этония, обладает анестезирующим действием, устраняя дискомфортные ощущения в раневой полости и в тканях, которые окружают ее.
При третьей стадии раневого процесса, или при стадии эпителизации, рекомендуется назначение лекарственных препаратов, которые ускоряют процесс заживления. К таким лекарственным средствам относятся: мази Бепантен, Куриозин, Мефенат, Алантан Плюс. Выбор данных лекарственных препаратов объясняет не только состояние мягких тканей в области появления пролежня, но и принцип развития раневого процесса. Естественно, совместно с применением мази в лечении пролежней должны использоваться те препараты, которые могут способствовать восстановлению нарушенных физиологических процессов в самой ране.
Следует помнить, что должного внимания требуют те раневые полости, которые обсеменяются инфекцией грибкового характера, или те пролежни, которые возникают у больных, находящихся в лечебном учреждении. В данном случае необходимо применение высокоэффективных лекарственных препаратов, к антибактериальным веществам которых патогенные возбудители госпитальных инфекций еще не сформировали устойчивости. В исключительных случаях рекомендовано совместное использование нескольких лекарственных препаратов, но с обязательным контролем их действия и формы раневого процесса.
При лечении пролежней строго запрещено применение лекарственных средств, которые формируют на раневой поверхности воздухонепроницаемую пленочку, в том числе это и раствор зеленки. Неадекватная терапия может привести к увеличению области пролежней и ухудшению самочувствия больного.
Профилактика пролежней
Во избежание образования пролежней необходимо правильно осуществлять за ними уход и профилактику.
Каждый день желательно проводить замену постельного белья. Рекомендуется подкладывать лежачим больным, которые особенно вынуждены находиться в таком состоянии долгий период времени в постели на спине, резиновый круг. Его вкладывают в наволочку так, чтобы область крестца находилась над его отверстием. При появлении покраснения на пораженной области кожи рекомендовано растирать кожный покров в этой зоне сухим полотенцем или производить ее кварцевание. Такие профилактические процедуры способствуют улучшению местного кровообращения в мягких тканях.
Также можно проводить обмывания пораженной кожи прохладной водой с мылом или протирать спиртовым раствором с дальнейшим припудриванием кожи.
Хорошими профилактическими средствами при уходе за пролежнями считаются дезинфицирующие и антисептические растворы, которыми протирают кожу. К таким растворам можно отнести: спирт камфорный, который перед применением подлежит нагреванию под струей горячей воды; уксус столовый и вода комнатной температуры также хороши для профилактики пролежня и дезинфекции пораженной области, которые используются в равных частях и применяются по 2 ст.л. спирта медицинского и одеколона.
Пролежни у больного обрабатываются согласно определенной техники протирания кожных покровов. Один край полотенца смачивается антисептическим раствором и слегка отжимается. Им следует протереть область шеи, спины, за ушами, область грудной клетки, зону подмышечных впадин. Внимание следует обращать еще на кожные складки под молочными железами, под которыми у потливых женщин с избыточным весом могут появляться опрелости. После обтирания влажным полотенцем, кожный покров необходимо протереть насухо в таком же порядке.
Существую определенные приспособления для профилактики образования пролежней. К ним относят: подушечки, которые наполнены гелем, вследствие чего, их применение распределяет давление по большей области кожного покрова; матрац, наполненный жидкостью, хорошо распределяет массу тела больного, но такой матрац очень тяжелый. Его можно соорудить самостоятельно, наполнив резиновые перчатки и пакеты жидкостью и подкладывать под пораженные участки тела больного, или под те участки, которые требуют пристального внимания: затылок, лопатки, ягодицы, задняя часть икр и пр.
Удобно также для профилактики пролежней использовать матрац, состоящий из определенных продольных секций. Их содержимое перемещается от направления, воздействующего на него давления. Этот матрац рекомендуется накрывать одной простыней, для предотвращения убывания лечебного эффекта. А вот ячеистый матрац, как правило, состоит из неровных и бугристых поверхностей. Такие приподнятые участки на нем, которые состоят из пеноматериала, оказывают профилактический массаж. А углубления на таком матраце помогают снимать давление на кожный покров больного. Он очень удобен для использования в домашних условиях в инвалидных колясках, или на постели.
Вся профилактика пролежней состоит в тщательном уходе за лежачим больным. Рекомендуется проветривать как помещение, так и кожный покров самого пациента (воздушные ванны), т.к. пролежни очень «любят» влажные кожные участки. Полноценное питание тоже способствует быстрому восстановлению организма после перенесенной травмы или заболевания. И следует помнить, что их развитие зачастую начинается незаметно. Потому профилактика считается хорошей предотвращающей мерой по образованию пролежней.
Тема статьи – классификация пролежней, как вовремя распознать различные стадии пролежней, какие существуют виды и степени пролежней. Эта информация поможет своевременно среагировать на опасность и обратиться к специалисту для грамотного решения проблемы.
Родным, ухаживающим за лежачим или сидячим больным, бывает трудно разобраться, о каком поражении идет речь, и какие меры нужно принимать. Ведь пролежнем называется и незначительное повреждение кожи, которое можно устранить правильным уходом, и глубокие язвы на теле, представляющие угрозу для жизни.
Классификация пролежней
Причины и факторы риска образования пролежней
Основная причина образования пролежней – это длительное пребывание человека в неподвижном положении. К ограничению подвижности могут приводить различные ситуации: травмы, заболевания, ограничивающие подвижность, выраженное истощение, психические заболевания, состояние комы и пр. Повреждения кожи, а затем и мягких тканей, в первую очередь, возникают на «выпирающих» участках тела, в которых между костной тканью и кожей имеется очень тонкая прослойка клетчатки (жировой ткани) и мышц.

Если больной лежит на спине, пролежни чаще всего образуются в области крестца, копчика, грудного отдела позвоночника, пяток, реже – затылка, лопаток. В положении на животе чаще страдают колени, область подвздошных костей (выпирающие участки тазовой кости), выпирающая поверхность грудной клетки. В положении лежа на боку чаще всего поражаются ткани в области большого вертела бедренной кости и гребня подвздошной кости. У сидячих больных поражения чаще развиваются в области смыкания ягодиц, копчика, на пятках.

 Как возникает пролежень? В участке, который подвергается давлению, происходит нарушение кровообращения, из-за чего клетки начинают страдать от нехватки кислорода и питательных веществ. Также из-за передавливания лимфатических сосудов, отвечающих за выведение продуктов жизнедеятельности клеток, начинают накапливаться шлаки и яды, отравляющие внутреннюю среду клетки.
Как возникает пролежень? В участке, который подвергается давлению, происходит нарушение кровообращения, из-за чего клетки начинают страдать от нехватки кислорода и питательных веществ. Также из-за передавливания лимфатических сосудов, отвечающих за выведение продуктов жизнедеятельности клеток, начинают накапливаться шлаки и яды, отравляющие внутреннюю среду клетки.
Кроме давления, важную роль в развитии повреждений кожи и глубжележащих мягких тканей играют такие факторы, как трение, смещение тканей, влажность – подробнее об этом можно прочитать . Если воздействие факторов, вызывающих весь этот каскад повреждений, не прекращается, клетки начинают гибнуть – развивается некроз (гибель) тканей, распространяющийся на кожу, подкожно-жировую клетчатку и мышцы.
Также риск возникновения пролежней зависит от множества других факторов. Так, в Отраслевом стандарте «Протокол ведения больных. Пролежни », разработанном Министерством здравоохранения РФ, предлагается бальная система (шкала Ватерлоу) по оценке риска развития пролежней в зависимости от возраста, пола, наличия у больного сопутствующих заболеваний и пр. Ниже в таблице представлены некоторые из этих критериев:
|
Критерий |
Показатели |
Степень риска развития пролежней (в баллах) |
|---|---|---|
|
Возраст (лет) |
||
|
Питание (комплекция) |
||
|
Ожирение |
||
|
Истощение |
||
|
Некоторые заболевания и вредные привычки |
Сахарный диабет |
|
|
Болезни сосудов |
||
|
Анемия (малокровие) |
||
|
Инсульт, болезни и травмы головного и спинного мозга, параличи |
||
|
Недержание |
Периодическое отведение мочи через катетер |
|
|
Недержание кала |
||
|
Недержание кала и мочи |
Также есть виды пролежней, которые возникают в результате давления и трения гипсовой повязки (или другого фиксирующего материала), сосудистого или мочевого катетера. Кроме того, одной из важнейших причин развития повреждения кожи и мягких тканей у малоподвижных больных является низкий уровень . Микровибрационный фон организма создается благодаря сокращениям мышечных клеток, которые регистрируются не только во время физической активности, но даже в состоянии покоя и сна. Этот ценный ресурс, столь же важный для поддержания жизни, как воздух, вода, пища и тепло. Он необходим для протекания обменных процессов в клетках, направленного движения веществ по кровеносным и лимфатическим сосудам.
Достаточный уровень микровибрации также нужен для полноценной работы лимфатической системы, от которой зависит состояние , способность организма избавляться от шлаков, ядов (образующихся в результате жизнедеятельности клеток, гибели микробов и пр.), а также . Максимальное насыщение организма энергией микровибрации происходит благодаря физической активности – занятиям спортом, прогулкам, плаванию и пр.
У людей, лишенных в силу каких-либо причин возможности активно двигаться, и, особенно, у больных, прикованных к кровати или инвалидному креслу, развивается выраженный дефицит энергии микровибрации в организме. К каким нарушениям, способствующим развитию пролежней, это приводит?
- Страдает работа кровеносных сосудов, из-за чего нарушается доставка питательных веществ и кислорода в ткани (в том числе в клетки кожи и мышц).
- В клетках происходит нарушение обменных процессов, начинают активно накапливаться яды и шлаки, что ускоряет гибель клеток. Из-за нарушения работы лимфатической системы и других органов (печени, почек), отвечающих за процессы выведения из организма продуктов обмена, что также связано с дефицитом микровибрации, происходит накопление ядов и токсинов. Это приводит к отравлению организма, снижению функции органов и созданию благоприятной среды для развития болезнетворных бактерий.
- Ухудшение работы лимфатической системы приводит к снижению иммунитета, что также повышает риск развития инфекционных осложнений.
Таким образом, дефицит микровибрации ускоряет процесс гибели клеток кожи и мышц у больных, способствует накоплению в организме погибших клеток, шлаков и ядов, повышает риск присоединения инфекции: все это создает условия для развития и прогрессирования пролежней у лежачих пациентов.
Ситуация усугубляется тем, что лишенные возможности двигаться мышечные клетки начинают уменьшаться в размерах (атрофироваться), мышечная масса становится все меньше, что приводит к дальнейшему снижению уровня микровибрации в организме. В этой ситуации существенной поддержкой для организма является – о её роли в лечении и профилактике пролежней будет рассказано далее.
Какие существуют стадии развития пролежней? В отечественной и зарубежной медицине существуют разные классификации, в основе которых лежат различные критерии оценки пролежней – внешние проявления и симптомы, глубина поражения тканей, причина возникновения, наличие осложнений и пр.
В Протоколе ведения больных с пролежнями – ключевом документе, на которые ориентируются все медицинские учреждения РФ, – представлена классификация, описывающая симптомы пролежней в каждой стадии. Данную классификацию иногда называют динамической. Такое определение подразумевает, что динамика процесса, то есть переход от одной фазы к другой, вовсе не является обязательным и непреложным, а зависит от многих причин и, прежде всего, от правильного ухода (особенно, в начальных стадиях). Также важную роль играет своевременная ресурсная поддержка больного – повышение уровня микровибрации в организме пациента.
Согласно Протоколу, выделяют 4 стадии пролежней: ниже предлагается таблица, в которой отражена данная классификация.
|
Стадия развития пролежня |
Признаки и симптомы |
|---|---|
|
Самая ранняя стадия, при которой целостность кожных покровов не нарушена. Как выглядят пролежни в начальной стадии? На коже в месте давления заметен очаг покраснения (гиперемии), который не исчезает после прекращения давления. По мере нарастания кислородного голодания цвет кожи меняется. Как начинают выглядеть пролежни (1 стадия) на фото на данном этапе? Становится заметно, что участок, находящийся под давлением, приобретает синеватый оттенок, становится отечным. Больной отмечает повышение чувствительности в зоне развития пролежня, которое усиливается при надавливании. Постепенно чувствительность снижается и возникает онемение, что связано с пережатием нервных окончаний. |
|
|
Симптомы этой стадии связаны с гибелью (некрозом) клеток кожи и верхних слоев подкожно-жировой клетчатки. Сначала поверхностные слои кожи (эпидермис), а затем и более глубокие (дерма) истончаются, происходит отслойка кожи. Признак второй степени пролежней – образование пузырей на месте давления, шелушение. Также может наблюдаться очаг воспаления в виде возвышения с углублением в центре (начало формирования язвы) |
|
|
Проявления этой стадии обусловлены глубоким некрозом кожи, подкожно-жировой клетчатки с проникновением в мышцы. Пролежень на этом этапе выглядит как рана или язва, может наблюдаться выделение прозрачной или мутной (гнойной) жидкости. |
|
|
Развитие данной стадии связано с гибелью клеток кожи, подкожной клетчатки и мышц. Пролежни 4 стадии выглядят как глубокая рана, на дне которой могут быть видны глубоко лежащие сухожилия, элементы суставов, костная ткань. |
 Чтобы лучше понять, как выглядят пролежни, можно посмотреть на фото: начальная стадия характеризуется наличием очага покраснения, кожа не повреждена, по мере нарастания кислородного голодания кожа приобретает синюшный оттенок (развитие цианоза)
Чтобы лучше понять, как выглядят пролежни, можно посмотреть на фото: начальная стадия характеризуется наличием очага покраснения, кожа не повреждена, по мере нарастания кислородного голодания кожа приобретает синюшный оттенок (развитие цианоза)
Как выглядят пролежни (2 стадия) на фотографиях? Здесь мы наблюдаем нарушения целостности кожи – от шелушения до образования поверхностной раны.

В 3 стадии рана становится более глубокой, может быть видна мышечная ткань. Как выглядят пролежни 4 стадии? На фотографиях виды глубокие раны, на дне которых могут быть заметны кости, связки, сухожилия.
Классификация по стадиям пролежневого процесса
Профессор М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) также говорит о классификации пролежней, ориентирующейся на стадии пролежневого процесса. Всего выделяют три стадии: для того, чтобы понять, как выглядят в каждой из них пролежни, можно посмотреть фото по стадиям.
I стадия – стадия циркуляторных расстройств (сосудистых нарушений)
Для этой стадии характерны изменения, обусловленные нарушением кровообращения в тканях. Сначала возникает побледнение кожи в месте давления, которое сменяется покраснением, затем кожа приобретает синеватый оттенок. Как выглядят пролежни в начальной стадии? На фото видны участки покраснения без четких границ, целостность кожи не нарушена.
II стадия – стадия некротических изменений и нагноения
На этой стадии происходит гибель клеток (некроз) с поражением кожи и глубжележащих тканей: клетчатки, мышц. На этом этапе может присоединяться инфекция, поражающая как мягкие ткани (кожу, подкожную клетчатку, мышцы), так и костную и суставную ткань.
Пролежень в этой стадии может выглядеть как поверхностная рана или глубокая язва, в одних случаях имеющей сухую поверхность и четкие края, в других – наблюдается гнойное отделяемое и размытые края, что свидетельствует о распространении процесса на окружающие ткани.
III стадия – стадия заживления
На этой стадии в области пролежня преобладают процессы регенерации (восстановления) тканей, рана затягивается – происходит восстановление целостности кожного покрова или формирование рубца.
Классификация пролежней по механизму возникновения
Также в медицинской практике используется классификация, в основе которой лежит разделение пролежней на группы с учетом механизма их возникновения. В данном случае учитывается роль воздействия внешних причин и внутренних нарушений, играющих роль в развитии повреждений, о которых мы говорим
Выделяют три вида пролежней: экзогенные, эндогенные и смешанные.
- Экзогенные пролежни
– повреждения, возникновение которых связано, прежде всего, с внешними воздействиями (от греч. exo - вне, genes - порождаемый). Прежде всего, речь идет о повреждениях кожи и глубжележащих тканей, развивающихся под влиянием факторов, о которых уже говорилось выше: давление (как ключевой фактор), трение, скольжение, влажность. В свою очередь экзогенные пролежни делятся на наружные и внутренние:
- Наружные экзогенные пролежни – это те самые повреждения, которые развиваются от соприкосновения наиболее выпирающих участков тела (например, крестец, лопатки, пятки в положении «лежа на спине») с твердой поверхностью. К этой же группе относятся повреждения, возникающие в результате давления и трения гипсовых повязок (и других материалов, использующиеся для фиксации при травмах), различных корсетов, неграмотно подобранных протезов и пр.
- Внутренние экзогенные пролежни – участки поврежденной кожи, которые появляются в результате постоянного давления катетеров - трубок, вводящихся в сосуды для облегчения введения препаратов, в мочевыводящий канал или мочевой пузырь для отведения мочи. Как правило, они развиваются у пациентов с нарушениями обмена веществ, истощением, проблемами с кровоснабжением тканей.
- Эндогенные пролежни
(от греч. endo – внутри) связаны, прежде всего, с внутренними нарушениями в организме. Чаще всего такие повреждения встречаются у больных с поражениями головного и/или спинного мозга. Это может быть травма, инсульт (кровоизлияние), опухоль и т.п. Такие заболевания приводят к нарушению нервной регуляции обменных процессов в тканях, нарушению сосудистого тонуса. В результате страдает питание клеток, в том числе мышц и кожи, что и является главной причиной развития повреждений. Подобные пролежни часто называют нейротрофическими язвами (от греч. trophe – питание).
Основная опасность таких поражений заключается в том, что гибель мышечных клеток и развитие язвы в мышечной ткани часто происходит при неповрежденных кожных покровах. Таким образом, вовремя распознать и принять адекватные меры для их лечения бывает сложно – для их диагностики может потребоваться ультразвуковое исследование мягких тканей. Именно поэтому пациенты с заболеваниями и травмами нервной системы нуждаются в постоянном наблюдении врача.
- Смешанные пролежни развиваются, когда в организме имеются и внутренние проблемы (например, истощение, онкологический процесс), в результате которых страдает регуляция питания тканей, обменные процессы, и существуют наружные воздействия – давление, трение и пр.
 От того, с действием каких факторов (внешних или внутренних) связано образование пролежней, зависит тактика их лечения. Так, если ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
От того, с действием каких факторов (внешних или внутренних) связано образование пролежней, зависит тактика их лечения. Так, если ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
Почему важно понять, под действием каких причин возникают повреждения? Потому что от этого зависит тактика ведения пациентов. Если проблема связана, прежде всего, с болезнями и травмами нервной системы, нарушениями обменных процессов, обусловленными различными болезнями и пр., то первоочередные меры должны быть направлены на улучшение питания тканей, нервной проводимости, нормализацию обмена веществ, восстановление кровоснабжения тканей и пр . Если же ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
При этом, когда речь идет о запущенных процессах (это третья и четвертая стадии), то, по какой бы причине не возникли повреждения, чтобы их устранить, в большинстве случаев бывает нужна хирургическая операция. Кроме того, всем больным, страдающим пролежнями, показана виброакустическая терапия , обеспечивающая организм ресурсом . При этом причина возникновения проблемы также не играет роли.
Классификация пролежней по типу некроза (гибели клеток)
Когда в результате воздействия тех или иных причин в месте развития пролежня начинают гибнуть клетки, возникает участок некроза (мертвой ткани). Однако в разных случаях этот процесс развивается по-разному:
- Сухой некроз (мумификация) – это «ссыхание» пораженных тканей. Очаг поражения имеет четкие границы, выделений из раны нет: инфицирование происходит очень редко, на начальных этапах, когда в тканях остается некоторое количество жидкости. Пациент может отмечать болезненность в пораженной зоне, однако общее состояние чаще всего не страдает.
- Влажный некроз
(пролежневая гангрена) часто развивается у ослабленных больных с поражениями нервной системы, обменными и сосудистыми нарушениями. При этом омертвение ткани происходит на больших участках, часто происходит инфицирование участка повреждения. Рана отечна, в ней обнаруживаются гнойные выделения, имеющие неприятный запах.
Как правило, развитие пролежневой гангрены сопровождается резким ухудшением общего состояния пациента: повышением температуры, может наблюдаться бред, потеря сознания, сердцебиение, рвота (как следствие отравления организма продуктами распада микробов). При отсутствии адекватных мер (назначение антибиотиков, хирургическое лечение) высока вероятность развития сепсиса – заражения крови, нередко приводящего к гибели больного.
Классификация пролежней по размерам (диаметру поражения)
- Небольшой пролежень: диаметр составляет менее 5 см.
- Средний пролежень: диаметр составляет 5-10 см.
- Большой пролежень: диаметр составляет до 10 до 15 см.
- Гигантский пролежень: диаметр превышает 15 см.
Необходимо отметить, что большой диаметр пролежня не всегда обозначает наличие тяжелого процесса : обширные поражения иногда могут носить поверхностный характер, протекают без инфекционных осложнений и достаточно хорошо поддаются лечению без хирургического вмешательства. Конечно, такая картина чаще встречается, когда наблюдаются не запущенные пролежни, а начальная стадия процесса.
 В то же время язва, имеющая относительно небольшой диаметр, может быть достаточно глубокой, доходить до мышечного слоя и служить входными воротами для присоединения инфекции. Подобная картина нередко наблюдается у пациентов с поражением нервной системы и сосудов.
В то же время язва, имеющая относительно небольшой диаметр, может быть достаточно глубокой, доходить до мышечного слоя и служить входными воротами для присоединения инфекции. Подобная картина нередко наблюдается у пациентов с поражением нервной системы и сосудов.
При этом нередко может наблюдаться, так называемая, свищевая форма пролежня - входное отверстие (язва) в области кожных покровов имеет минимальный диаметр (менее 1 см.), оно представляет собой канал, который ведет в расположенную под ним глубокую полость с гнойным содержимым. Причем в воспалительный процесс могут вовлекаться не только мышцы, но и костная ткань с развитием остеомиелита.
Классификация осложнений пролежней
Пролежни у больных часто осложняются присоединением инфекционного процесса, особенно когда речь идет о 3-4 стадии (наличие глубокой язвы с поражением мышечной ткани). Если больной находится в стационаре, высока вероятность развития воспаления, вызванного внутрибольничной инфекцией, то есть возбудителями, проявляющими устойчивость к действию многих антибиотиков. При постановке диагноза в случае осложненных пролежней помимо стадии процесса указывается вид осложнения.
В зависимости от того, какие ткани вовлечены в воспалительный процесс, различают следующие виды инфекционных осложнений пролежней:
- Флегмона – воспаление подкожно-жировой клетчатки, соединительной ткани, не имеющее четких границ. Чаще всего вызывается стафилококком.
- Абсцесс - очаг гнойного расплавления мягких тканей (клетчатки, соединительной ткани, мышц) с формированием гнойной полости, имеющий четкие границы.
- Остеомиелит – расплавление костной ткани. Чаще возникает в таких областях, как копчик, крестец, затылок, пяточные кости.
- Гнойный артрит – воспаление в области суставов.
- Гнойное расплавление стенки сосудов – может приводить как кровотечению, так и к попаданию гнойного содержимого в кровеносное русло.
- Сепсис – распространение инфекции по организму, при этом может происходить формирование гнойных очагов в различных органах (сердце, почки, легкие, суставы и пр.) с развитием в них воспалительных процессов. Поступление в кровь большого количества токсических (вредных) веществ, связанных с массовой гибелью и распадом клеток, живых и погибших микробов и продуктов их жизнедеятельности может очень быстро стать причиной гибели больного.
Также возможно развитие такого осложнения, как рожистое воспаление , связанное с проникновением в пролежневую рану стрептококков. В некоторых случаях, при наличии длительно незаживающих язв, особенно у пациентов с заболеваниями нервной системы и обменными нарушениями, возможно злокачественное перерождение (малигнизация) и развитие рака кожи на месте пролежня (Ш.М. Чынгышпаев, 2013).
 Далеко не всегда пролежни развиваются у пациентов, находящихся в больнице. Нередко уходом за пациентом, имеющим ограничения подвижности, занимаются родственники в домашних условиях. Что же делать при обнаружении повреждений, о которых мы говорим в данной статье?
Далеко не всегда пролежни развиваются у пациентов, находящихся в больнице. Нередко уходом за пациентом, имеющим ограничения подвижности, занимаются родственники в домашних условиях. Что же делать при обнаружении повреждений, о которых мы говорим в данной статье?
Прежде всего, необходимо вызвать врача, который сможет грамотно оценить состояние кожных покровов и мягких тканей в месте развития поражения и, при необходимости, принять решение о направлении пациента в стационар.
Но в этом не всегда есть необходимость. Например, с пролежнями, при которых не наблюдается глубокое повреждение тканей (как правило, речь идет о первой и второй стадии) и нет признаков инфекционного процесса, можно справиться дома. При этом важнейшую роль играет организация правильного ухода за пациентом, рациональная диета и питьевой режим, формирование благоприятного микроклимата в помещении, где находится больной, применение местных медикаментов и пр. Подробнее об этом можно прочитать в статье «Чем лечить в домашних условиях пролежни у лежачих больных? ».
Эффективным средством лечения и профилактики пролежней является . Применение у людей, ограниченных в движении, способствует повышению уровня в организме и решить следующие задачи:
- Активизация обменных процессов во всех органах и тканях, в том числе в коже и мышцах.
- Улучшение кровоснабжения всех тканей организма.
- Стимуляция процесса выведения (утилизации) погибших клеток, шлаков и ядов благодаря улучшению работы лимфатической системы и других органов, ответственных за очищение организма (почек, печени)
- Укрепление иммунной системы, благодаря чему существенно снижается риск развития инфекционных осложнений.
Список использованной литературы:
- Басков А.В. Хирургическое лечение пролежней у больных со спинномозговой травмой / Вопросы нейрохирургии – 2000 г. – № 1
- Воробьев А.А. Лечение пролежней у спинальных больных / Бюллетень Волгоградского научного центра РАМН – 2007 г. – № 2
- Гаркави А. В. Комплексное лечение пролежней у спинальных больных. Диссертация кандидата медицинских наук / Москва, 1991 г.
- Дибиров М.Д. Пролежни. Профилактика и лечение / Медицинский совет, №5-6, 2013 г.
- Зилович А. А. Хирургическое лечение пролежней, трофических язв и остеомиелита у больных с повреждениями позвоночника и спинного мозга. Диссертация кандидата медицинских наук / Донецк, 1986 г.
- Климиашвили А.Д. Профилактика и лечение пролежней / Русский медицинский журнал – 2004 г. – Т. 12, № 12.
- Коган О. Г. Классификация и комбинированное консервативно-хирургическое лечение пролежней и бурситов при поражениях спинного мозга. Методические рекомендации для врачей / Новокузнецк, 1976 г.
- / «Врач» №7 / 2014 г.
- Мусалатов Х.А. Лечение пролежней у больных с повреждением позвоночника и спинного мозга / Медицинская помощь – 2002 г. – № 3.
- Протокол ведения больных. Пролежни /Приложение к приказу Минздрава России от 17.04.02. №123.
- Федоров В.А., Ковеленов А.Ю., Логинов Г.Н. и др. / СПб: СпецЛит, 2012 г.
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!
Пролежень — это открытая рана на поверхности кожи. В особо запущенных случаях она достигает глубоких мышечных слоев, и характеризуется обильными некротическими поражениями тканей, зачастую с подсоединением бактериальных инфекций. Пролежни образуются по причине механического сдавливания локальной сети мелких кровеносных сосудов при длительном нахождении пациента в одном положении. Подобные нарушения, как правило, образуются у лежачих или сидячих больных, которые не могут или по каким-то причинам не хотят регулярно менять положение своего тела.
Стадии пролежней и причины, способствующие их появлению
Нарушение подвижности — одна из самых частых причин, вызывающих развитие пролежней в результате компрессионного воздействия на кровеносные сосуды подкожной клетчатки. Чаще всего пролежни отмечают у слабовидящих пациентов, находящихся под наркозом, страдающих тяжелыми психопатологическими состояниями, имеющих в анамнезе тяжелые патологии опорно-двигательного аппарата или центральной нервной системы, восстанавливающихся после тяжелой операции или травмирования. Пациенты, в силу ряда причин, не могут изменять положение своего тела достаточно часто, а воздействие собственной массы тела оказывает серьезное давление особенно на те участки кожи, которые выпирают над общей поверхностью.
Второй по значимости причиной развития пролежней является разрыв мелких кровеносных сосудов, питающих определенную область ткани, вследствие перетягивания пациента по постели, вытаскивания из-под него мокрого белья или простыни, а также пододвигания судна.
Различают несколько осложняющих факторов, которые, помимо всего прочего, способствуют развитию пролежней.
- Ограничение подвижности суставов (контрактуры) и повышенный тонус скелетной мускулатуры (спастичность)
Препятствуют нормальному перемещению тела пациента. Контрактуры суставов чаще всего возникают при повреждениях сухожилий, артритах, рубцовых образованиях на поверхности кожного покрова либо нарушениях нервной регуляции центрального генеза. Тяжелые повреждения церебрального или спинно-мозгового аппарата нередко приводят к спастическому состоянию мышечной массы в области конечностей и брюшной полости.
- Одним из самых важных стимулов смены положения тела являются болевые ощущения
Различные неврологические нарушения или длительный прием обезболивающих препаратов могут значительно снижать порог болевой чувствительности , тем самым не сообщая сознанию о необходимости репозиционирования тела.
- Повышенная болевая чувствительность вследствие хирургических или травматических ран
Это может вынуждать пациента постоянно занимать статичное положение.
- Значительную роль в противостоянии патологическим процессам в результате передавливания кровеносных сосудов и нервных окончаний играет физиологическое состояние кожных покровов
Крепкая эластичная кожа обладает достаточной устойчивостью против развития пролежней. Напротив, истонченный, атрофированный эпителий в силу пониженной способности в регенерации достаточно быстро разрушается при нарастающем дефиците питательных веществ, поступающих с кровью. Такие явления часто возникают при приеме некоторых лекарственных средств, оказывающих влияние на водно-солевой обмен в организме и гормональные препараты.
- Понижение регенеративных функций кожного эпителия
Истончение кожно-эпидермального сочленения и органические деструкции капилляров подкожной клетчатки свойственно для пациентов старческого возраста. Поэтому развитие пролежней у пожилых людей всегда протекает быстрее и чревато осложнениями.
- Кожа становится более восприимчивой даже к незначительному воздействию травматических сил в результате деэпителизации, возникающей, как правило, при трении и действии поперечных сил при перетягивании пациента
Потертые места на коже обладают сниженным барьером защиты от бактериального обсеменения , а также характеризуются низким содержанием трансэпидермальной воды, что приводит к мацерации кожных покровов с их последующим расслоением.
- Постоянное воздействие повышенной влажности на кожные покровы
Может возникать в результате недостаточного ухода за пациентом также приводят к повреждению наружных кожных покровов. Ситуация усугубляется агрессивным воздействием веществ, содержащихся в кале и моче пациента.
- Грязное белье
Это — одна из основных причин развития патогенной микрофлоры в образовавшихся язвенных поражениях на кожных покровах. Температура и влажность язвенного очага создает наиблагоприятнейшие условия для развития патогенных микроорганизмов , достаточно устойчивых к местной терапии антибиотиками. Запущенность подобных процессов нередко приводит к переходу от локализованного гнойно-инфекционного процесса к генерализованной форме. У ослабленных больных часто развиваются бактериемия, сепсис, мионекрозы или .
- Недоедание, недостаточное количество белка в пище, а также анемия
Отражают общее состояние пациента к устойчивости против поражений кожных покровов инфекционного и неинфекционного типа. Плохое питание ингибирует возможности иммунной системы организма против воздействия патогенных факторов . Кроме того, анемия приводит к плохой грузоподъемности кислорода эритроцитами. Ситуация еще более ухудшается с развитием сердечно-сосудистых патологий и гиповолемии.
- Реперфузия
Восстановление нормального кровотока на ишемизированном участке, по мнению многих специалистов, также способствует пролонгации некротических процессов. Накопленные в период венозного застоя продукты метаболизма распространяются по области воздействия, тем самым повышая токсичность на этом участке.

У пациентов с нормальной чувствительностью, мобильностью и отсутствием психопатологических отклонений пролежни образуются крайне редко. Обратная связь от подкожных рецепторов, сигнализирующих в головной мозг о начинающихся ишемических процессах в области компрессионного воздействия на кровеносные сосуды, заставляет человека изменять положение тела на сознательном или бессознательном уровне.
Развитие пролежней протекает стадийно, причем, чем дальше стадия, тем сложнее оказывать терапевтическое воздействие на язвенно-некротические образования.
- Первая стадия характеризуется целостностью кожных покровов в области компрессионного воздействия и наличием устойчивой гиперемии длительное время после исключения давления.
- Вторая стадия — гиперемия подкожной клетчатки на фоне ранних стадий физического повреждения эпителиальных поверхностных слоев. Наблюдают ороговение и отслоение кожного эпителия в месте компрессионного воздействия.
- Третья стадия — образование глубокой, мокнущей язвы с полным нарушением всех слоев кожи и перехода патологических процессов некроза в подкожную клетчатку и мышечную ткань.
- Четвертая стадия характеризуется очень глубоким распространением патологических процессов, вплоть до костей и мышечных фасций.
Патофизиологические основы образования пролежней
Впервые патологические процессы образования пролежней были описаны в 1873 году Д. Пагетом, который довольно точно определил развитие некротических процессов в результате сдавливания локальной подсети мелких кровеносных сосудов. На развитие пролежней оказывают влияние многие факторы, однако в основе процесса всегда лежат ишемические явления, приводящие к разрушению клеточной мембраны, а в дальнейшем и к клеточной смерти в результате недостаточности трофики тканей.
С этой точки зрения, пролежни развиваются при длительном, постоянном давлении на одну и ту же область, что нарушает кровообращение одного и того же участка ткани.
- Для развития ишемии необходимо компрессионное воздействие на артериальные капилляры не менее, чем 32 мм ртутного столба и от 12 мм — для венозных капилляров.
- Передавливание артериол способствует недостаточности притока свежей крови, насыщенной кислородом и питательными веществами, а сдавливание венул существенно затрудняет кровяной отток, богатый продуктами тканевого метаболизма.
- Соответственно, кроме ишемических проявлений, наблюдают еще и застойные процессы в сдавливаемых тканях , что значительно осложняет патологический процесс.
Обычно ткани живого организма в норме способны выдерживать гораздо большее давление, чем показатели, указанные выше. Тому способствует достаточная эластичность и крепость клеточных стенок. Однако компрессионное воздействие на участок более 2 часов перекрывает возможности тканей дефицитом трофики.

Развитие пролежней чаще всего происходит в областях кожных покровов, которые наиболее плотно соприкасаются с поверхностями. Документально зафиксированы показатели давления на конкретные анатомические области пациента, в зависимости от положения тела. Так, при лежачем состоянии наиболее подверженными риску развития пролежней являются:
- крестец;
- пятки;
- затылок.
На них оказывается давление около 40-60 мм ртутного столба. На грудь и колени приходится около 50 мм, если пациент лежит на животе. В сидячем положении наиболее сильно подвергаются компрессионному воздействию седалищные бугры — около 100 мм ртутного столба. Нужно отметить, что конституция человека не играет значительной роли в развитии пролежней — чем крупнее человек, тем более развита у него клеточная строма. Исключение составляют пациенты с избыточным весом, однако у них компенсация давления на сосуды выполняется с помощью дополнительных амортизационных качеств жировой прослойки.
По достижении третьей стадии патологический процесс ускоряется, он характеризуется уже более тяжелым поражением мышечной ткани, которая более требовательна к обеспечению кислородом и выведению продуктов метаболизма. По этой причине выставляют срок «точки невозврата» в 2 часа, по истечению которого начинаются необратимые изменения в мышечных тканях. Что касается отдельно взятых кожных покровов, то они могут выдерживать компрессионное воздействие до 12 часов.
Стоит отметить, что, кроме непосредственной недостаточности кровяного снабжения, в сдавленном участке нарушаются процессы регуляции тканевой деятельности по причине сдавливания нервных окончаний.
Особенности локализации пролежней, симптоматика и постановка диагноза
Пролежни, как правило, описывают с точки зрения расположения патологического участка и глубины захвата нижележащих тканей.
- Около 70 % всех мест, где пролежни образуются чаще всего, приходится на области седалищных бугров, больших вертелов бедренной кости .
- На пятки, гребни подвздошной кости, лопатки и локтевые суставы приходится около 15-25 %.
- Оставшаяся процентная доля распространяется на любые места тела пациента, соприкасающиеся длительное время с какими-либо поверхностями , например, при неправильном наложении гипсовых повязок.
Стоить отметить, что образование пролежней в ротовой полости часто встречается в области стоматологии. Области чаще возникают в точках давления зубных протезов, а также в межзубном щелевом пространстве на десне, чему способствует набивание плотных образований из пищевых масс.

Как правило, постановка диагноза на пролежень не представляет особого труда — визуально и органолептически можно с достаточной степенью уверенности определить развитие ишемических процессов на участке, подвергаемом компрессионному воздействию. Однако в случаях, когда не отмечается улучшений при корректной терапии пролежневых образований, может потребоваться дополнительная диагностика с целью выявления сторонних патологий, в том числе и онкологического плана. Кроме того, необходимо исключение остеомиелита , особенно в случаях глубоких пролежневых поражений тканей.
Полный анализ крови с дифференцировкой может показывать повышенное содержание белых кровяных клеток, что позволяет судить о возможной генерализации патологического процесса за пределы пролежня, а также на развитие инвазивной инфекции. Скорость оседания эритроцитов выше 120 мм/ч и число лейкоцитов более 15 000 кл/мкл заставляет проводить ряд дополнительных исследований на остеомиелит.
Качество питания , как неотъемлемый фактор благоприятной пролежневой терапии, определяют по наличию в сыворотке крови уровня альбумина, преальбумина, трансферина и количества общего белка.
Биопсию раневых тканей выполняют в случае отсутствия улучшений, несмотря на надлежащий уход за пролежнями. Это обследование проводят с целью определения видовых разновидностей бактериальной флоры, заселяющих раневую поверхность, а также для исключения злокачественного роста клеток. Всякий раз, когда наблюдается обострение пролежня, находящегося в стадии ремиссии несколько месяцев или лет, биопсия обязательно должна быть выполнена.
Такой эффект чаще всего наблюдается при развитии злокачественных процессов в застарелых ранах.
Коротко о лечении и профилактике пролежней
Стоит отметить, что не существует панацеи лечения пролежней. Обязателен ряд последовательных мер, способствующих скорейшему избавлению от развивающего патологического участка.
- Необходимость максимального восстановления кровообращения и иннервации в месте сдавливания.
- Удаление образовавшихся некротических масс в патологическом очаге.
- Способствование скорейшему заживлению образовавшихся ран.
Всегда нужно помнить о том, что появление пролежня — это показатель запущенности пациента в плане надлежащего ухода и корректности используемой терапии. Поэтому, если пациент неспособен самостоятельно менять положение тела, за ним необходимо закрепить обслуживающий персонал, желательно в лице одного и того же человека, который всегда будет в курсе индивидуальных особенностей развития возможных патологических процессов. К сожалению, в условиях современного российского стационара, функционирующего за счет государственной поддержки, это — практически невыполнимая задача.
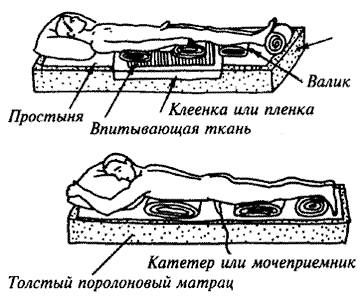
В дополнительном обслуживании нуждаются абсолютно все пациенты, передвижение которых ограничено инвалидным креслом, лежачие больные, страдающие парезом или параличом отдельных частей тела, а также болезнями, снижающими уровень мозговой деятельности. Особое внимание требуется людям со следующими патологиями:
- недержание мочи и кала;
- находящиеся на стадии истощения;
- страдающие ожирением;
- болеющие сахарным диабетом;
- имеющие осложнения инсульта в анамнезе.
Что относят к основным принципам профилактики развития пролежней?
- Снижение компрессионного воздействия, эффекта трения или поперечного сдвига тела.
Пролежни – одна из самых сложных проблем в уходе за лежачими больными. Они являются следствием вынужденного нахождения в одном и том же положении на протяжении длительного времени. Пролежни часто образуются у пациентов, находящихся в отделениях реанимации, в коматозных состояниях, со спинальными параличами, в период послеинфарктной и постинсультной реабилитации.
Пролежнями называют нейротрофические изменения тканей, длительно соприкасающихся с твердым ложем или другой поверхностью. Это явление выражается в денервации, нарушении лимфообращения, слабого кровоснабжения участков кожи, мышц, подкожной клетчатки. Уже спустя 2 часа нахождения в полной неподвижности в «сидящих» и «лежащих» участках тела начинаются проблемы с кровотоком из-за сдавливания мелких сосудов. Лежачие пациенты находятся в стационарном состоянии гораздо дольше, а некоторые – постоянно, поэтому у них нарушения приобретают стойкий патологический характер.
Вторая причина, по которой в тканях происходят деструктивные процессы – сосудистые микротравмы от трения, возникающие при перемещении больного ползком для смены положения и как результат силового вытягивания из-под лежащего мокрого белья.
Факторы, способствующие возникновению пролежней, подразделяются на 2 группы:

Значительно повышают вероятность дополнительные факторы:
- сахарный диабет;
- обезвоживание;
- скудная пища;
- непереносимость средств ухода;
- курение;
- потоотделение при гипертермии;
- спинальные поражения и травмы головного мозга.
Как определить пролежни
У молодых пациентов, не имеющих тяжелых хронических заболеваний и находящихся в сознании, пролежни бывают редко и развиваются медленно. При должном уходе их появление можно предотвратить. Ослабленные больные подвержены стремительному прогрессированию патологии.
Алгоритм профилактики пролежней у лежачих больных предусматривает обязательный осмотр всех рискованных зон с учетом вынужденного положения (сидя, на боку, на спине, на животе):

При осмотре начинающаяся патология характеризуются застоем жидкости, выраженной синюшной эритемой без определенных пределов, похожей на синяк, а также слущиванием эпидермального слоя с пузырьковыми элементами или без них.
Проявлениями венозной эритемы являются:
- нормальная температура пораженного очага, в отличие от воспалительной гипертермии;
- при давлении пальцем кожа на гиперемированном участке бледнеет, в то время как гематома оттенок не меняет.
Субъективно пациенты, находящиеся в себе, предъявляют следующие жалобы:
- Покалывание, вызванное лимфозастоем и сдавлением капилляров, снабжающих периферические окончания в зоне потенциального пролежня.
- Чувство онемения, возникающее через пару часов неподвижности.
Пролежни развиваются поэтапно, начиная с застоя кровообращения и заканчивая некротическими процессами в тканях. У ослабленных пациентов, имеющих застойные очаги на фоне сердечно-сосудистой патологии, переход от одного этапа к другому может происходить за считанные часы.

Последствия
Главная опасность пролежней – некротические процессы с присоединением инфекции. Для пациента это может закончится:
- ампутацией ног;
- иссечением обширных участков мягких тканей, как следствие – денервация и слабое кровоснабжение прилегающих зон;
- развитием периостита, остеомиелита при распространении некроза на костную ткань и надкостницу;
- истощением иммунитета;
- осложнением лечения основного заболевания.
Степень серьезности последствий пролежней во многом зависит от типа патологических изменений в тканях:
- Сухой некроз имеет затяжное течение с долговременным периодом восстановления раневой поверхности.
- Мокнущий некроз протекает с инфицированием полости патогенными микробами (стафилококки, стрептококки и другие). Гнойное воспаление приводит к формированию флегмоны, рожи, газовой гангрены. Эти процессы характеризуются симптомами интоксикации организма, высокой температурой, образованием свищей. Очаг нагноения – локальный или разлитой, глянцевый, гиперемированный, более горячий или холодный в сравнении с окружающей кожей. При обсеменении раны клостридией воспаление нарастает по типу гнилостного с развитием газовой гангрены. При этой патологии кожа приобретает сизый оттенок, рана выглядит не влажной и издает сильный запах. Если провести по пораженному месту, возникает характерный хрустящий звук.
Логичным продолжением гнойного пролежня является сепсис: инфицированный экссудат из раневой полости проникает в кровь. Заражение крови при современном уровне медицины – достаточно редкое явление. Но оно вероятно при позднем начале антибиотикотерапии, резистентности организма пациента к применяемым препаратам, при иммунодефицитном состоянии больного.
 На начальной стадии развития пролежней специфического лечения не требуется. Проводятся мероприятия, направленные на устранение застойных явлений: массаж без агрессивного воздействия на пораженные зоны, использование противопролежневых устройств, тщательная гигиена, применение профилактических и лечебных наружных средств.
На начальной стадии развития пролежней специфического лечения не требуется. Проводятся мероприятия, направленные на устранение застойных явлений: массаж без агрессивного воздействия на пораженные зоны, использование противопролежневых устройств, тщательная гигиена, применение профилактических и лечебных наружных средств.
Первый этап лечения пролежней
Появление раневых полостей, особенно инфицированных, требует помещения больного в стационар с назначением антибактериальной терапии и хирургического лечения:
- Опорожнение раны от гнойного содержимого.
- Обеспечение оттока накапливающегося экссудата.
- Снятие отека и воспаления.
- Подавление жизнедеятельности микробов.
Очистку пролежней от гнойных клеток и мертвых тканей проводят в хирургическом стационаре, затем устанавливают дренаж. Дальнейшее лечение допустимо осуществлять на дому. Важно регулярно заполнять полости салфетками или качественными бинтами (плотными, не рассыпающимися на нити) с лекарственными пропитками, своевременно их менять.
Чем обрабатывать пролежни у лежачих больных:

Для промывания ран одобрено применение антисептиков нового поколения:
- раствор йодопирона в концентрации 0,5%;
- раствор диоксидина 1%-ный.
При их отсутствии допускается орошение перекисью водорода, фурацилином, раствором борной кислоты.
Также для адсорбции гноя используется энзимотерапия. В рану вводятся протеолитические чистые ферменты (химотрипсин, трипсин, рибонуклеаза) или в составе мази (Ируксол, Ируксоветин).
В дополнение применяют физиотерапевтические методы:
- УЗ-кавитацию;
- лазерное облучение;
- воздействие виброфоном;
- барокамеру и т.д.
Второй этап терапии
 После очистки раны необходимо добиться роста здоровых тканей. На этом этапе должен появиться струп – тонкая корочка грануляционной ткани. Молодые соединительные ткани важно защищать от воспаления, повреждений и стимулировать к развитию. Чем лечить пролежни у лежачих больных на стадии начала заживления:
После очистки раны необходимо добиться роста здоровых тканей. На этом этапе должен появиться струп – тонкая корочка грануляционной ткани. Молодые соединительные ткани важно защищать от воспаления, повреждений и стимулировать к развитию. Чем лечить пролежни у лежачих больных на стадии начала заживления:
- противовоспалительные препараты Левомеколь, Метилурациловую, Троксевазиновую мази, Бепантен и другие наружные средства;
- для защиты, смягчения и регенерации – масла из плодов облепихи, шиповника, сок свежих листьев алоэ, экстракт каланхоэ;
- для активной эпителизации тканей – лазерное воздействие.
Третий этап лечения
Последняя фаза терапии пролежней заключается в полной регенерации и рубцевании раневой поверхности. Основная задача – поддерживать активный процесс эпителизации, для чего применяют комплексные витамины, иммуностимуляторы, ранозаживляющую мазь ЭДАС 201М. Введение антибиотиков показано на всех этапах лечения гнойных пролежней.
Немаловажное значение при лечении пролежней имеет питание пациента. Рацион необходимо насытить богатым витаминным и микроэлементным составом с упором на источники железа, цинка, витамина С:

Обработка кожи при пролежнях
Обработка кожи – важная часть лечения и предупреждения застоев. Она состоит из трех этапов:
- Гигиена: очистка кожных покровов от грязи, физиологических выделений, поддержание нормальной увлажненности, смягчение. Существуют специальные средства ухода за лежачими больными: лосьоны, эмульсии, кремы.
- Профилактика: уход, предупреждающий образование трещин, стимулирующий локальное кровообращение, восстанавливающий чувствительность. Для предотвращения пролежней применяют раствор нашатыря (0,5%), спиртовой раствор танина (1%), разведенный камфарный спирт (2%), 1%-ный салициловый спирт. Кожу на участках, контактирующих с поверхностью кровати, кресла необходимо протирать 2 – 3 раза в сутки.
- Лечение: применение препаратов в аптечных формах для наружного использования (мази, присыпки, растворы и т.д.).
- сульфат магния в 25% концентрации;
- раствор хлористого натрия с химотрипсином;
- хлоргексидин, разведенный водой;
- салфетки Мультиферм, создающие лечебное раневое покрытие из полимерного материала и ферментного комплекса.
Растворы марганцовки, йода, бриллиантовой зелени при пролежнях наносить не следует, поскольку они обладают подсушивающим действием.
Регулярный правильный уход за стационарным больным – залог успешного предупреждения пролежней. Именно погрешности в гигиене являются главной причиной застойных явлений и тканевых повреждений.
Алгоритм профилактики пролежней у лежачих больных включает систематическое поведение ряда мероприятий:
- положение больного нужно менять каждые 2 часа;
- для поддержки конечностей, образования промежутков между телом и постелью рекомендовано применение специальных валиков;
- изголовье кровати должно находиться ниже или на уровне поверхности ложа;
- гигиенические процедуры и увлажнение кожи следует проводить не реже 2 раз в сутки;
- для ухода за пациентом лучше применять специально разработанную аптечную косметику;
- купать обездвиженных пациентов можно в теплой ванне, горячая вода под запретом;
- последствия неконтролируемых дефекации и мочеиспускания убирать как можно скорее;
- нельзя использовать клеенку, полиэтилен в качестве подкладок, для этого есть впитывающие «дышащие» пеленки, прокладки, подгузники, одноразовые трусы;
- регулярно нужно промокать влагу с поверхности и в складках кожи (пот, воду, другие жидкости) при помощи адсорбирующих салфеток, мягкой хлопковой ветоши;
- постельное белье необходимо менять часто, по мере загрязнения;
- перестилать кровать как минимум дважды в сутки, расправляя все складки и неровности;
- аккуратно подкладывать и убирать судно;
- не вытягивать из-под лежащего влажное белье;
- запрещен интенсивный массаж, «разгонять кровь» разрешается легкими поглаживающими движениями без давления и трения;
- для лежачих пациентов желательно приобрести противопролежневый матрас с насосами для коррекции плотности и уровня различных зон;
- колясочники должны менять позу ежечасно;
- для поддержания тела и конечностей сидящих существуют спецподушки с воздушным, гелевым и вспененным наполнителем;
- для защиты растрескавшейся кожи нижних конечностей, крестца можно накладывать гидроколлоидную повязку Комфил Плюс;
- ухаживающим за больными нужно использовать латексные перчатки без опудривания.
Для облегчения ухода и предупреждения пролежней у лежачих пациентов в аптеке можно приобрести специализированную продукцию торговых марок Seni, Menalind: подгузники, впитывающие трусы, пеленки и салфетки, моющие средства для тела, включая для мытья без воды, защитные кремы с оксидом цинка, увлажняющие масла и лосьоны, шапочки для мытья головы без шампуня и т.д.
Лечение пролежней подразумевает проведение процедур, направленных на восстановление кожных покровов. Чаще всего пролежни появляются по линии ребер, в зоне седалищной кости, на локтях, пятках, лопатках и крестце. Гомеостаз в организме человека поддерживается на должном уровне благодаря крови, которая насыщает организм питательными веществами и кислородом. Пролежни образуются вследствие нарушения ее циркуляции. Процесс омертвения тканей сопровождается нервной атрофией, по мере отсутствия кровообращения происходит увеличение очагов поражения.
Что такое пролежни?
Пролежни (язвы) – серьезное осложнение, возникающие вследствие сдавливания и нарушения питания тканей. Наиболее часто язвы формируются на местах костных выступов. К образованию пролежней предрасположены больные с патологиями и повреждениями спинного мозга, которые сопровождаются нарушением иннервации тканей. Такие люди нуждаются в лечении пролежней на ягодицах, пятках и других местах, подвергающихся большому давлению. Язвы формируются быстро, а их лечение не всегда оказывается эффективным. Ткани отмирают в тех местах, где происходит максимальное соприкосновение тела с твердыми элементами кровати и постельного белья.
Пролежни появляются в зависимости от положения тела:
- когда человек лежит на спине, поражаются затылок, лопатки, локти, седалищный бугор, крестец, пятки;
- при положении на боку поражаются лодыжки, бедра, колени;
- если больной лежит на животе, поражаются скулы и лобок.
Симптомы пролежней, причины их возникновения
Симптомы пролежней зависят от степени поражения тканей:
- первая степень – присутствует устойчивое покраснение кожи, которое не исчезает даже после уменьшения общего давления;
- вторая степень – отмечаются гиперимия, нарушение кожных покровов, сопровождающееся образованием пузыря или отслойкой эпидермиса;
- третья стадия – поражается мышечная ткань, появляются жидкие выделения, формируется некроз;
- четвертая стадия – в результате некроза обнажаются кости и сухожилия, образуются глубокие полости.
На начальных стадиях обычно производится щадящее лечение пролежней у лежачих больных, язвы последних стадий требуют оперативного вмешательства.
Основная причина образования пролежней – нарушение циркуляции крови вследствие отсутствия движения. К другим причинам относятся:
- большой вес;
- постоянная высокая или низкая температура тела;
- сухая или влажная кожа;
- серьезная железодефицитная анемия;
- плохое питание (недостаточное количество питательных веществ и белков в рационе);
- неправильный уход за лежачим больным;
- сопутствующие заболевания эндокринной системы (зоб, диабет и др.);
- недержание мочи, проблемная реализация естественных нужд.
- При повышенной сухости кожи отшелушивается слой, выполняющий защитную функцию, а при чрезмерном увлажнении происходит инфицирование пораженных участков. Проблема усугубляется нарушением кровообращения в местах сдавливания.
Развитие патологического процесса
Сначала кожа в местах, на которых человек часто лежит, краснеет и отекает. На данном этапе нужно оказать первоначальный уход. Если при обнаружении первых симптомов не производятся необходимые действия, кожный покров нарушается, со временем он отслаивается тонкими пленками, постепенно обнажаются слои кожи, расположенные более глубоко, она становится влажной, возможно образование сукровичной жидкости. Неостановленный вовремя процесс способствует размножению вредоносных бактерий, в результате чего на коже появляются язвы, наполненные гноем, иногда достаточно глубокие. Сильных болевых ощущение человек не испытывает, но в дальнейшем возможно необратимое разрушение пораженных участков кожи.
Пролежни: лечение с учетом стадии их развития
Методы и средства лечения подбираются с учетом выраженности патологического процесса. Большое значение имеет правильный уход за пролежнями. После обнаружения первых признаков заболевания, которое способствует развитию осложнения, необходимо начать профилактику. При наличии пролежней применяется консервативное и хирургическое лечение. Последнее показано при тяжелых поражениях, которые не заживают и трудно лечатся. Консервативные мероприятия направлены на заживление пролежней, они позволяют удалить некротические массы и улучшить кровоснабжение тканей.
Лечение пролежней базируется на таких принципах:
- осуществление профилактических мер, независимо от степени развития патологии;
- недопустимость применения размягчающих мазей, влажных (на начальном этапе, при сухом некрозе) и глухих повязок (препятствуют испарению влаги и доступу кислорода) – такие действия могут спровоцировать развитие влажного некроза и гибель тканей;
- назначение мазей, которые оказывают антибактериальное действие, при наличии мокрых гнойных ран и влажном некрозе тканей;
- проведение общей антибактериальной терапии с определением чувствительности патогенной флоры.
Пролежни первой степени
Необходима активная профилактика, препятствующая прогрессированию пролежней, т.к. на начальном этапе отмечаются только гиперемия кожи, ее уплотнение:
- проверка состояния здоровья, позволяющая исключить факторы развития пролежней, их прогрессирования;
- устранение патологий и синдромов, которые усугубляют пролежни;
- дезинтоксикация организма (гемодез, реополиглюкин, переливание крови);
- иммуностимулирующая терапия (применение иммуностимуляторов, иммуномодуляторов и витаминов);
- снижение давления на ткани (достигается благодаря использованию специальных средств – систем с регулируемым давлением и вибрацией; противопролежневых кроватей; пластиковых шин; прокладок, матрацев, подушек, кругов с наполнителями);
- устранение длительного давления (положение тела больного следует менять каждые 2 часа).
Правила ухода за лежачими больными:
- поддерживайте чистоту кожи, чтобы она не была сухой или влажной – делайте воздушные ванны;
- для гигиены используйте простое, не антибактериальное мыло, чистую воду, х/б мочалку или натуральную губку; кожу аккуратно протирайте, после мытья – промакивайте;
- жирную кожу протирайте спирто-содержащими средствами;
- пересушенную кожу увлажняйте детским гипоаллергенным кремом, влажную – покрывайте тальком или присыпкой, используйте раствор бриллиантовый зеленый, 1%-ный раствор марганцовки, цинковую мазь (после первой стадии не стоит пользоваться марганцовкой и средствами, содержащими цинк);
- если присутствуют покраснения, массируйте кожу, которой они окружены, применяя варежку, изготовленную из махрового полотенца;
- если больной страдает недержанием мочи, используйте памперсы или самодельные х/б прокладки для женщин и мочеприемную систему – для мужчин; регулярно производите туалет промежности.
- при повышенной потливости протирайте кожу слабым раствором столового уксуса (на 250 мл воды берите 1 ст. л. уксуса).
Местное лечение
При поражениях кожи необходима ее обработка. Чтобы знать, чем обрабатывать
пролежни у лежачих больных, нужно ознакомиться с современной схемой местной обработки, она включает:
- туалет кожи с использованием камфорного спирта или физиологического раствора, и ее просушивание;
- улучшение местного кровообращения путем применения специальных препаратов (солкосерил, актовегин);
- лечение пролежней присыпкой ксероформ;
- накладывание пластырей-повязок, выполненных из полиуретана; они наклеиваются без натяжения, защищают кожу от бактерий, обеспечивают доступ кислорода и испарение влаги, позволяют визуально контролировать состояние поврежденных участков.
- обмывание кожи холодной водой; в результате применения такой методики расширяются сосуды, усиливается питание тканей.
Пролежни второй степени
На второй стадии появляются небольшие повреждения, которые требуют минимального хирургического вмешательства и проведения мероприятий, направленных на приостановление некроза тканей, регенерацию поврежденных участков:
- уход за пролежнями – удаление отмершего эпителия, промывание раны перекисью водорода и физиологическим раствором (желательно проводить в условиях перевязочной);
- наблюдение за состоянием пораженных участков кожи;
- применение антибактериальной терапии при возникновении воспалительной реакции и прогрессировании пролежней;
- накладывание антисептических повязок, рекомендованных врачом, на места, с которых был удален эпидермис.
При поражениях второй степени используют такие повязки:
- прозрачные пленочные с клеящейся поверхностью (блистерфилм, космопор, гирофилм, тегадерм);
- вафельные гидрогелевые (гидросорб) и гидроколлоидные (дуодерм, гидроколл);
- губчатые с воздухопроницаемым слоем из полиуретана (пемафом);
- полупроницаемые на гидрополимерной основе (тиелле).

Лечение на третьей стадии
На данной стадии происходит некроз дермы и подкожной жировой клетчатки до фасции. Рану очищают хирургическим путем, обеспечивают дальнейшую абсорбцию и защиту от высыхания. Патологический процесс быстро переходит на участки соединительной ткани, которые плохо снабжаются кровью, поэтому не стоит ждать отторжения мертвых тканей и самостоятельного очищения раны. Некрэктомия должна быть произведена до появления капиллярного кровотечения с последующей обработкой язвы. Чем обрабатывать пролежни у лежачих больных на третьей стадии, нужно узнавать у лечащего врача, обычно используются:
- препараты противовоспалительного (вулнузан, дексаметазон, альгофин, гидрокортизон) и некролитического действия (химотрипсин, террилитин, дезоксирибо-нуклеаза, трипсин, коллагеназин);
- средства, способствующие улучшению микроциркуляции крови (трибенозид, пирикарбат);
- стимуляторы репарации тканей (бепантен, куриозин, вульностимулин, винилин, мазь каланхоэ, метилурацил).
Благодаря комплексному подходу удается купировать септическое состояние и очистить язву.
Для местного лечения применяются такие средства:
- аргосульфан крем;
- мазь ируксол;
- мази левосин и левомеколь;
- метронидазоловый гель;
- гидрогель интрасайт.
Пролежни четвертой стадии
На последней стадии происходит глубокий некроз. В этот процесс вовлекаются сухожилия суставных капсул, мышцы и кости. Лечение выполняется путем иссечения некроза, абсорбции пролежневого отделяемого и последующего увлажнения заживающей раны. Поскольку точные границы мертвых тканей сложно определить, произвести их полное удаление невозможно. Репарацию тканей стимулируют с помощью физиотерапевтического лечения:
- снижение микробного обсеменения (фонофорез антисептиков, электрофорез антибиотиков, УВЧ в тепловой дозе, ультразвук);
- активация репаративных процессов (электроакупунктура, постоянный ток, грязевые аппликации, низкоинтенсивный лазер, дарсонваль здоровых тканей, которые окружают пролежень);
- улучшение микроциркуляции и кровоснабжения (массаж здоровых тканей, расположенных возле язв).
Хирургическое лечение
Нецелесообразное и неправильное вмешательство может привести к увеличению пролежня, поэтому хирургическое лечение выполняется по строгим показаниям после оценки его эффективности. Применяются такие методы как пластика местными тканями и аутодермопластика, а также иссечение язвы с сопоставлением ее краев. Хирургическое лечение не всегда дает положительный результат, т.к. рана нестерильна, и пересаженная ткань плохо приживается на участках с плохим кровообращением. Возможны ранние операционные осложнения – расхождение швов, кровотечение, образование экссудата под кожным лоскутом, некроз раны, краевой некроз лоскута кожи. Более поздним осложнением является образование свища, заполненного гноем. Такое осложнение может привести к рецидиву пролежня.
Народное лечение
Лечение пролежней в домашних условиях народными средствами – вспомогательная мера, направленная на очищение язв и формирование новых тканей. Лекарственные растения, необходимые для реализации народных методов, при гиперчувствительности могут привести к развитию аллергических реакций, и применять их можно не на всех стадиях. Перед их использованием нужно проконсультироваться с врачом. Запрещено применять лекарства, приготовленные из растений с дубильным эффектом (масло желудей, кору ивы и дуба, настой из зеленого грецкого ореха, и др.). Лечение пролежней в домашних условиях народными средствами проводят с использованием:
- листьев лекарственного каланхоэ (разрезанные вдоль листья прикладывают к пролежню внутренней стороной, закрепляют с помощью повязки и оставляют на ночь);
- сока алоэ и чистотела (в сок добавляют мед, соблюдая пропорцию 2:2:1, получившимся средством смазывают пролежень 2 раза в день);
- листьев черной бузины (молодые листья ошпаривают кипящим молоком, после чего прикладывают к пролежню; лечение данным методом выполняют 2 раза в день);
- компресса из столетника (данное растение хорошо заживляет раны; из нижних листьев растения, оставленных в холодном месте на день, выдавливают сок и смазывают им пролежни, после чего прикрывают подорожником, через некоторое время компресс меняют);
- сока медуницы (свежевыжатый сок из листьев растения несколько раз в день используют для смазывания пролежней);
- печеного лука (при нагноениях на рану наносят лук, смешанный с медом; пролежни протирают антисептиком, повязку регулярно меняют; немного затянувшеюся рану присыпают смесью крахмала и стрептоцида);
- пихтового, облепихового масел и масла чайного дерева (поражения 1-2 стадий смазывают маслом несколько раз в день, периодически их протирают настойкой календулы);
- мази, приготовленной из цветков календулы (на 50 г вазелина берут 1 ст. л. измельченных цветков; мазь наносят на пролежень 2 раза в день);
- компресса из стерильного рыбьего жира (смоченную стерильную салфетку оставляют на ночь);
- примочек из картофеля (в измельченный свежий картофель добавляют мед, соблюдая пропорцию 1:1; примочки накладывают на места, подверженные формированию пролежней);
- крахмала (данное средство используют в качестве присыпки);
- водки с хозяйственным мылом или детским шампунем без добавок (это проверенное средство, которое не хранят и готовят по мере необходимости; им смазывают рану после нанесения антибактериального препарата и оставляют на коже до затягивания язвы);
- спиртовых настоек (подходят цвет каштана, сирень, ромашка с календулой, одуванчик, выдержанные в водке или спирте, в течение двух дней в полной темноте);
- мазь из воска и растительного масла (ингредиенты берутся в равных частях, топятся и смешиваются с вареным желтком, к ним добавляют прополис, несколько капель эфирного масла; смесь хранят в прохладном месте, и регулярно смазывают ею образовавшуюся рану по 3 раза в день).

Наиболее проблемные области
Пролежням наиболее подвержены копчик, пятки и ягодицы. Лечение пролежней на копчике следует производить в первую очередь. При таких поражениях под больного подкладывают детский надувной или специальный резиновый круг. Таким образом, удастся создать дополнительную циркуляцию воздуха и сократить нагрузку на поясничный отдел. Мероприятия, которыми сопровождается лечение пролежней на копчике, должны выполняться с особой тщательностью.
При постоянном лежании на спине может потребоваться лечение пролежней на пятках. Надо устранить длительное давление на эту область и обеспечить должный уход за образовавшимися язвами. Лечение пролежней на пятках, как и на других частях тела, является обязательным. Проблемы с областью ягодиц также появляются при постоянном лежании на спине, от них сложнее избавиться. Чаще всего первыми формируются и последним исчезают именно пролежни на ягодицах, лечение которых нужно производить с использованием специальных компрессов.
Для изготовления болтушки нужно взять сливочное масло, левомицетин (10 таблеток), инсулин (10 мл), качественный мед (несколько ложек), небольшое количество новокаина, спирт (4 ложки). Используя марлевую основу, полученной массой смазывают пролежни на ягодицах. Лечение данным средством выполняют, когда больной лежит на спине. Мазь хранят в холодильнике, на нижней полке. Пораженную область смазывают в положении на боку, оставляя доступ кислорода.
Возможные осложнения
Пролежни могут провоцировать развитие контактного остеомиелита, раневого миаза, флегмоны, гнойного артрита. При повреждениях стенок сосудов присутствует вероятность возникновения аррозивноего кровотечения. Если пролежни долгое время не заживают, возрастает риск развития рака кожи. Самым тяжелым осложнением является сепсис. Инфекция распространяется по организму через кровь, в результате чего возникает полиорганная недостаточность, что приводит к летальному исходу.
Профилактические меры
Необходимо учитывать факторы риска и провоцирующие факторы:
- отеки, сухость кожи;
- грязная кожа, наличие на постельном белье грубых швов, пуговиц, складок, крошек и других частиц;
- трение, влажность, постоянное давление;
- болезнь Паркинсона, сахарный диабет, ожирение, причины чрезмерного потоотделения;
- переломы костей, неподвижность;
- инсульт, опухоли (злокачественные), анемия, низкое артериальное давление;
- возраст мужчин, превышающий 70 лет (мужчины больше подвержены пролежням, чем женщины);
- аллергические реакции на гигиенические средства, недержание мочи и кала;
- заболевания сердца, спинного и головного мозга, курение;
- недостаток жидкости, плохое питание, истощение организма.

Профилактику нужно начинать сразу после выявления заболевания. Ее следует проводить с особой тщательностью и упорством. Предотвратить прогрессирование поражения, если оно уже развилось, сложно. С каждой последующей стадией уменьшается шанс на самопроизвольное исчезновение таких патологий как пролежни, профилактика и лечение которых должны проводиться своевременно.
К профилактическим мероприятиям относятся:
- правильный уход за кожей (ее очищение, высушивание бесконтактным методом и обеззараживание);
- применение специальных прокладок, кругов и матрасов (вибрационных, пневматических, водных);
- натягивание простыни без образования складок, регулярная смена постельного белья;
- смена положения тела больного человека с периодичностью 2 часа;
- имитация работы мышц (электрическое белье, массаж);
- рациональное питание, соблюдение питьевого режима.
В домашних условиях можно вылечить пролежни, главное наличие желания и времени. Но все же, лучше предотвратить возникновение пролежней, чем их лечить. Обеспечьте правильный уход за лежачим больным, и тогда вам удастся избежать многих осложнений.
 ukgh.ru Анатомия почек. Болезни желудка.
ukgh.ru Анатомия почек. Болезни желудка.


