Гастроэзофагеальная рефлюксная болезнь (сокращенно - ГЭРБ) представляет собой заболевание, при котором часто происходит обратный заброс содержимого желудка в пищевод, вследствие чего возникает воспаление пищеводных стенок.
В некоторых случаях рефлюкс, т.е. передвижение пищи и желудочного сока через нижний пищеводный сфинктер в пищевод, эпизодически возникает и у здоровых людей, например, при однократном переедании. Если же таких забросов довольно много и они сопровождаются неприятными симптомами, то такое состояние является болезнью.
Различают две основные формы гастроэзофагеальной рефлюксной болезни:
- неэрозивная (эндоскопически негативная) рефлюксная болезнь (НЭРБ) - встречается в 70% случаев;
- рефлюкс-эзофагит (РЭ) - частота встречаемости составляет около 30% от общего числа поставленных диагнозов ГЭРБ.
Состояние слизистой пищевода оценивается по стадиям согласно классификации Savary-Miller или по степеням Лос-Анджелесской классификации.
Выделяют следующие степени ГЭРБ:
- нулевая - симптомы рефлюкс-эзофагита не диагностируются;
- первая - возникают не сливающиеся участки эрозий, отмечается гиперемия слизистой оболочки;
- общая площадь эрозивных участков занимает менее 10% от всей площади дистальной части пищевода;
- вторая - площадь эрозий составляет от 10 до 50% от общей поверхности слизистой;
- третья - имеются множественные эрозивно-язвенные повреждения, которые располагаются по всей поверхности пищевода;
- четвертая - возникают глубокие язвы, диагностируется пищевод Баррета.
Лос-Анджелесская классификация применяется только для эрозивных разновидностей заболевания:
- степень А - в наличии не более нескольких дефектов слизистой длиной до 5 мм, каждый из которых распространяется не более, чем на две ее складки;
- степень В - длина дефектов превышает 5 мм, ни один из них не распространяется более, чем на две складки слизистой;
- степень С - дефекты распространены более чем на две складки, общая их площадь составляет менее 75% от окружности пищеводного отверстия;
- степень D - площадь дефектов превышает 75% от окружности пищевода.
Что такое желудочно-пищеводный рефлюкс?
Желудочно-пищеводный (гастроэзофагеальный) рефлюкс представляет собой забрасывание желудочного содержимого в пищевод. Под термином «рефлюкс» подразумевается направление движения в обратную, нефизиологичную сторону.
При рефлюксе пищевая кашица с желудочным соком может перемещаться из желудка в сторону пищевода. Этот процесс является вполне допустимым явлением, если повторяется лишь изредка, например, после приема обильной пищи, при резких наклонах туловища после обеда.
При отсутствии патологий периодический гастроэзофагеальный рефлюкс не приводит к появлению каких-либо неблагоприятных последствий, так как поверхность слизистой оболочки пищевода в значительной степени защищена от повреждения кислой средой желудочного сока.
У здорового человека эпизоды рефлюкса не должны возникать чаще одного раза в час. После этого сразу происходит очищение (клиренс) стенок пищевода путем повторного перемещения пищевой кашицы в желудок. В немалой степени этому способствует слюна, постоянно стекающая по пищеводу. Бикарбонаты, содержащиеся в ней, нейтрализуют разрушающее воздействие желудочного сока на слизистую пищевода.
Причины образования ГЭРБ
Развитию гастроэзофагеальной рефлюксной болезни способствуют следующие факторы:
- пониженный тонус нижнего сфинктера пищевода;
- снижение способности стенок пищевода к самоочищению;
- нарушение кислотности желудочного сока;
- ожирение;
- беременность, при которой происходит сдавливание желудка и других органов пищеварительной системы увеличивающейся маткой;
- частый прием жирной, острой пищи, алкоголя, кофе;
- курение;
- наличие грыжи пищеводного отверстия диафрагмы;
- переедание или слишком быстрое поглощение пищи, вследствие чего происходит заглатывание воздуха в значительном объеме;
- злоупотребление продуктами, которые длительное время перевариваются в желудке;
- повышение внутрибрюшного давления вследствие частых наклонов во время работы, выполнения некоторых физических упражнений, ношения тугой одежды и др.
Способы диагностики
Дли диагностики гастроэзофагеального рефлюкса используют следующие методы:
- эндоскопическое исследование пищевода, которое позволяет выявить воспалительные изменения, эрозии, язвы и другие патологии;
- суточное мониторирование кислотности (рН) в нижней части пищевода. В норме уровень рН должен находиться в пределах от 4 до 7, изменение фактических данных может указывать на причину развития болезни;
- рентгенография пищевода - позволяет обнаружить грыжу пищеводного отверстия диафрагмы, язвы, эрозии и др.;
- манометрическое исследование пищеводных сфинктеров - выполняется с целью оценки их тонуса;
- сцинтиграфия пищевода с применением радиоактивных веществ - проводится для оценки пищеводного клиренса;
- биопсия пищевода - выполняется при подозрении на пищевод Баррета.
При проведении обследования следует дифференцировать ГЭРБ от язвенной , эзофагита и других заболеваний системы пищеварения.
Симптомы
Гастроэзофагеальная рефлюксная болезнь у взрослых пациентов сопровождается следующими симптомами:
- изжога - основной признак данного заболевания. Как правило, возникает в течение 1 - 1,5 часов после приема пищи, а также ночью. Ощущение дискомфорта может усиливаться после приема газированных напитков, кофе, после усиленной физической нагрузки или переедания;
- боль в загрудинной области, которая в некоторых случаях может быть подобна болевым ощущениям при стенокардии;
- отрыжка желудочным содержимым или воздухом. Возникает вследствие поступления содержимого желудка в пищевод, а затем - в ротовую полость;
- кислый привкус во рту - появляется как следствие отрыжки;
- дисфагия (затруднение процесса проглатывания пищи) - появляется в результате длительного воспаления стенок пищевода и раздражения гортани;
- тошнота;
- рвота - в осложненных случаях;
- икота - появляется вследствие раздражения диафрагмального нерва и последующего сокращения диафрагмы;
- ощущение першения в горле;
- изменение голоса (дисфония): охриплость, затруднения при попытке громко разговаривать;
- стоматологические нарушения: пародонтиты, гингивиты и др.;
- респираторные проявления: одышка, кашель, особенно в положении лежа.
У детей раннего возраста физиологический гастроэзофагеальный рефлюкс встречается намного чаще, чем у взрослых, что обусловлено особенностями сфинктерного аппарата и небольшим объемом желудка. У малышей в первые три месяца жизни часто наблюдается срыгивание или рвота, которые не представляют серьезной опасности. При последующем установлении антирефлюксного барьера указанные проявления постепенно исчезают.
Тем не менее, в некоторых случаях развивается гастроэзофагеальная рефлюксная болезнь у детей в то время, когда симптомы срыгивания или отрыжки уже давно должны остаться позади. При этом дети могут жаловаться на болевые ощущения при проглатывании пищи, ощущение кома в грудной клетке.
Одним из характерных признаков ГЭРБ у детей является обнаружение на подушке после сна пятна белого оттенка, что свидетельствует о частой отрыжке во время ночного отдыха.
Остальные симптомы гастроэзофагеального рефлюкса у детей обычно такие же, как и у взрослых пациентов.
Лечение
Лечение гастроэзофагеального рефлюкса включает в себя три общие группы методов: изменение образа жизни, медикаментозное лечение, хирургическое вмешательство.
Изменение образа жизни заключается в выполнении следующих мероприятий:
- нормализация массы тела;
- исключение из рациона кофе, крепкого чая, жирной, острой и жареной пищи, газированных напитков, лука, чеснока, цитрусовых;
- соблюдение режима питания;
- отказ от ношения тесной одежды и аксессуаров (ремней, поясов), тесно сжимающих грудную клетку и область талии;
- недопущение частых наклонов туловища, отказ от тяжелой физической работы;
- ночной сон в немного приподнятом положении изголовья кровати (на 15 - 20 см).
Медикаментозная терапия предполагает использование следующих средств:
- назначение ингибиторов протонного насоса (омепразол, рабепразол) и других антисекреторных средств;
- прием прокинетиков для усиления перистальтики желудка и кишечника (церукал, мотилиум);
- назначение антацидов (маалокс, фосфалюгель и др.);
- прием витаминных препаратов, в том числе витамина В5 и U с целью восстановления слизистой оболочки пищевода и общего укрепления организма.
Хирургическое лечение выполняется при наличии серьезных осложнений, таких как поражение пищевода третьей или четвертой степени, пищевод Баррета и др.
В настоящее время наиболее распространенным видом оперативного вмешательства при лечении ГЭРБ является фундопликация, осуществляемая с использованием лапароскопического метода. В ходе операции хирург формирует из части желудка, которая называется дном, особую складку вокруг нижней части пищевода, т. е. создает искусственный клапан. Результативность данной процедуры является довольно высокой: около 80% пациентов в течение 10 последующих лет не предъявляют жалобы на появление рефлюкса, остальные вынуждены принимать медикаменты вследствие сохранения некоторых симптомов заболевания.
Народные средства
- отвар семян льна: чайную ложку сырья заливают одним стаканом кипятка, выдерживают в течение 5 минут на довольно медленном огне, после чего настаивают полчаса, процеживают. Впоследствии принимают три раза в день в среднем по третьей части стакана в теплом виде;
- масло облепихи или шиповника: принимают по одной чайной ложке до трех раз в сутки;
- сбор из трав: зверобоя (4 части), календулы, подорожника, корней солодки, аира (по 2 части), цветков пижмы и мяты перечной (по 1 части) заливают стаканом кипятка, через полчаса процеживают. Впоследствии принимают три раза в день не более третьей части стакана в подогретом до теплого состояния виде.
Возможные осложнения
Одним из наиболее серьезных осложнений ГЭРБ является развитие пищевода Баррета, отличающегося патологическим изменением эпителия. Указанное состояние относится к числу предраковых заболеваний, поэтому требует эффективного лечения, в некоторых случаях - хирургического.
Другим серьезным осложнением является возникновение кровотечений вследствие развития язв пищевода.
В результате длительно имеющихся эрозивно-язвенных повреждений могут впоследствии возникать рубцы, которые приводят к появлению стрикул - патологических сужений просвета пищевода.
Диета
Диета при ГЭРБ предполагает соблюдение следующих рекомендаций:
- недопущение переедания; прием пищи небольшими порциями через установленные промежутки времени;
- отказ от приема пищи в позднее вечернее и ночное время;
- исключение из рациона или уменьшение в нем доли следующих продуктов: жирное мясо, кофе, чай, молоко, сливки, газированные напитки, апельсины, лимоны, томаты, шоколад, чеснок, лук;
- снижение калорийности рациона с целью нормализации массы тела.
Особенности ГЭРБ у детей и новорожденных
У новорожденных пищевод имеет воронкообразную форму, суживающуюся в шейной части. Диафрагмальное сужение в возрасте до года слабо выражено, поэтому у детей часто наблюдается срыгивание пищи.
Формирование развитой мускулатуры пищевода продолжается до 10-летнего возраста.
Частота возникновения патологического рефлюкса у детей грудного возраста составляет 8 - 10%. К указанному нарушению предрасположены недоношенные дети, а также малыши, страдающие аллергией или недостаточностью лактозы.
ГЭРБ у детей может проявляться ярко выраженными симптомами: рвота фонтаном, иногда с примесью крови или желчи, респираторные нарушения, в том числе кашель.
У маленьких детей плач может характеризоваться осиплостью, изменением тональности. У детей более старшего возраста нередко возникают такие респираторные заболевания, как отиты и бронхиты, которые развиваются вследствие попадания желудочного содержимого через гортань в полость лор-органов.
Необходимо учитывать, что если ребенок первого года жизни переболел отитом, воспалением легких, и при этом наблюдается упорное срыгивание, то это с большой степенью вероятности указывает на наличие рефлюксной болезни. При появлении указанных признаков необходимо срочно обратиться к врачу и пройти назначенное обследование.
Профилактика
Для профилактики появления рефлюксных нарушений желательно выполнять следующие рекомендации:
- нормализовать массу тела;
- отказаться от злоупотребления алкоголем и курения;
- не переедать;
- соблюдать регулярность в приеме пищи;
- не есть после 18 - 19 часов;
- уменьшить в рационе долю жирной, острой пищи;
- не злоупотреблять кофе и крепким чаем;
- соблюдать рациональный режим питания с целью нормализации процесса пищеварения;
- носить удобную одежду и аксессуары, не стесняющие движений. Отказаться от ношения тесных джинсов, поясов, корсетов, утягивающего белья и прочих тесных предметов гардероба;
- не ложиться отдыхать сразу после приема пищи;
- отказаться от газированных напитков.
При условии соблюдения указанных требований риск возникновения ГЭРБ будет сведен к минимуму.
Гастро-эзофагеальная рефлюксная болезнь (ГЭРБ) - это хроническое рецидивирующее заболевание, которое проявляется характерными симптомами и/или воспалительным поражением дистального отдела пищевода (эзофагитом), обусловленные рефлюксом (ретроградным забросом) желудочного и/или дуоденального содержимого в пищевод.
Первым гастро-эзофагеальный рефлюкс описал известный немецкий врач Heinrich Quincke (Хайнрих Квинке, 1842-1922) в 1879 году. Впервые об эзофагите, вызванном забросом в пищевод желудочного содержимого, написал в 1935 году Winkelstein, а термин «рефлюкс-эзофагит » ввёл в 1946 году Allison при описании доброкачественной язвы пищевода на фоне эзофагита.
Распространённость
Основной симптом ГЭРБ - изжога. По данным зарубежных исследователей, 44% американцев хотя бы 1 раз в месяц страдает от изжоги, а 7-10% испытывают её ежедневно. Во время беременности изжога встречается ещё чаще (60-80%).
Согласно, результатам эпидемиологических исследований, рефлюкс-эзофагит выявляется у 6-12% лиц, которым проводилось эндоскопическое исследование.
Таким образом, распространённость ГЭРБ достигает 25-40% (по данным разных авторов) взрослого населения и превышает распространённость язвенной и желчнокаменной болезни, которыми, как считается, страдает до 10% населения.
Классификация
1. По эндоскопической картине
Различают эндоскопически позитивную и эндоскопически негативную ГЭРБ. Данное подразделение имеет большое значение при выборе лечебной тактики.
Неэрозивная ГЭРБ или эндоскопически негативная (при которой есть симптомы, доказан рефлюкс, но эзофагит отсутствует) встречается примерно у 60% больных.
При неэрозивной ГЭРБ чаще наблюдаются атипичные проявления (кардиальные, ларигофагеальные, легочные), а также достоверно чаще в качестве сопутствующего заболевания встречается синдром раздражённого кишечника.
Эрозивная ГЭРБ или эдоскопически позитивная (есть симптомы и доказан рефлюкс-эзофагит) встречается примерно у 40% больных.
В 1994 г. на Всемирном конгрессе гастроэнтерологов в Лос-Анджелесе была принята следующая классификация рефлюкс-эзофагитов:
| Степень | Эндоскопическая картина |
|---|---|
| А | Дефекты слизистой оболочки (один и более) размером 5 мм и менее, не выходящие за пределы 2-х складок слизистой оболочки пищевода |
| В | Дефекты слизистой оболочки (один и более) размером более 5 мм, не выходящие за пределы 2-х складок слизистой оболочки пищевода |
| С | Дефекты слизистой оболочки, не выходящие за пределы 2-х складок слизистой оболочки пищевода, но захватывающие менее 75% окружности пищевода |
| D | Дефекты слизистой оболочки, захватывающие более 75% окружности пищевода |
| Примечание: | Термин «повреждение слизистой оболочки пищевода» обозначает все изменения слизистой оболочки пищевода, возникающие при эрозиях, в том числе эритема (ограниченная воспалительная гиперемия) и белый фибриновый налёт на поверхности, изъязвление. |
2. По наличию или отсутствию осложнений
Различают неосложнённую и осложнённую ГЭРБ. Осложнения (как и симптомы) в свою очередь делят на пищеводные и внепищеводные.
Примеры формулировки диагноза
ГЭРБ, неэрозивная форма с преобладанием желчного рефлюкса, упорное течение на фоне лечения ИПП.
ГЭРБ: эзофагит, степень В, обострение (или ремиссия). Хронический ларингит, бронхоспастический синдром.
ГЭРБ: эзофагит, степень С, обострение (или ремиссия). Пищевод Баррета, дисплазия высокой степени.
Патогенез
1. Снижение функции антирефлюксного барьера нижнего пищеводного сфинктера
- Анатомические погрешности - грыжа пищеводного отверстия диафрагмы, оперативные вмешательства на пищеводном отверстии диафрагмы или вблизи него (ваготомия, резекция кардиального отдела желудка).
- Снижение тонуса нижнего пищеводного сфинктера в покое и развитие его недостаточности.
- Увеличение числа эпизодов спонтанного расслабления нижнего пищеводного сфинктера (в норме наблюдается не более 50 эпизодов релаксации в сутки и эти расслабления привязаны к приёму пищи).
2. Уменьшение клиренса (очищения) пищевода за счёт недостаточного слюноотделения для нейтрализации заброшенной из желудка соляной кислоты, снижения перистальтики пищевода.
3. Повреждающее воздействие рефлюктанта на слизистую оболочку пищевода .
4. Снижение резистентности слизистой оболочки пищевода к повреждающему воздействию агрессивных факторов желудочного и дуоденального содержимого.
5. Нарушения опорожнения желудка (пилороспазм при язвенной болезни, пилоростеноз, диабетический гастропарез, железодефицитная анемия, длительный приём спазмолитиков, нитратов, антагонистов кальция и др.) Замедление опорожнения желудка приводит к его растяжению, повышению в нём давления и способствует в конечном итоге сбросу желудочного содержимого в пищевод.
6. Увеличение внутрибрюшного давления (ожирение, приём большого количества пищи, метеоризм, беременность, асцит).
7. Инфицированность хеликобактером ? Этот вопрос нельзя считать окончательно изученным. Считается, что в самом пищеводе хеликобактер (НР) встречается лишь тогда, когда в нём развивается тонкокишечная метаплазия, т.е. «пищевод Баррета » (однако не у всех больных). В то же время у пациентов, инфицированных HP, пищевод Баррета наблюдается реже, а частота эрозивного эзофагита у больных язвенной болезнью увеличивается после проведения эрадикационной терапии.
Дата создания файла: 05 сентября 2011 г.
Документ изменён: 05 сентября 2011 г.
Copyright Ванюков Д.А.
Catad_tema Изжога и ГЭРБ - статьи
Гастроэзофагеальная рефлюксная болезнь: диагностика, терапия и профилактика
А. В. Калинин
Государственный институт усовершенствования врачей МО РФ, Москва
РЕФЕРАТ
Гастроэзофагеальная рефлюксная болезнь: диагностика, терапия и профилактика
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) относится к частым заболеваниям. Еще сравнительно недавно ГЭРБ представлялась практическим врачам безобидным заболеванием с характерным симптомом - изжогой. В последнее десятилетие к ГЭРБ находится в зоне повышенного внимания в связи с отчетливой тенденцией к увеличению частоты тяжелых рефлюкс-эзо-фагитов и учащением рака дистальных отделов пищевода на фоне «пищевода Баррета». Установленная связь с ГЭРБ легочных заболеваний, в частности, бронхиальной астмы, позволяет по-новому подойти к их лечению. Принятие новой классификация рефлюкс-эзофагита способствовало унифициации эндоскопических, заключений. Внедрение суточной рН-метрии позволило диагностировать заболевание еще на эндоскопически негативной стадии. Широкое использование в клинической практике новых лекарственных препаратов (блокаторы Н 2 -рецепторов, ИПП, прокинетики) существенно расширило возможности лечения ГЭРБ, в т.ч. и при ее тяжелом течении. В качестве перспективного средства лечения и профилактики ГЭРБ рассматривается чистый S-изомер омепразола - эзомепразол (Нексиум).
В последнее десятилетие гастроэзофагеальная рефлюксная болезнь (ГЭРБ) привлекает к себе повышенное внимание, что связано со следующими обстоятельствами. В развитых странах мира наблюдается отчетливая тенденция к увеличению частоты ГЭРБ. Среди взрослого населения Европы и США изжога - кардинальный симптом ГЭРБ - встречается у 20-40%. Значение ГЭРБ определяется не только ее распространенностью, но и утяжелением течения. За последние десять лет в 2-3 раза чаще стали наблюдаться тяжелые рефлюкс-эзофагиты (РЭ). У 10-20% больных РЭ развивается патологическое состояние, описываемое как «пищевод Баррета» (ПБ) и являющееся предраковым заболеванием. Установлено также, что ГЭРБ занимает важное место в генезе ряда ЛОР и легочных заболеваний .
Существенный прогресс достигнут в диагностике и лечении ГЭРБ. Внедрение суточной рН-метрии позволило диагностировать заболевание еще на эндоскопически негативной стадии. Широкое использование в клинической практике новых лекарственных препаратов (блокаторы Н2-ренепторов, ингибиторы протонной помпы -ИПП, прокинетики) существенно расширило возможности лечения даже тяжелых форм ГЭРБ. Выработаны четкие показания к хирургическому лечению РЭ .
В то же время практические врачи и сами пациенты недооценивают значения этого заболевания. Больные в большинстве случаев поздно обращаются к врачу за медицинской помощью и даже при выраженных симптомах лечатся самостоятельно. Врачи, в свою очередь, плохо осведомлены о данном заболевании, недооценивают его последствия, нерационально проводят терапию РЭ. Крайне редко диагностируется такое серьезное осложнение, как ПБ.
Определение понятия «гастроэзофагеальная рефлюксная болезнь»
Попытки определения понятия «гастроэзофагеальная рефлюксная болезнь» сталкиваются со значительными трудностями:
- у практически здоровых лиц наблюдаются забросы желудочного содержимого в пищевод;
- достаточно продолжительное закисление дистального отдела пищевода может не сопровождаться клиническими симптомами и морфологическими признаками эзофагита;
- нередко при выраженных симптомах ГЭРБ отсутствуют воспалительные изменения в пищеводе.
Как самостоятельная нозологическая единица ГЭРБ официально получила признание в материалах по диагностике и лечению этого заболевания, принятых в октябре 1997 г. на междисциплинарном конгрессе гастроэнтерологов и эндоскопистов в г.Генвале (Бельгия). Было предложено выделять эндоскопически позитивную и эндоскопически негативную ГЭРБ. Последнее определение распространяется на те случаи, когда у пациента с проявлениями заболевания, отвечающего клиническим критериям ГЭРБ, отсутствуют повреждения слизистой пищевода. Таким образом, ГЭРБ не синоним рефлюкс-эзофагита, понятие это более широкое и включает в себя как формы с повреждением слизистой оболочки пищевода, так и случаи (более 70%) с типичными симптомами ГЭРБ, при которых при эндоскопическом исследовании видимые изменения слизистой оболочки пищевода отсутствуют.
Термином ГЭРБ большинство клиницистов и исследователей обозначают хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся ретроградным поступлением в пищевод желудочного и/или дуоденального содержимого, приводящим к повреждению дистального отдела пищевода и/или появлению характерных симптомов (изжога, ретростернальные боли, дисфагия).
Эпидемиология
Истинная распространенность ГЭРБ мало изучена. Это связано с большой вариабельностью клинических проявлений - от эпизодически возникающих изжог, при которых больные редко обращаются к врачу, до ярких признаков осложненного РЭ, требующего госпитального лечения .
Как уже отмечалось, среди взрослого населения Европы и США изжога, кардинальный симптом ГЭРБ, встречается у 20-40% популяции, однако только 2% лечатся по поводу РЭ. РЭ выявляется у 6-12% лиц, которым проводится эндоскопическое исследование.
Этиология и патогенез
ГЭРБ - многофакторное заболевание. Принято выделять ряд предрасполагающих к его развитию факторов: стресс; работа, связанная с наклонным положением туловища, ожирение, беременность, курение, хиатальная грыжа, некоторые лекарственные средства (антагонисты кальция, антихолинергические препараты, B-адреноблокаторы и др.), факторы питания (жир, шоколад, кофе, фруктовые соки, алкоголь, острая пища).
Непосредственной причиной РЭ является длительный контакт желудочного (соляная кислота, пепсин) или дуоденального (желчные кислоты, лизолецитин) содержимого со слизистой оболочкой пищевода.
Выделяют следующие причины, приводящие к развитию ГЭРБ:
- недостаточность запирательного механизма кардии;
- рефлюкс желудочного и дуоденального содержимого в пищевод;
- снижение пищеводного клиренса;
- уменьшение резистентности слизистой оболочки пищевода.
Недостаточность запирательного механизма кардии.
Поскольку давление в желудке выше, чем в грудной полости, рефлюкс желудочного содержимого в пищевод должен был бы быть явлением постоянным. Однако благодаря запирательному механизму кардии он возникает редко, на короткое время (менее 5 мин), и вследствие этого не рассматривается как патология. Нормальные показатели рН в пищеводе - 5,5-7,0. Пищеводный рефлюкс следует считать патологическим, если общее число его эпизодов в течение суток превышает 50 или общее время снижения внут-рипищеводного рН <4 в течение суток превышает 4 ч.
К механизмам, поддерживающим состоятельность функции пищеводно-желудочного перехода (запирательный механизм кардии), относятся:
- нижний пищеводный сфинктер (НПС);
- диафрагмально-пищеводная связка;
- слизистая «розетка»;
- острый угол Гиса, образующий клапан Губарева;
- внутрибрюшное расположение нижнего пищеводного сфинктера;
- круговые мышечные волокна кардиального отдела желудка.
Возникновение желудочно-пищеводного рефлюкса есть результат относительной или абсолютной недостаточности запирательного механизма кардии. К относительной недостаточности кардии приводит значительный рост интрагастрального давления при сохраненном запирательном механизме. Так, например, интенсивное сокращение антрального отдела желудка способно вызвать гастроэзофагеальный рефлюкс даже у лиц с нормальной функцией нижнего пищеводного сфинктера. Относительная недостаточность кардиаль-ного затвора встречается, по данным А.Л. Гребенева и В.М. Нечаева (1995), у 9-13% больных с ГЭРБ. Гораздо чаще имеет место абсолютная кардиальная недостаточность, связанная с нарушением запирательного механизма кардии.
Главная роль в запирательном механизме отводится состоянию НПС. У здоровых лиц давление в данной зоне составляет 20,8+3 мм рт. ст. У больных ГЭРБ оно снижается до 8,9+2,3 мм рт. ст.
Тонус НПС находится под воздействием значительного числа экзогенных и эндогенных факторов. Давление в нем снижается под влиянием ряда гастроинтестинальных гормонов: глюкогона, соматостатина, холецистокинина, секретина, вазоактивного интестинального пептида, энкефалинов. Некоторые из широко применяемых лекарственных препаратов также оказывают депрессивное воздействие на запирательную функцию кардии (холинергические вещества, седативные и снотворные средства, b-адреноблокаторы, нитраты и др.). Наконец, тонус НПС снижают некоторые продукты питания: жиры, шоколад, цитрусовые, томаты, а также алкоголь и табак.
Прямое поражение мышечной ткани НПС (хирургические вмешательства, длительное присутствие назогастрального зонда, бужирование пищевода, склеродермия) также может приводить к гастроэзофагеальному рефлюксу.
Другим важным элементом запирательного механизма кардии является угол Гиса. Он представляет собой угол перехода одной боковой стенки пищевода в большую кривизну желудка, тогда как другая боковая стенка плавно переходит в малую кривизну. Воздушный пузырь желудка и внутрижелудочное давление способствуют тому, что складки слизистой оболочки, образующей угол Гиса, плотно прилегают к правой стенке, предотвращая тем самым забрасывание содержимого желудка в пищевод (клапан Губарева).
Часто ретроградное попадание желудочного или дуоденального содержимого в пищевод наблюдается у больных с хиатальной грыжей. Она грыжа обнаруживается у 50% обследуемых в возрасте старше 50 лет, причем у 63-84% таких пациентов эндоскопически определяются признаки РЭ.
Рефлюкс при грыже пищеводного отверстия диафрагмы объясняется рядом причин:
- дистопия желудка в грудную полость приводит к исчезновению угла Гиса и нарушению клапанного механизма кардии (клапан Губарева);
- наличие грыжи нивелирует запирающее действие диафрагмальных ножек в отношении кардии;
- локализация НПС в брюшной полости предполагает воздействие на него положительного внутрибрюшного давления, которое в значительной степени потенцирует запирательный механизм кардии.
Роль рефлюкса желудочного и дуоденального содержимого при ГЭРБ.
Прослеживается положительная связь между вероятностью РЭ и уровнем закисления пищевода. Исследования на животных продемонстрировали повреждающее действие ионов водорода и пепсина, а также желчных кислот и трипсина на защитный слизистый барьер пищевода. Однако ведущая роль отводится не абсолютным показателям агрессивных компонентов желудочного и дуоденального содержимого, попадающих в пищевод, а снижению клиренса и резистентности слизистой оболочки пищевода.
Клиренс и резистентность слизистой оболочки пищевода.
Пищевод снабжен эффективным механизмом, позволяющим устранять сдвиги внутрипищеводного уровня рН в кислую сторону. Этот защитный механизм обозначается как пищеводный клиренс и определяется как скорость убывания химического раздражителя из полости пищевода. Эзофагеальный клиренс обеспечивается за счет активной перистальтики органа, а также ощелачивающими свойствами слюны и слизи. При ГЭРБ происходит замедление пищеводного клиренса, связанное прежде всего с ослаблением перистальтики пищевода и антирефлюксного барьера.
Резистентность слизистой оболочки пищевода обусловлена преэпителиальным, эпителиальным и постэпителиальным факторами. Повреждение эпителия начинается, когда ионы водорода и пепсин или желчные кислоты преодолевают водный слой, омывающий слизистую оболочку, преэпителиальный защитный слой слизи и активную бикарбонатную секрецию. Клеточная резистентность к ионам водорода зависит от нормального уровня внутриклеточной рН (7,3-7,4). Некроз возникает, когда этот механизм исчерпывается, и происходит гибель клеток вследствие их резкого закисления. Противостоит образованию небольших поверхностных изъязвлений увеличение клеточного оборота за счет усиленного размножения базальных клеток слизистой оболочки пищевода. Эффективным постэпителиальным защитным механизмом от кислотной агрессии является кровоснабжение слизистой оболочки.
Классификация
Согласно Международной классификации болезней 10 пересмотра, ГЭРБ относится к рубрике К21 и подразделяется на ГЭРБ с эзофагитом (К21.0) и без эзофагита (К21.1).
Для классификации ГЭРБ принципиальное значение имеет степень выраженности РЭ.
В 1994 г. в Лос-Анджелесе была принята классификация, в которой выделены эндоскопически позитивная и эндоскопически негативная стадии ГЭРБ. Термин «повреждение слизистой оболочки пищевода» пришел на смену понятиям «ульцерация» и «эрозия». Одним из преимуществ этой классификации является ее относительная простота при использовании в повседневной практике. Лос-анджелесскую классификацию РЭ было рекомендовано использовать при оценке результатов эндоскопического исследования (табл. 1).
Характеристику осложнений РЭ (язвы, стриктуры, метаплазия) лос-анджелесская классификация не предусматривает. В настоящее время более широко используется классификация Savary-Miller (1978) в модификации Carisson и соавт. (1996), представленная в таблице 2.
Представляет интерес новая клинико-эндоскопическая классификация, которая подразделяет ГЭРБ на три группы:
- неэрозивная, наиболее частая форма (60% всех случаев ГЭРБ), к которой относят ГЭРБ без признаков эзофа-гита и катаральный РЭ;
- эрозивно-язвенная форма (34%), включая ее осложнения: язва и стриктура пищевода;
- пищевод Баррета (6%) - метаплазия многослойного плоского эпителия на цилиндрический в дистальном отделе как следствие ГЭРБ (выделение этой ПБ связано с тем, что эта форма метаплазии рассматривается как предраковое состояние).
Клиника и диагностика
Первый этап диагностики - опрос больного. Среди симптомов ГЭРБ основное значение имеют изжога, кислая отрыжка, ощущение жжения в эпигаст-рии и за грудиной, которые чаще возникают после еды, при наклоне туловища вперед или в ночное время. Вторым по частоте проявлением данного заболевания является ретростерналъная боль, которая иррадиирует в межлопаточную область, шею, нижнюю челюсть, левую половину грудной клетки и может имитировать стенокардию. Для дифференциальной диагностики генеза болей важно, что провоцирует и купирует их. Для эзофагеальных болей характерна связь с приемом пищи, положением тела и купирование приемом щелочных минеральных вод и соды.
К внепищеводным проявлениям заболевания относят легочные (кашель, одышка, чаще возникающие в положении лежа), отоларингологические (охриплость голоса, сухость в горле) и желудочные (быстрое насыщение, вздутие, тошнота, рвота) симптомы.
При рентгенологическом исследовании пищевода удается зафиксировать попадание контраста из желудка в пищевод, обнаружить грыжу пищеводного отверстия диафрагмы, язву, стриктуры и опухоль пищевода.
Для лучшего выявления желудочно-пищеводного рефлюкса и грыжи пищеводного отверстия диафрагмы необходимо провести полипозиционное исследование при наклонах пациента кпереди с натуживанием и покашливанием, а также лежа на спине при опускании головного конца туловища.
Более надежным методом обнаружения гастроэзофагеального заброса является суточная (24-часовая) рН-метрия пищевода, позволяющая оценить частоту, продолжительность и выраженность рефлюкса, влияние на него положения тела, приема пищи и лекарственных средств. Исследование суточных изменений рН и пищеводного клиренса позволяет выявить случаи рефлюкса до развития эзофагита.
В последние годы для оценки эзофагеального клиренса применяется сцинтиграфия пищевода с радиоактивным изотопом технеция. Задержка принятого изотопа в пищеводе более чем на 10 мин указывает на замедление эзофагеального клиренса.
Эзофагоманометрия - измерение давления в пищеводе с помощью специальных баллонных зондов - может дать ценные сведения о понижении давления в зоне НПС, нарушениях перистальтики и тонуса пищевода. Однако в клинической практике этот метод применяется редко.
Основным методом диагностики РЭ является эндоскопический. С помощью эндоскопии можно получить подтверждение наличия РЭ и оценить степень его тяжести, провести контроль заживления повреждений слизистой оболочки пищевода.
Биопсия пищевода с последующим гистологическим исследованием производится в основном для подтверждения наличия ПБ при характерной эндоскопической картине, поскольку верифицировать ПБ можно только гистологически.
Осложнения рефлюкс-эзофагита
Пептические язвы пищевода наблюдаются у 2-7% больных ГЭРБ, в 15% случа ев язвы осложняются перфорацией, чаше всего в средостение. Острые и хронические кровопотери различной степени встречаются практически у всех пациентов с пептическими язвами пищевода, причем сильные кровотечения отмечаются у половины из них.
Таблица 1.
Лосанджелесская классификация РЭ
|
Степень тяжести РЭ |
Характеристика изменений |
| Степень А | Одно или несколько повреждений слизистой оболочки пищевода длиной не более 5 мм, ограниченные одной складкой слизистой оболочки |
| Степень В | Одно или несколько повреждений слизистой оболочки пищевода длиной более 5 мм, ограниченные складками слизистой оболочки, причем повреждения не распространяются между двумя складками |
| Степень С | Одно или несколько повреждений слизистой оболочки пищевода длиной более 5 мм, ограниченные складками слизистой оболочки, причем повреждения распространяются между двумя складками, но занимают менее 75% окружности пищевода |
| Степень D | Повреждения слизистой оболочки пищевода, охватывающие 75% и более его окружности |
Таблица 2.
Классификация РЭ по Savary-Miller в модификации Carisson и соавт.
Стенозирование пищевода придает заболеванию более стойкий характер: прогрессирует дисфагия, снижается масса тела. Стриктуры пищевода встречаются примерно у 10% больных ГЭРБ. Клинические симптомы стеноза (дисфагия) появляются при сужении просвета пищевода до 2 см.
К серьезному осложнению ГЭРБ относится пищевод Баррета, при котором резко (в 30-40 раз) повышается риск возникновения рака. ПБ обнаруживается при эндоскопии у 8-20% больных ГЭРБ. Распространенность ПБ в общей популяции значительно ниже и составляет 350 на 100 тыс. населения. По данным патологоанатомической статистики, на каждый известный случай приходится 20 нераспознанных. Причиной возникновения ПБ служит рефлюкс желудочного содержимого, и поэтому ПБ рассматривается как одно из проявлений ГЭРБ.
Механизм формирования ПБ можно представить следующим образом. При РЭ вначале повреждаются поверхностные слои эпителия, затем может образоваться дефект слизистой оболочки. Повреждение стимулирует локальную выработку факторов роста, что приводит к усилению пролиферации и метаплазии эпителия.
Клинически ПБ проявляется общими симптомами РЭ и его осложнениями. При эндоскопическом исследовании ПБ следует заподозрить в случае, когда ярко-красный метаплазированный эпителий в виде пальцевидных выпячиваний поднимается выше Z-линии (анатомический переход пищевода в кардию), вытесняя плоскоклеточный эпителий бледно-розового цвета, характерный для пищевода. Иногда в метаплазированной слизистой оболочке могут сохраняться множественные вкрапления плоскоклеточного эпителия - это так называемый «островковый тип» метаплазии. Слизистая оболочка вышележащих отделов может быть не изменена либо могут отмечаться явления эзофагита различной степени тяжести.
Рис. 1
Диагностика атипично протекающей ГЭРБ с легочными проявлениями
Эндоскопически выделяют два вида ПБ:
- короткий сегмент ПБ - распространенность метаплазии менее 3 см;
- длинный сегмент ПБ - распространенность метаплазии более 3 см.
При гистологическом исследовании ПБ на месте многослойного плоского эпителия находят элементы трех видов желез: одни сходны с фундальными, другие с кардиальными и третьи - с кишечными. Именно с кишечным эпителием в ПБ связывают высокий риск злокачественной трансформации. В настоящее время почти все исследователи считают, что о ПБ можно говорить только при наличии кишечного эпителия, маркером которого служат бокаловидные клетки (специализированный тип кишечного эпителия).
Оценка степени дисплазии метаплазированного эпителия при ПБ и ее дифференцирование со злокачественной трансформацией являются трудными задачами. Окончательное суждение о малигнизации в диагностически сложных случаях можно сделать при обнаружении мутации в туморсупрессивном гене р53.
Внепищеводные проявления ГЭРБ
Можно выделить следующие синдромы внепищеводных проявлений ГЭРБ.
1. Орофарингеальная симптоматика включает воспаление носоглотки и подъязычной миндалины, развитие эрозий эмали зубов, кариеса, периодонтита, фарингит, ощущение кома в горле.
2. Отоларингологическая симптоматика проявляется ларингитом, язвами, гранулемами и полипами голосовых складок, средним отитом, оталгиями и ринитом.
3. Бронхолегочная симптоматика характеризуется хроническим рецидивирующим бронхитом, развитием бронхоэкта-зов, аспирационной пневмонии, абсцессов легкого, пароксизмальным ночным апноэ и приступами пароксизмального кашля, а также бронхиальной астмой.
4. Боли в грудной клетке, связанные с заболеваниями сердца, проявляются рефлекторной стенокардией при рефлюксе содержимого желудка в пищевод.
5. Боли в грудной клетке, не связанные с заболеваниями сердца (non-cardiac chest pain), - частое осложнение ГЭРБ, требующее адекватной терапии на основе проведения тщательного дифференциального диагноза с кардиальной болью.
Установление связи бронхолегочных заболеваний с ГЭРБ имеет большую клиническую ценность, поскольку позволяет по-новому подойти к их лечению.
На рисунке 1 представлен алгоритм диагностики атипично протекающей ГЭРБ с легочными проявлениями, предложенный Американской ассоциацией гастроэнтерологов. Его основой является пробное лечение ИПП, и если при этом удается достигнуть положительного эффекта, то связь хронического респираторного заболевания с ГЭРБ считается доказанной. Дальнейшее лечение должно быть направлено на предупреждение заброса желудочного содержимого в пищевод и дальнейшего попадания рефлюксата в бронхолегочную систему.
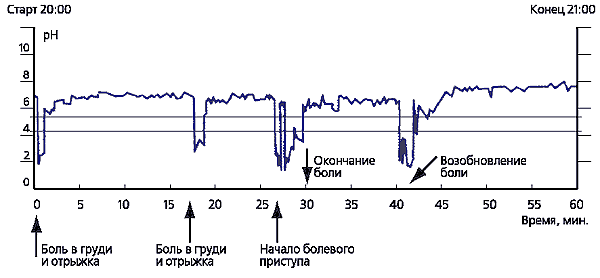
Большие трудности могут возникнуть при дифференциальной диагностике загрудинных болей, связанных с заболеваниями сердца (стенокардия, кардиалгия) и другими заболеваниями, вызывающими загрудинные боли. Алгоритм дифференциальной диагностики представлен на рисунке 2. Помощь в распознавании загрудинных болей, связанных с ГЭРБ, может оказать суточное мониторирование рН пищевода (рис. 3).
Лечение
Цель лечения ГЭРБ - устранение жалоб, улучшение качества жизни, борьба с рефлюксом, лечение эзофагита, предотвращение или устранение осложнений. Лечение ГЭРБ чаще консервативное, чем хирургическое.
Консервативное лечение включает:
- рекомендации по соблюдению определенного образа жизни и диеты;
- медикаментозную терапию: антациды, антисекреторные препараты (блокаторы Н 2 -рецепторов и ингибиторы протонной помпы), прокинетики.
Разработаны следующие основные правила, которые постоянно должен соблюдать больной независимо от степени выраженности РЭ:
- после приема пищи избегать наклонов вперед и не ложиться;
- спать с приподнятым головным концом кровати;
- не носить тесную одежду и тугие пояса, корсеты, бандажи, приводящие к повышению внутрибрюшного давления;
- избегать обильных приемов пищи; не есть на ночь; ограничить потребление продуктов, вызывающих снижение давления НПС и обладающих раздражающим действием (жиры, алкоголь, кофе, шоколад, цитрусовые);
- отказаться от курения;
- снизить массу тела при ожирении;
- избегать приема лекарств, вызывающих рефлюкс (антихолинергические, спазмолитические, седативные препараты, транквилизаторы, ингибиторы кальциевых каналов, р-адреноблока-торы, теофиллин, простагландины, нитраты).
Антациды.
Цель антацидной терапии состоит в снижении кислотно-протеолитической агрессии желудочного сока. Повышая внутрижелудочный уровень рН, эти препараты устраняют патогенное действие соляной кислоты и пепсина в отношении слизистой оболочки пищевода. Арсенал современных антацидов достиг внушительных размеров. В настоящее время они выпускаются, как правило, в виде комплексных препаратов, основу которых составляют гидроокись алюминия, гидроокись или гидрокарбонат магния, неабсорбируемые в ЖКТ. Антациды назначаются 3 раза в день через 40-60 мин после еды, когда чаще всего возникает изжога, и на ночь. Рекомендуют придерживаться следующего правила: каждый приступ боли и изжоги следует купировать, поскольку эти симптомы указывают на прогрессирующее повреждение слизистой оболочки пищевода.
Антисекреторные препараты.
Антисекреторная терапия ГЭРБ проводится с целью уменьшения повреждающего действия кислого желудочного содержимого на слизистую оболочку пищевода при гастроэзофагеальном рефлюксе. Широкое применение при РЭ нашли блокаторы Н 2 -рецепторов (ранитидин, фамотидин). При использовании этих препаратов существенно снижается агрессивность забрасываемого желудочного содержимого, что способствует купированию воспалительного и эрозивно-язвен-ного процесса в слизистой оболочке пищевода. Ранитидин назначается однократно на ночь в суточной дозе 300 мг или по 150 мг 2 раза в день; фамотидин применяется однократно в дозе 40 мг или по 20 мг 2 раза в день.
Рис. 2.
Дифференциальная диагностика загрудинных болей

Рис. 3.
Эпизоды рецидивирующих загрудинных болей коррелируют с эпизодами рефлюса с рН<4 (В. Д. Пасечников, 2000).
В последние годы появились принципиально новые антисекреторные препараты - ингибиторы Н + ,К + -АТФазы (ИПП - омепразол, ланзопразол, рабепразол, эзомепразол). Ингибируя протонный насос, они обеспечивают выраженное и продолжительное подавление кислой желудочной секреции. ИПП отличаются особой эффективностью при пептичес-ком эрозивно-язвенном эзофагите, обеспечивая после 6-8 недель лечения заживление пораженных участков в 90-96% случаев.
В нашей стране наиболее широкое применения нашел омепразол. По антисекреторному эффекту этот препарат превосходит блокаторы Нг-рецепторов. Дозировка омепразола: 20 мг 2 раза в сутки или 40 мг в вечерние часы.
В последние годы в клинической практике широкое применение находят новые ИПП - рабепразол и эзомепразол (Нексиум).
Рабепразол быстрее других ИПП конвертируется в активную (сульфаниламидную) форму. Благодаря этому, уже в первый день приема рабепразола уменьшается или полностью исчезает такое клиническое проявление ГЭРБ, как изжога.
Значительный интерес представляет новый ИПП - эзомепразол (Нексиум), являющийся продуктом особой технологии. Как известно, стереоизомеры (вещества, молекулы которых имеют одинаковую последовательность химических связей атомов, но различное расположение этих атомов относительно друг друга в пространстве) могут отличаться по биологической активности. Пары оптических изомеров, являющихся зеркальными отображениями друг друга) обозначаются как R (от лат. rectus - прямой или rota dexterior - правое колесо, по часовой стрелке) и S (sinister - левый или против часовой стрелки).
Эзомепразол (Нексиум) - это S-изомер омепразола, первый и единственный в настоящее время ИПП, представляющий собой чистый оптический изомер. Известно, что S-изомеры других ИПП превосходят по фармакокинетическим параметрам их R-изомеры и соответственно рацемические смеси, которыми являются существующие сегодня лекарственные препараты этой группы (омепразол, ланзопразол, пантопразол, рабепразол). Создать стабильный S-изомер удалось пока только для омепразола. Исследования на здоровых добровольцах показали, что эзомепразол оптически устойчив в виде любой лекарственной формы - как для перорального, так и внутривенного применения .
Клиренс эзомепразола ниже, чем у омепразола и R-изомера. Следствием этого является более высокая биодоступность эзомепразола по сравнению с омепразолом. Иными словами, большая доля каждой дозы эзомепразола остается в кровотоке после метаболизма «первого прохождения». Таким образом, повышается количество препарата, осуществляющего ингибирование протонной помпы париетальной клетки желудка.
Антисекреторный эффект эзомепразола является дозозависимым, он возрастает в течение первых дней приема [ 11 ]. Действие эзомепразола наступает через 1 час после перорального приема в дозе 20 или 40 мг. При ежедневном приеме препарата в течение 5 дней в дозе 20 мг 1 раз сутки средняя максимальная концентрация кислоты после стимуляции пентагастрином снижается на 90% (измерение проводилось через 6-7 часов после приема последней дозы препарата). У пациентов с симптоматической ГЭРБ внутрижелудочный уровень рН при суточном мониторировании после 5-дневного приема эзомепразола в дозах 20 и 40 мг оставался выше 4 в течение в среднем 13 и 17 часов соответственно. Среди пациентов, принимавших эзомепразол по 20 мг в сутки, поддержание уровня рН выше 4 в течение 8, 12 и 16 часов достигалось в 76%, 54% и 24% случаев соответственно. Для 40 мг эзомепразола это соотношение составляло 97%, 92% и 56% соответственно (р <0,0001) .
Важным компонентом, обеспечивающим высокую стабильность антисекреторного действия эзомепразола, является его исключительно предсказуемый метаболизм. Эзомепразол обеспечивает в 2 раза большую стабильность такого показателя, как индивидуальная вариабельность подавления стимулированной пентагастрином желудочной секреции, чем омепразол в эквивалентной дозе .
Эффективность эзомепразола при ГЭРБ была изучена в нескольких рандомизированных двойных слепых многоцентровых исследованиях. В двух больших исследованиях, включавших более 4000 больных ГЭРБ, неинфицированных Н. pylori, эзомепразол в суточных дозах 20 или 40 мг был достоверно более эффективным в плане заживления эрозивного эзофагита, чем омепразол в дозе 20 мг . В обоих исследованиях эзомепразол значительно превосходил омепразол как после 4, так и 8 недель лечения.
Полное купирование изжоги (отсутствие в течение 7 последовательных дней) в группе из 1960 больных ГЭРБ также достигалось при лечении эзомепразолом в дозе 40 мг/сут у большего числа пациентов, чем при терапии омепразолом, как в 1 день приема препаратов (30% против 22%, р <0,001), так и к 28 дню (74% против 67%, р <0,001) . Аналогичные результаты были получены и в другом, большем по объему (п = 2425) исследовании (р <0,005) . В обоих исследованиях было показано преимущество эзомепразола над омепразолом (в эквивалентных дозах) как по среднему числу дней до наступления полного купирования изжоги, так и по суммарному проценту дней и ночей без изжоги в течение всего периода лечения. Еще в одном исследовании, включавшем 4736 больных эрозивным эзофагитом, эзомепразол в дозе 40 мг/сут достоверно превосходил омепразол в дозе 20 мг/сут по проценту ночей без изжоги (88,1%, доверительный интервал - 87,9-89,0; против 85,1%, доверительный интервал 84,2-85,9; р <0,0001) .Таким образом, наряду с известными клиническими показателями эффективности лечения ГЭРБ, указанные дополнительные критерии позволяют заключить, что эзомепразол объективно превосходит омепразол при лечении ГЭРБ. Столь высокая клиническая эффективность эзомепразола существенно повышает и его затратную эффективность. Так, например, среднее число дней до полного купирования изжоги при использовании эзомепразола в дозе 40 мг/сут составляло 5 дней, а оме-празола в дозе 20 мг/сут - 9 дней . При этом важно отметить, что омепразол в течение многих лет являлся золотым стандартом в лечении ГЭРБ, превосходя по клиническим критериям эффективности все другие ИПП, о чем свидетельствует анализ результатов более чем 150 сравнительных исследований .
Эзомепразол изучался и в качестве препарата для поддерживающей терапии ГЭРБ. В 2 двойных слепых, плацебо-контролируемых исследованиях, включавших более 300 больных ГЭРБ с зажившим эзофагитом, оценивалась эффективность трех дозировок эзомепразола (10, 20, и 40 мг/сут), назначавшихся в течение 6 месяцев .
Во всех изученных дозах эзомепразола существенно превосходили плацебо, но наилучшей с точки зрения соотношения доза/эффективность для поддерживающей терапии оказалась дозировка 20 мг/сут. Имеются опубликованные данные об эффективности поддерживающей дозы эзомепразола 40 мг/сут, назначавшейся 808 больным ГЭРБ: ремиссия через 6 и 12 месяцев сохранялась у 93% и 89,4% больных соответственно .
Уникальные свойства эзомепразола позволили применить совершенно новый подход к длительной терапии ГЭРБ - терапию по требованию, эффективность которой была изучена в двух 6-месячных слепых, плацебо-контролируемых исследованиях, включавших соответственно 721 и 342 больных ГЭРБ. Эзомепразол использовался в дозах 40 мг и 20 мг. В случае появления симптомов заболевания больным разрешалось использовать не более одной дозы (таблетки) в день, а если симптомы не купировались, то разрешалось принимать антациды. При подведении итогов оказалось, что в среднем больные принимали Эзомепразол (вне зависимости от дозы) 1 раз в 3 дня, при этом неадекватный контроль за симптомами (изжога) отметили лишь 9% больных, получавших 40 мг эзомепразола, 5% - 20 мг и 36% - плацебо (р <0,0001). Число больных, вынужденных дополнительно принимать антациды, оказалось в группе плацебо в 2 раза большим, чем в пациентов, получавших любую из дозировок эзомепразола .
Таким образом, клинические исследования убедительно свидетельствуют, что Эзомепразол является перспективным средством терапии ГЭРБ как при наиболее тяжелых ее формах (эрозивный эзофагит), так и при неэрозивной рефлюксной болезни.
Прокинетики.
Представители этой группы лекарственных веществ обладают антирефлюксным действием, а также усиливают высвобождение ацетилхолина в желудочно-кишечном тракте, стимулируя моторику желудка, тонкой кишки и пищевода. Они повышают тонус НПС, ускоряют эвакуацию из желудка, оказывают положительное влияние на пищеводный клиренс и ослабляют гастроэзофагеальный рефлюкс.
В качестве прокинетика при РЭ обычно используется домперидон, который является антагонистом периферических дофаминовых рецепторов. Домперидон назначается по 10 мг (1 таблетка) 3 раза в день за 15-20 мин до еды.
При РЭ, обусловленном забросами в пищевод дуоденального содержимого (в первую очередь, желчных кислот), что обычно наблюдается при желчнокаменной болезни, хороший эффект достигается при приеме нетоксической урсоде-оксихолевой желчной кислоты в дозе 5 мг/кг в сутки в течение 6-8 мес.
Выбор тактики лечения.
При выборе лечения ГЭРБ в стадии эрозивно-язвен-ного РЭ следует помнить, что в этих случаях терапия является непростой задачей. Заживление дефекта слизистой оболочки в среднем происходит:
- за 3-4 недели при язве двенадцатиперстной кишки;
- за 4-6 недель при язве желудка;
- за 8-12 недель при эрозивно-язвенных поражениях пищевода.
В настоящее время разработана схема поэтапного лечения в зависимости от степени выраженности РЭ. Согласно этой схеме, уже при РЭ 0 и I степени рекомендуется начинать лечение с полной дозы ИПП, хотя допускается и применение Н 2 -блокаторов в сочетании с прокинетиками (рис. 4).
Схема лечения больных с тяжелым РЭ (II-III ст.) представлена нарисунке 5. Особенность этой схемы состоит в более продолжительных циклах лечения и назначении (при необходимости) высоких доз ИПП. При отсутствии эффекта от консервативного лечения у больных этой категории нередко приходится ставить вопрос о проведении антирефлюксного хирургического вмешательства. Целесообразность оперативного лечения должна обсуждаться и при осложнениях РЭ, не поддающихся медикаментозной терапии.
Хирургическое лечение.
Целью операций, направленных на устранение рефлюкса, является восстановление нормальной функции кардии.
Показания к оперативному лечению: 1) безуспешность консервативного лечения; 2) осложнения ГЭРБ (стриктуры, повторные кровотечения); 3) частые аспирационные пневмонии; 4) ПБ (из-за опасности малигнизации). Особенно часто показания к операции возникают при сочетании ГЭРБ с грыжей пищеводного отверстия диафрагмы.
Основным типом операции при рефлюкс-эзофагите является фундопликация по Ниссену. В настоящее время разрабатываются и внедряются методы фундопликации, проводимой через лапароскоп. Преимущества лапароскопической фундопликации состоят в существенно более низких показателях послеоперационной летальности и быстрой реабилитации больных.
В настоящее время при ПБ для воздействия на очаги неполной кишечной метаплазиии и тяжелой дисплазии эпителия используют следующие эндоскопические методики:
- лазерная деструкция, коагуляция аргоновой плазмой;
- мультиполярная электрокоагуляция;
- фотодинамическая деструкция (за 48-72 ч до процедуры вводят фото-сенсибилизирующие препараты, затем воздействуют лазером);
- эндоскопическая локальная резекция слизистой оболочки пищевода.
Все перечисленные методы воздействия на очаги метаплазии используются на фоне применения ИПП, подавляющих секрецию, и прокинетиков, уменьшающих гастроэзофагеальный рефлюкс.
Профилактика и диспансеризация
В связи с широким распространением ГЭРБ, приводящей к снижению качества жизни, и опасностью осложнений при тяжелых формах РЭ профилактика этого заболевания является весьма актуальной задачей.
Цель первичной профилактики ГЭРБ состоит в предупреждении развития заболевания. Первичная профилактика включает соблюдение следующих рекомендаций:
- соблюдение здорового образа жизни (отказ от курения и приема крепких алкогольных напитков);
- рациональное питание (избегать обильных приемов пищи, не есть на ночь, ограничить потребление очень острой и горячей пищи;
- снижение массы тела при ожирении;
- только по строгим показаниям осуществлять прием лекарств, вызывающих рефлюкс (антихолинергические, спазмолитические, седативные препараты, транквилизаторы, ингибиторы каль циевых каналов, b-адреноблокаторы, простагландины, нитраты) и повреждающих слизистую оболочку (нестероидные противовоспалительные препараты).
Рис. 4.
Выбор лечения больных с эндоскопически негативным или с легкими (0-1) степенями рефлюкс-эзофагита

Рис. 5.
Выбор лечения больных с тяжелыми (II- III) степеням рефлюкс-эзофагита

Цель вторичной профилактики ГЭРБ -снижение частоты рецидивов и предотвращение прогрессирования заболевания. Обязательным компонентом вторичной профилактики является соблюдение вышеизложенных рекомендаций по первичной профилактике. Вторичная медикаментозная профилактика во многом зависит от степени выраженности РЭ.
«Терапия по требованию» используется для профилактики обострений при отсутствии эзофагита или легком эзофагите (РЭ 0-1 степени). Каждый приступ боли и изжоги следует купировать, поскольку это сигнал патологического за-кисления пищевода, способствующего прогрессирующему повреждению его слизистой оболочки. Тяжелый эзофагит (особенно РЭ III-IV степени) требует длительной, порой постоянной поддерживающей терапии ИПП или блокаторами Н 2 -рецепторов в сочетании с прокинетиками.
Критериями успешной вторичной профилактики принято считать уменьшение числа обострений заболевания, отсутствие прогрессирования, снижение степени тяжести РЭ и предупреждение развития осложнений.
Больные ГЭРБ при наличии эндоскопических признаков РЭ нуждаются в диспансерном наблюдении с эндоскопическим контролем не реже одного раза в 2-3 года.
В особую группу следует выделять больных, у которых диагностирован ПБ. Эндоскопический контроль с проведением прицельной биопсии слизистой оболочки пищевода из зоны визуально измененного эпителия желательно проводить ежегодно (но не реже 1 раза в год), если при предыдущем исследовании отсутствовала дисплазия. При обнаружении последней эндоскопический контроль следует проводить чаще, чтобы не пропустить момента малигнизации. Наличие при ПБ дисплазии низкой степени требует эндоскопии с биопсией каждые 6 месяцев, а тяжелой дисплазии - через 3 мес. У больных с подтвержденной тяжелой дисплазией следует ставить вопрос об оперативном лечении.
ЛИТЕРАТУРА
1. Dean ВВ, CrawleyJA, SchmittCM, Wong], Of man 11. The burden of illness of gastro-oesophageal reflux disease: impact on work productivity. Aliment Pharmacol Ther2003 May 15;17:1309-17.
2. DentJ, Jones R, Kahrilas P, Talley N1. Management of gastro-oesophageal reflux disease in general practice. BMJ 2001;322:344-7.
3. GalmicheJP, LetessierE, Scarpignato C. Treatment of gastro-oesophageal reflux disease in adults. BMJ 199S;316:1720-3.
4. Kahrilas PI. Gastroesophageal reflux desease. JAMA 1996:276:933-3.
5. Salvatore S, Vandenplas Y. Gastro-oesophageal reflux disease and motility disorders. Best Pract Res Clin Gastroenterol 2003:17:163-79.
6. Stanghellini V. Management of gastroesophageal reflux disease. Drugs Today (Bare) 2003;39(suppl. A):15-20.
7. Arimori K, Yasuda K, Katsuki H, Nakano M. Pharmacokinetic differences between lansoprazole enantiomers in rats. J Pharm Pharmacol 1998:50:1241-5.
8. Tanaka M, Ohkubo T, Otani K, et al. Stereoselective pharmacokinetics of pantopra-zole, a proton pump inhibitor, in extensive and poor metabolizers of S-mephenytoin. Clin Pharmacol Ther 2001:69:108-13.
9. Abelo A, Andersson ТВ, Bredberg U, et al. Stereoselective metabolism by human liver CYP enzymes of a substituted benzimidazole. Drug Metab Dispos 2000:28:58-64.
10. Hassan-Alin M, Andersson T, Bredberg E, Rohss K. Pharmacokinetics of esomeprazole after oral
and intravenous administration of single and repeated doses to healthy subjects. Eur 1 Clin Pharmacol 2000:56:665-70.
11. Andersson T, Bredberg E, Hassan-Alin M. Pharmacokinetics and pharmacodynamics of esomeprazole, the S-isomer of omeprazole. Aliment Pharmacol Ther 2001:15:1563-9.
12. Lind T, Rydberg L, Kyleback A, et al. Esomeprazole provides improved acid control vs. omeprazole in patients with symptoms ofgastro-oesopageal reflux disease. Aliment Pharmacol Ther 2000:14:861-7.
13. Andersson T, Rohss K, Hassan-Alin M. Pharmacokinetics (PK) and dose-response relationship of esomeprazole (E). Gastroenterology 2000:118(suppl. 2):A1210.
14. Kahrilas PI, Falk GW, Johnson DA, et al. Esomeprazole improves healing and symptom resolution as compared with omeprazole in reflux oesophagitis patients: a randomized controlled trial. The Esomeprazole Study Investigators. Aliment Pharmacol Ther 2000:14:1249-58.
15. RichterJE, Kahrilas PJ, JohansonJ, et al. Efficacy and safety of esomeprazole compared with omeprazole in GERD patients with erosive esophagitis: a randomized controlled trial. Am 1 Gastroenterol 2001:96:656-65.
16. Vakil NB, Katz PO, Hwang C, et al. Nocturnal heartburn is rare in patients with erosive esophagitis treated with esomeprazole . Gastroenterology 2001:120:abstract 2250.
17. Kromer W, Horbach S, Luhmann R. Relative efficacies of gastric proton pump inhibitors: their
clinical and pharmacological basis. Pharmacology 1999: 59:57-77.
18. Johnson DA, Benjamin SB, Vakil NB, et al. Esomeprazole once daily for 6 months is effective therapy for maintaining healed erosive esophagitis and for controlling gastroesophageal reflux disease symptoms: a randomized, double-blind, placebo-controlled study of efficacy and safety. Am 1 Gastroenterol 2001:96:27-34.
19. Vakil NB, Shaker R, Johnson DA, et al. The new proton pump inhibitor esomeprazole is effective as a maintenance therapy in GERD patients with healed erosive oesophagitis: a 6-month, randomized, double-blind, placebo-controlled study of efficacy and safety. Aliment Pharmacol Ther 2001:15:927-35.
20. Ma ton P N, Vakil N B, Levine JG, et al. Sa fety fnd efficacy of long term esomeprasole therapy in patients with healed erosive oesophagitis. Drug Saf 2001:24:625-35.
21. Talley N1, Venables TL, Green JBR. Esomeprazole 40mg and 20mg is efficacious in the lomg-tenn management of patients with endoscopy-nega-tive GERD: a placebo-controlled trial of on-demand therapy for 6 months. Gastroenterology 2000:118:A658.
22. Talley N1, Lauritsen K, Tunturi-Hihnala H, et al. Esomeprazole 20 mg maintains symptom control in endoscopy-negative gastro-oesophageal reflux disease: a controlled trial of "on-demand" therapy for 6 months. Aliment Pharmacol Ther 2001:15:347-54.
Гастроэзофагеальная рефлюксная болезн ь (ГЭРБ) - развитие воспалительных изменений дистального отдела пищевода и/или характерных симптомов вследствие регулярно повторяющегося заброса в пищевод желудочного и/или дуоденального содержимого.
МКБ-10
К21.0 Гастроэзофагеальный рефлюкс с эзофагитом
К21.9 Гастроэзофагеальный рефлюкс без эзофагита.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
ЭПИДЕМИОЛОГИЯ
Истинная распространённость заболевания не известна, что связано с большой вариабельностью клинических симптомов. Симптомы ГЭРБ при тщательном опросе обнаруживают у 20–50% взрослого населения, а эндоскопические признаки - более чем у 7–10% популяции. В США изжогу - основной симптом ГЭРБ - испытывают 10–20% взрослых еженедельно. Целостной эпидемиологической картины по России нет.
Истинная распространённость ГЭРБ значительно выше статистических данных, в том числе потому, что только менее 1/3 больных ГЭРБ обращаются к врачу.
Женщины и мужчины болеют одинаково часто.
КЛАССИФИКАЦИЯ
В настоящее время выделяют две формы ГЭРБ.
■ Эндоскопически негативная рефлюксная болезнь, или неэрозивная рефлюксная болезнь, - 60–65% случаев.
■ Рефлюкс-эзофагит - 30–35% больных.
■ Осложнения ГЭРБ: пептическая стриктура, пищеводные кровотечения, пищевод Берретта, аденокарцинома пищевода.
Для рефлюкс-эзофагита рекомендуют использовать классификацию, принятую на X Всемирном съезде гастроэнтерологов (Лос-Анджелес, 1994) (табл. 4-2).
Таблица 4-2. Лос-Анджелесская классификация рефлюкс-эзофагита
ДИАГНОСТИКА
Диагноз ГЭРБ следует предполагать при наличии у пациента характерных симптомовB: изжоги, отрыжки,регургитации; в ряде случаев наблюдают внепищеводные симптомыB.
АНАМНЕЗ И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Для ГЭРБ характерно отсутствие зависимости выраженности клинических симптомов (изжоги, боли,регургитации) от тяжести изменений в слизистой оболочке пищевода. Симптомы заболевания не позволяют дифференцировать неэрозивную рефлюксную болезнь от рефлюкс-эзофагита.
Интенсивность клинических проявлений ГЭРБ зависит от концентрации хлористоводородной кислоты врефлюктате, частоты и длительности его контакта со слизистой оболочкой пищевода, гиперчувствительности пищевода.
ПИЩЕВОДНЫЕ СИМПТОМЫ ГЭРБ
■ Под изжогой понимают чувство жжения различной интенсивности, возникающее за грудиной (в нижней трети пищевода) и/или в эпигастральной области. Изжога встречается как минимум у 75% больных, возникает вследствие продолжительного контакта кислого содержимого желудка (pH менее 4) со слизистой оболочкой пищевода. Выраженность изжоги не коррелирует с тяжестью эзофагита. Характерно её усиление после еды, приёма газированных напитков, алкоголя, при физическом напряжении, наклонах и в горизонтальном положении.
■ Отрыжка кислым, как правило, усиливается после еды, приёма газированных напитков. Срыгивание пищи, наблюдаемое у некоторых больных, усиливается при физической нагрузке и положении, способствующем регургитации.
■ Дисфагию и одинофагию (боль при глотании) наблюдают реже. Появление стойкой дисфагии свидетельствует о развитии стриктуры пищевода. Быстро прогрессирующая дисфагия и потеря массы тела могут указывать на развитие аденокарциномы.
■ Боли за грудиной могут иррадиировать в межлопаточную область, шею, нижнюю челюсть, левую половину грудной клетки; нередко имитируют стенокардию. Для эзофагеальных болей характерны связь с приёмом пищи, положением тела и купирование их приёмом щелочных минеральных вод и антацидов.
ВНЕПИЩЕВОДНЫЕ СИМПТОМЫ ГЭРБ:
■ бронхолёгочные - кашель, приступы удушья;
■ отоларингологические - осиплость голоса, сухость в горле, синусит;
■ стоматологические - кариес, эрозии эмали зубов.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
ОБЯЗАТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
ОДНОКРАТНЫЕ ИССЛЕДОВАНИЯ
■ ФЭГДС: позволяет дифференцировать неэрозивную рефлюксную болезнь и рефлюкс-эзофагит, выявить наличие осложненийA.
■ Биопсия слизистой оболочки пищевода при осложнённом течении ГЭРБ: язвах, стриктурах, пищеводе БерреттаC.
■ Рентгенологическое исследование пищевода и желудка: при подозрении на грыжу пищеводного отверстия диафрагмы, стриктуру, аденокарциному пищевода.
ИССЛЕДОВАНИЯ, ПРОВОДИМЫЕ В ДИНАМИКЕ
■ ФЭГДС: повторно можно не проводить при неэрозивной рефлюксной болезни.
■ Биопсия слизистой оболочки пищевода при осложнённом течении ГЭРБ: язвах, стриктурах, пищеводе Берретта.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
ОДНОКРАТНЫЕ ИССЛЕДОВАНИЯ
■ 24-часовая внутрипищеводная pH-метрия: увеличение общего времени рефлюкса (pH менее 4,0 более чем 5% в течение суток) и длительность эпизода рефлюкса (более 5 мин). Метод позволяет оценить pH в пищеводе и желудке, эффективность ЛС; ценность метода особенно высока при наличии внепищеводных проявлений и отсутствии эффекта от терапии.
■ Внутрипищеводная манометрия: проводят с целью оценки функционирования нижнего пищеводного сфинктера, моторной функции пищевода.
■ УЗИ органов брюшной полости: при ГЭРБ без изменений, проводят для выявления сопутствующей патологии органов брюшной полости.
■ ЭКГ, велоэргометрия: используют для дифференциальной диагностики с ИБСA, при ГЭРБ не обнаруживают изменений.
■ Тест с ингибитором протонного насосаB: купирование клинической симптоматики (изжоги) на фоне приёма ингибиторов протонного насоса.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
При типичной клинической картине заболевания дифференциальная диагностика обычно не представляет трудностей. При наличии внепищеводных симптомов следует дифференцировать с ИБС, бронхолёгочнойпатологией (бронхиальной астмой и др.). Для дифференциальной диагностики ГЭРБ с эзофагитами иной этиологии проводят гистологическое исследование биоптатов.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
Пациента следует направлять на консультацию к специалистам при неопределённости диагноза, наличииатипичной или внепищеводной симптоматики или подозрении на возникновение осложнений. Может понадобиться консультация кардиолога, пульмонолога, оториноларинголога (например, кардиолог - при наличии загрудинныхболей, не купирующихся на фоне приёма ингибиторов протонного насоса).
ЛЕЧЕНИЕ
ЦЕЛИ ТЕРАПИИ
■ Купирование клинических симптомов.
■ Заживление эрозий.
■ Улучшение качества жизни.
■ Предотвращение или устранение осложнений.
■ Профилактика рецидивирования.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
■ Проведение антирефлюксного лечения при осложнённом течении заболевания, а также при неэффективности адекватной медикаментозной терапии.
■ Проведение оперативного вмешательства (фундопликацииA) при неэффективности медикаментозной терапии и эндоскопических или оперативных вмешательств при наличии осложнений эзофагита: стриктуры, пищевода Берретта, кровотечений.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
■ Рекомендации по изменению образа жизни и диеты, выполнение которых имеет ограниченный эффект в терапии ГЭРБ.
✧Избегать обильного приёма пищи.
✧Ограничить потребление продуктов, снижающих давление нижнего пищеводного сфинктера и оказывающих раздражающее действие на слизистую оболочку пищевода: продуктов, богатых жирами (цельного молока, сливок, тортов, пирожных), жирной рыбы и мяса (гуся, утки, а также свинины, баранины, жирной говядины), алкоголя, напитков, содержащих кофеин (кофе, колы, крепкого чая, шоколада), цитрусовых, томатов, лука, чеснока, жареных блюд, отказаться от газированных напитков.
✧После приёма пищи избегать наклонов вперёд и горизонтального положения; последний приём пищи - не позже чем за 3 ч до сна.
✧Спать с приподнятым головным концом кровати.
✧Исключить нагрузки, повышающие внутрибрюшное давление: не носить тесную одежду и тугие пояса, корсеты, не поднимать тяжести более 8–10 кг на обе руки, избегать физических нагрузок, связанных с перенапряжением брюшного пресса.
✧Отказаться от курения.
✧Поддерживать в норме массу тела.
■ Не принимать препаратов, способствующих возникновению рефлюксаB (седативных и транквилизаторов, ингибиторов кальциевых каналов, β-адреноблокаторов, теофиллина, простагландинов, нитратов).
ЛЕКАРСТВЕННАЯ ТЕРАПИЯ
Сроки лечения ГЭРБ: 4–6 нед при неэрозивной рефлюксной болезни и не менее 8–12 нед при рефлюкс-эзофагите с последующей поддерживающей терапией в течение 26–52 нед.
Медикаментозная терапия включает назначение прокинетиков, антацидов и антисекреторных средств.
■ Прокинетики: домперидон по 10 мг 4 раза в день.
■ Цель антисекреторной терапии ГЭРБ - уменьшить повреждающее действие кислого желудочного содержимого на слизистую оболочку пищевода при гастроэзофагеальном рефлюксе. Препараты выбора - ингибиторы протонного насосаA(омепразол, лансопразол, пантопразол, рабепразол, эзомепразол).
✧ГЭРБ с эзофагитом (8–12 нед):
–омепразол 20 мг 2 раза в сутки, или
–лансопразол 30 мг 2 раза в сутки, или
–эзомепразол 40 мг/сут, или
–рабепразол 20 мг/сут.
Критерий эффективности лечения - купирование симптомов и заживление эрозий. При неэффективности стандартной дозы ингибиторов протонного насоса следует удвоить дозу.
✧Неэрозивная рефлюксная болезнь (4–6 нед):
–омепразол 20 мг/сут, или
–лансопразол 30 мг/сут, или
–эзомепразол 20 мг/сут, или
–рабепразол 10–20 мг/сут.
Критерий эффективности лечения - стойкое устранение симптомов.
■ Приём блокаторов Н2-рецепторов гистамина в качестве антисекреторных препаратов возможенA, однако их эффект ниже, чем у ингибиторов протонного насоса.
■ Антациды можно использовать в качестве симптоматического средства для купирования нечастой изжогиB, однако и в этом случае предпочтение следует отдавать приёму ингибиторов протонного насоса «по требованию». Антациды обычно назначают 3 раза в день через 40–60 мин после еды, когда чаще всего возникают изжога и боли за грудиной, а также на ночь.
■ При рефлюкс-эзофагите, обусловленном забросом в пищевод дуоденального содержимого (в первую очередь, жёлчных кислот), что обычно наблюдают при желчнокаменной болезни, хорошего эффекта достигают приёмом урсодеоксихолевой кислоты в дозе 250–350 мг/сут. В этом случае урсодеоксихолевую кислоту целесообразно комбинировать с прокинетиками в обычной дозе.
Поддерживающую терапиюA, как правило, проводят с помощью ингибиторов протонного насоса в соответствии с одним из следующих режимов.
■ Постоянный приём ингибиторов протонного насоса в стандартной или половинной дозе (омепразол, эзомепразол - 10 или 20 мг/сут, рабепразол - 10 мг/сут).
■ Терапия «по требованию» - приём ингибиторов протонного насоса при появлении симптомов (в среднем 1 раз в 3 дня) при эндоскопически негативной рефлюксной болезни.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Цель операций, направленных на устранение рефлюкса (фундопликаций, в том числе эндоскопических), - восстановление нормальной функции кардии.
Показания к оперативному лечению:
■ неэффективность адекватной лекарственной терапии;
■ осложнения ГЭРБ (стриктуры пищевода, повторные кровотечения);
■ пищевод Берретта с дисплазией эпителия высокой степени из-за опасности малигнизации.
ПРИМЕРНЫЕ СРОКИ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ
Определяются купированием клинической симптоматики и заживлением эрозий при проведении контрольной ФЭГДС.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ БОЛЬНОГО
В случае неэрозивной рефлюксной болезни при полном купировании клинической симптоматики проведение контрольной ФЭГДС необязательно. Ремиссию рефлюкс-эзофагита следует подтвердить эндоскопически. При изменении клинической картины в ряде случаев проводят ФЭГДС.
Проведение поддерживающей терапии обязательно, поскольку без неё заболевание рецидивирует у 90% больных в течение 6 мес (см. раздел «Лекарственная терапия»).
Динамическое наблюдение за больным проводят для мониторинга осложнений, выявления пищевода Берретта и медикаментозного контроля симптомов заболевания.
Следует проводить мониторинг симптомов, предполагающих развитие осложнений:
■ дисфагии и одинофагии;
■ кровотечений;
■ потери массы тела;
■ раннего чувства насыщения;
■ боли в грудной клетке;
■ частой рвоты.
При наличии всех этих признаков показаны консультации специалистов и дальнейшее диагностическое обследование.
Кишечная метаплазия эпителия служит морфологическим субстратом бессимптомного пищевода Берретта. Факторы риска пищевода Берретта:
■ изжога чаще 2 раз в неделю;
■ мужской пол;
■ длительность симптомов более 5 лет.
При установленном диагнозе пищевода Берретта следует ежегодно проводить эндоскопические исследования с биопсией на фоне постоянной поддерживающей терапии полной дозой ингибиторов протонного насоса. При выявлении дисплазии низкой степени повторную ФЭГДС с биопсией и гистологическим исследованием биоптата проводят через 6 мес. При сохранении дисплазии низкой степени рекомендуют через 6 мес выполнить повторное гистологическое исследование. При сохранении дисплазии низкой степени повторные гистологические исследования проводят ежегодно. В случае выявления дисплазии высокой степени результат гистологического исследования оценивают независимо два морфолога. При подтверждении диагноза решают вопрос об эндоскопическом или хирургическом лечении пищевода Берретта.
ОБУЧЕНИЕ БОЛЬНОГО
Больному следует объяснить, что ГЭРБ - хроническое состояние, обычно требующее длительной поддерживающей терапии ингибиторами протонного насоса для профилактики осложнений.
Больному необходимо соблюдать рекомендации по изменению образа жизни (см. раздел «Немедикаментозное лечение»).
Больного следует проинформировать о возможных осложнениях ГЭРБ и рекомендовать ему обратиться к врачу при возникновении симптомов осложнений (см. раздел «Дальнейшее ведение больного»).
Пациентам с длительными неконтролируемыми симптомами рефлюкса следует объяснить необходимость эндоскопического исследования для выявления осложнений (таких, как пищевод Берретта), а при наличии осложнений - необходимость периодического проведения ФЭГДС со взятием биоптата.
ПРОГНОЗ
При неэрозивной рефлюксной болезни и лёгкой степени рефлюкс-эзофагита прогноз в основном благоприятный. Больные длительно сохраняют трудоспособность. Заболевание не влияет на продолжительность жизни, однако значительно снижает её качество в период обострения. Ранняя диагностика и своевременное лечение предупреждают развитие осложнений и сохраняют трудоспособность. Прогноз ухудшается при большой давности заболевания в сочетании с частыми длительными рецидивами, при осложнённых формах ГЭРБ, особенно при развитии пищеводаБерретта, из-за повышенного риска развития аденокарциномы пищевода.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2017
Гастроэзофагеальный рефлюкс (K21), Гастроэзофагеальный рефлюкс без эзофагита (K21.9), Гастроэзофагеальный рефлюкс с эзофагитом (K21.0)
Гастроэнтерология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» июня 2017 года
Протокол № 24
Гастроэзофагеальная рефлюксная болезнь
- это хроническое рецидивирующее заболевание, обусловленное нарушением моторно-эвакуаторной функции органов гастроэзофагеальной зоны и характеризующееся спонтанным или регулярно повторяющимся забрасыванием в пищевод желудочного или дуоденального содержимого, приводящего к развитию воспалительных изменений дистального отдела пищевода и/или характерных клинических симптомов.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
Дата разработки/пересмотра протокола:
2013/
пересмотр2017год.
Сокращения, используемые в протоколе:
| АлАТ | аланинаминотрансфераза |
| АсАТ | аспартатаминотрансфераз |
| ВЭМ | велоэргометрия |
| ГЭР | гастроэзофагеальный рефлюкс |
| ГЭРБ | гастроэзофагеальнаярефлюксная болезнь |
| ГПОД | грыжа пищеводного отверстия диафрагмы |
| ЖКТ | желудочно-кишечный тракт |
| ИПП | ингибиторы протонной помпы |
| НЭРБ | эндоскопически негативная рефлюксная болезнь |
| НПС | нижний пищеводный сфинктер |
| ОБП | органы брюшной полости |
| РКИ | рандомизированные контролируемые исследования |
| СО | слизистая оболочка |
| ХС | холестерол |
| ЭГДС | эзофагогастродуоденоскопия |
| ЭКГ | электрокардиография |
Пользователи протокола: врачи общей практики, терапевты, гастроэнтерологи.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных исследований или исследований случай-контроль или высококачественное (++) когортное исследование или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное исследование или исследований случай-контроль, или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующие популяции или РКИ с очень низким или невысоким систематической систематической ошибки (++ или +), результаты которых могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация ГЭРБ:
по клиническим формам:
· неэрозивная рефлюксная болезнь (НЭРБ) (60-65% случаев);
· эрозивная (рефлюкс-эзофагит) (30-35% случаев);
· пищевод Баррета (5%).
для оценки степени тяжести:
клинические критерии
:
· легкая - изжога менее 2 раз в неделю;
· средняя - изжога 2 раз в неделю и более, но не ежедневно;
· тяжелая - изжога ежедневно.
эндоскопические критерии:
В настоящее время используется модифицированная классификация Savary-Millera или Лос-Анжелесская классификация эзофагита, 1994г. (Таблица 1).
Таблица 1
. Модифицированная классификация эзофагитов по Savary-Miller
| Степени тяжести | Эндоскопическая картина |
| I | Одна или несколько изолированных овальных или линейных эрозий расположены только на одной продольной складке слизистой оболочки пищевода. |
| II | Множественные эрозии, которые могут сливаться и располагаться более, чем на одной продольной складке, но не циркулярно. |
| III | Эрозии расположены циркулярно (на воспаленной слизистой). |
| IV | Хронические повреждения слизистой оболочки: одна или несколько язв, одна или несколько стриктур и/или короткий пищевод. Дополнительно могут быть или отсутствуют изменения, характерные для I-III степени тяжести эзофагита. |
| V | Характеризуется наличием специализированного цилиндрического эпителия (пищевод Barrett), продолжающегося от Z-линии, различной формы и протяженности. Возможно сочетание с любыми изменениями слизистой оболочки пищевода, характерными для I-IV степени тяжести эзофагита. |
Таблица 2. Классификация рефлюкс - эзофагита (Лос-Анджелес, 1994)
|
Степень
эзофагита |
Эндоскопическая картина |
| А | Одно (или более) поражение слизистой оболочки (эрозия или изъязвление) длиной менее 5 мм, ограниченное пределами складки слизистой оболочки |
| В | Одно (или более) поражение слизистой оболочки (эрозия или изъязвление) длиной более 5 мм, ограниченное пределами складки слизистой оболочки |
| С | Поражение слизистой оболочки распространяется на 2 и более складки слизистой оболочки, но занимает менее 75% окружности пищевода |
| D | Поражение слизистой оболочки распространяется на 75% и более окружности пищевода |
по фазам заболевания:
· обострение;
· ремиссия.
осложнения ГЭРБ:
· пептический эрозивно-язвенный эзофагит;
· пептическая язва пищевода;
· пептическая стриктура пищевода;
· пищеводное кровотечение;
· постгеморрагическая анемия;
· пищевод Баррета;
· аденокарцинома пищевода.
Классификация пищевода Баррета:
по типу метаплазии:
· пищевод Баррета с желудочной метаплазией;
· пищевод Баррета с кишечной метаплазией;
по протяженности:
· короткий сегмент (длина участка метаплазии менее 3 см);
· длинный сегмент (длина участка метаплазии 3 см и более).
Формулировка диагноза ГЭРБ включает:
· клиническую форму заболевания;
· степень тяжести (в случае эзофагита - указание его степени и даты последнего эндоскопического обнаружения эрозивно-язвенного поражения);
· клиническую фазу заболевания (обострение, ремиссия);
· осложнения (при пищеводе Баррета - вид метаплазии, степень дисплазии).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические критерии: сбор жалоб согласно Таблицы 3.
Таблица 3.
Клинические проявления ГЭРБ
| Эзофагеальные симптомы |
Экстраэзофагеальные симптомы
|
|
. изжога - чувство жжения различной интенсивности за грудиной в нижней трети пищевода и/или в эпигастральной области; . отрыжка кислым после еды; . срыгивание пищи (регургитация); . дисфагия и одинофагия(боль при глотании) нестойкая (при отеке слизистой нижней трети пищевода) или стойкая (при развитии стриктуры); . боли за грудиной (характерны связь с приемом пищи, положением тела и купированием их приемом антацидов). |
· бронхолегочные - приступы кашля и/или удушья преимущественно в ночное время, после обильной еды; · отоларингологические: постоянное покашливание, «застревание» пищи в глотке или чувство «комка» в горле, першение и осиплость голоса, боли в ухе; · стоматологические: эрозии эмали зубов, развитие кариеса; · кардиоваскулярные: аритмии. |
Таблица 4. Основные лабораторные и инструментальные исследования
| Инструментальные исследования | |
| эзофагогастродуоденоскопия | Уменьшение расстояния от передних резцов до кардии, зияние или неполное смыкание кардии, транскардиальная миграция слизистой оболочки, гастроэзофагеальный рефлюкс, рефлюкс- эзофагит, наличие контрактильного кольца, наличие очагов эктопии эпителия - пищевод Баррета |
| эзофагогастродуоденоскопияс биопсией слизистой оболочки пищевода при подозрении на пищевод Барретта с биопсией слизистой оболочки дистального отдела пищевода | В гистологическом препарате - признаки метаплазии эпителия по желудочному типу |
| рентгенологический метод обследования с использованием бария | Отек кардии и свода желудка, повышенная подвижность абдоминального отдела пищевода, сглаженность или отсутствие угла Гиса, антиперистальтические движения пищевода (танец глотки), выпадение слизистой пищевода в желудок, наличие в области пищеводного отверстия и над диафрагмой складок слизистой оболочки, характерной для слизистой желудка, которые непосредственно переходят в складки поддиафрагмальной части желудка, грыжевая часть желудка образует округлое или неправильной формы выпячивание, с ровными или зазубренными контурами, широко сообщающееся с желудком. |
| рН - метрия пищевода | Изменение внутрипищеводного рН от нейтрального к кислому, по изменениям рН разных частей пищевода можно установить до какого уровня поднимается содержимое желудка в вертикальном и горизонтальном положении больного, следовательно, по степени изменения рН в кислую сторону в брюшной, ретроперикардиальной и аортальной части пищевода определяют размеры желудочно- пищеводного рефлюкса |
Дополнительные диагностические исследования:
· рентгенография пищевода и желудка с контрастированием- при дисфагии, подозрении на грыжу пищеводного отверстия диафрагмы(ГПОД);
· анализ крови на онкомаркеры - при подозрении на онкологический процесс;
· суточная рН-метрия при эндоскопически негативном эзофагите (УДА) -по показаниям;
· электрокардиограмма- для исключения инфаркта миокарда.
Показания для консультации специалистов:
· консультация онколога - при выявлении пищевода Баррета или опухоли, стриктуры пищевода;
· консультация других узких специалистов - по показаниям.
Диагностический алгоритм при ГЭРБ

Дифференциальный диагноз
| Дифференциальная диагностика ГЭРБ | ||||
| Признаки | ГЭРБ | ИБС |
Бронхиальная
астма |
Релаксация диафрагмы (болезнь Пти) |
| Анамнез |
Длительное диспансерн. наблюдение по поводу ГЭРБ; постоянный прием анти- секреторн. препаратов |
Загрудинные боли без связи с приемом пищи, изменением положения тела; диспансерный учет у кардиолога, боли купируются приемом нитроглицерина. | Длительное диспансерное наблюдение по поводу бронхиальной астмы; приступы удушья; постоянный прием бронхолитической терапии | Врожденная патология мышечных элементов; различные травмы диафрагмы, которые сопровождаются нарушением нервной иннервации диафрагмы. |
|
Лабора-
торные данные |
Могут быть повышенными показатели липидного обмена (ХС, ЛПНП). | В ОАК может отмечаться незначительнаяэозинофилия, увеличение количества нейтрофилов и сдвиг лейкоцитарной формулы влево. | Как правило, без особых изменений | |
| ЭКГ |
Без особых изменений |
При инфаркте миокарда изменение сегмента ST. При нижней локализации следует фиксировать ЭКГ на правой половине грудной клетки в отведениях V3R или V4R. |
Без особых изменений |
Без особых Изменений |
| ЭГДС |
Уменьшение расстояния от передних резцов до кардии, наличие грыжевой полости, наличие «второго входа» в желудок, зияние или неполное смыкание кардии, ГЭР, рефлюкс-эзофагит, контрактил. кольцо, очаги эктопии эпителияпищеводБаррета. |
Без особенностей | Без особенностей | Без особенностей |
|
Рентген.исследо-
вание |
Отек кардии и свода желудка, повышеннаяподвижность абдоминального отдела пищевода, сглаженность или отсутствие угла Гисса, антиперистальтические движения пищевода, выпадение пищеводаСО в желудок. | Без особенностей | В межприступный период в начале заболевания рентген признаки отсутствуют. В 1 и 2 стадии при тяжелом течении выявляются эмфизема легких, легочное сердце. |
Уменьшение резистентности грудобрюшной преграды, в результате чего ОБП перемещаются в грудную полость. Симптом Альшевского-Винбека, симптом Вельмана. Нижнее легочное поле затемнено. Может быть смещено тень сердца вправо. |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ:
Тактика лечения предусматривает немедикаментозные методы и фармакотерапию.
Немедикаментозное лечение:
Немедикаментозное лечение заключается в выполнении рекомендации по изменению образа жизни и диеты (антирефлюксные мероприятия), выполнению которых следует придавать особое значение в терапии ГЭРБ (Таблица 5).
| Рекомендации | Комментарии |
|
1.Спать с приподнятым головным концом кровати не менее чем на 15 см. . |
Уменьшает продолжительность закисления пищевода. |
|
2. Диетические ограничения: - снизить содержание жира (сливки, сливочное масло, жирная рыба, свинина, гусь, утка, баранина, торты); - повысить содержание белка: - уменьшить объем пищи; - не употреблять раздражающие продукты (алкоголь, соки цитрусовых, томаты, кофе, шоколад, крепкий чай, лук, чеснок и др.) . |
. жиры снижают давление НПС; . белки повышают давление НПС; . уменьшается объем желудочного содержимого и рефлюксы; . прямой повреждаюший эффект. . кофе, шоколад, алкоголь, томаты также снижают давление НПС. |
|
3. Снизить вес при ожирении . |
Избыточный вес способствует усилению рефлюксу. |
| 4. Не есть перед сном, не ложится сразу после еды . | Уменьшает объем желудочного содержимого в горизонтальном положении |
| 5. Не носить тесную одежду и тугие пояса . | |
| 6. Избегать глубоких наклонов, длительного пребывания в согнутом положении (поза «огородника»), поднятия тяжестей более 5-10 кг., физических упражнений с перенапряжением мышц брюшного пресса . | Повышают внутрибрюшное давление, усиливают рефлюкс |
| 7. Избегать прием лекарственных препаратов: седативных, снотворных, транквилизаторов, антагонистов кальция, холинолитиков . | Снижают давление НПС и/или замедляют перистальтику. |
| 8. Прекратить курение . | Курение значительно уменьшает давление НПС и снижает клиренс пищевода. |
Медикаментозное лечение проводится в зависимости от степени тяжести ГЭРБ и включает применение антисекреторных, прокинетическихи антацидных лекарственных средств. Основными патогенетическими лекарственными средствами являются антисекреторные препараты (блокаторы Н2гистаминовых рецепторов и ингибиторы протонной помпы). Имеются данные об эффективностипрокинетиков в лечении легкой и средней тяжести ГЭРБ. Антацидные препараты могут применяться в качестве симптоматических лекарственных средств, применяемых «по требованию».
Цели лечения:
· купирование клинических симптомов
· заживление эрозий
· предотвращение или устранение осложнений
· повышение качества жизни
· профилактика рецидивирования.
Целью антисекреторной терапии является уменьшение агрессии кислого желудочного содержимого на слизистую оболочку пищевода при ГЭРБ. Выбор и режимы дозирования антисекреторных препаратов зависят от особенностей течения и степени тяжести ГЭРБ.
Неэрозивная форма ГЭРБ и эзофагиты I-II классов:
Препараты1-й линии:
· блокаторы Н2гистаминовых рецепторов (фамотидин, ранитидин)
Препараты 2-й линии:
При неэффективности / непереносимости терапии применяются ингибиторы протонной помпы (ИПП)
Эрозивные формы ГЭРБ:
Препараты 1-й линии:
· ИПП (омепразол, пантопразол, эзомепразол, рабепразол, лансопразол)
Препараты 2-й линии:
· блокаторы Н2гистаминовых рецепторов (фамотидин, ранитидин) при необходимости применения с препаратами, влияющими на систему цитохрома Р450 (смотретьТаблице 5).
ИПП являются мощными антисекреторными препаратами и их следует использовать только в случаях, когда диагноз ГЭРБ объективно задокументирован . Сообщалось, что дополнительная терапия блокаторами Н2, наряду с применением ИПП полезна для пациентов с тяжелой степенью ГЭРБ (особенно у пациентов с пищеводом Барретта) у которых выявлен ночной кислотный прорыв. Формы и выпуска, средние дозы и режимы дозирования антисекреторных препаратов представлены в Таблице 6.
Длительность применения антисекреторных препаратов при ГЭРБ зависит от стадии заболевания:
Неэрозивные формы ГЭРБ - продолжительность 3-4 недели
Эрозивные формы ГЭРБ:
1 стадия - единичные эрозии продолжительность 4 недели
2-3 стадии - множественные эрозии продолжительность 8 недель.
Между тем, в ряде случаев требуется более длительное применение, в т.ч. поддерживающая терапия. С учетом достаточно длительного применения указанных групп препаратов необходима оценка риска / пользы и постоянная переоценка их назначения, включая дозовые режимы применения.
При использовании антисекреторных препаратов необходимо учитывать, что при применении блокаторов Н2гистаминовых рецепторов
возможно развитие:
- фармакологической толерантности
- требуется осторожность при занятии потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций, т.к. возможно головокружение, особенно после приема начальной дозы.
При общем хорошем профиле безопасности ИПП
могут:
- нарушать гомеостаз кальция
- усугублять нарушения сердечного ритма
- вызывать гипомагниемию.
Имеется связь между переломами бедра у женщин в постменопаузе и длительным применением ИПП . В связи с чем, данные группы препаратов не рекомендованы к применению у пожилых пациентов более 8-ми недел ь. В результате исследования, проведенного Агентством по исследованию и качеству здравоохранения (AHRQ), на основании доказательств класса А эффективность ИПП была выше, чем блокаторовН2 гистаминовых рецепторов для разрешения симптомов ГЭРБ через 4 недели и заживления эзофагита через 8 недель. Кроме того, AHRQ не обнаружил разницы между отдельными ИПП для облегчения симптомов через 8 недель .
Базовым ИПП является омепразол, ввиду его хорошей изученности и низкой стоимости. Имеются данные о более быстром наступлении эффекта при применении эзомепразола, пантопразол в соответствии с официальной инструкцией к применению в меньшей степени влияет на систему цитохрома Р450, поэтому является более безопасным в комбинированном применении с препаратами,метаболизирующимися данной системой .
При оценке взаимодействия антисекреторных препаратов с другими лекарственными средствами необходимо учитывать, что все ИПП метаболизируется системой цитохрома Р450 (CYP) и имеется риск метаболического взаимодействия между ИПП и другими веществами, метаболизм которых связан с данной системой (см. табл.6). Более подробная информация представлена в инструкциях к применению и международных базах данных лекарственных средств .
Таблица 6. Угрожающие взаимодействия антисекреторных препаратов
| № | Лекарственное средство | Вид взаимодействия | Изменение уровня ЛС в крови | Тактика |
| 1 |
Нелфинавир Атазанавир Рилпивирин Дазатиниб Эрлотиниб Пазопаниб КетоконазолИтраконазол |
Повышение рН желудочного сока снижает всасывание в ЖКТ | Снижение уровня в крови и уменьшение фармакологической эффективности | Не рекомендуется совместное применение с антисекреторными препаратами. Возможно эпизодическое применение антацидов. |
| 2 | Клопидогрел | тормозящее действие ИППна CYP2C19 и биоактивациюКлопидогрела | Снижение уровня Клопидогрела в крови и уменьшение фармакологической активности |
Следует избегать эмпирического применения ИПП у пациентов, получающих клопидогрел. ИПП следует рассматривать только у пациентов с высоким риском (двойная антитромбоцитарная терапия, сопутствующая антикоагулянтная терапия, риск кровотечения) после тщательной оценки рисков и преимуществ. Если требуется применение ИПП, то пантопразол может быть более безопасной альтернативой. В противном случае, по возможности, следует предписывать антагонисты Н2-рецепторов или антациды. |
| 3 | Метотрексат | Ингибирование ИПП активной трубчатой секреции MTX и 7-гидроксиметотрексата с помощью почечных насосов H + / K + AТФазы. | Повышение уровня Метотрексата в крови и усиление его токсического действия | Терапию ИПП предпочтительно следует прекратить за несколько дней до введения метотрексата. Кроме того, обычно не рекомендуется использовать ИПП с высокой дозой метотрексата, особенно при наличии почечной недостаточности. Если необходимо использовать сопутствующее применение ИПП, клиницисты должны рассмотреть возможность взаимодействия и внимательно следить за уровнем и токсичностью метотрексата. Использование блокаторов Н2 рецепторов также может быть подходящей альтернативой. |
| 4 | Циталопрам | Взаимодействие с системой CYP450 2C19 | Увеличивается концентрация Циталопрама в крови и повышается риск удлинения интервала QT | Учитывая риск дозозависимого удлинения QT, доза циталопрама не должна превышать 20 мг / день при назначении в комбинации с ИПП. При необходимости следует назначать альтернативные препараты. Гипокалиемию или гипомагниемию следует исправить до начала лечения циталопрамом и периодически контролировать. Пациентам следует посоветовать обратиться за медицинской помощью, если они испытывают головокружение, сердцебиение, нерегулярное сердцебиение, одышка или обморок. |
| 5 |
Такролимус |
Взаимодействие на уровне CYP3A и субстрата P-gp). | Повышение концентрации в крови Такролимуса | Рекомендуется контролировать концентрациютакролимуса в плазме крови в случае начала или окончания комбинированного лечения с ИПП. |
| 6 |
Флувоксамин другие ингибиторы CYP2C19 |
Ингибируют изофермент CYP2C19 | Повышение концентрации ИПП в крови | Необходимо рассматривать снижение дозы ИПП |
| 7 |
Рифампицин препараты зверобоя продырявленного (Hypericumperforatum) Другие индукторы CYP2C19 и CYP3A4 |
Индуцируют изоферменты CYP2C19 и CYP3A4 | Снижение концентрации ИПП в крови | Необходима регулярная оценка антисекреторной эффективности и возможно повышение дозы ИПП |
Блокаторы Н2гистаминовых рецепторов не влияют на систему цитохрома Р450 и могут безопасно применяться в комбинированной терапии с препаратами, метаболизм которых связан с данной системой. Кроме того, все антисекреторные препараты, вызывая повышение рН желудка могут снижать всасывание витамина В12.
Продолжительность применения антисекреторных препаратов составляет от 4-х до 8-ми недель, но в ряде случаев необходимо более длительное применение. В связи с чем, необходимо наблюдение за пациентами и переоценка эффективности и безопасности лечения. Поддерживающая терапия проводится в стандартной или половинной дозе в режиме по «требованию» при появлении изжоги (в среднем 1 раз в 3 дня).
Цель терапии прокинетиками - повышение тонуса нижнего пищеводного сфинктера, стимуляция опорожнения желудка. Прокинетики могут применяться симптоматически у пациентов с выраженной тошнотой и рвотой. Ввиду выраженных побочных действий и многочисленных лекарственных взаимодействий рекомендуется проведение оценки риска / пользы при применении прокинетиков, особенно в комбинированной терапии и не рекомендуется их длительное применение, особенно у пожилых пациентов (высокий риск экстрапирамидных нарушений,удлинение интервала QT, геникомастия и др.).
Антациды и алгинаты можно использовать в качестве средства для купирования нечастой изжоги (назначать через 40-60 мин. после еды, когда чаще всего возникает изжога и боль за грудиной, а так же на ночь), однако предпочтение надо отдавать приему ИПП по требованию.
Критерий эффективности лечения - стойкое устранение симптомов. При отсутствии эффекта от проводимой терапии, а также при 4-5 стадии ГЭРБ (выявлении пищевода Барретта с дисплазией эпителия) больные должны направляться в учреждения, где оказывается высокоспециализированная помощь гастроэнтерологическим больным.
Если пациент ответил на терапию, рекомендуется придерживаться стратегии stepdown&stop: уменьшить дозу ИПП наполовину и постепенно продолжать уменьшать дозу вплоть до прекращения медикаментозной терапии (длительность курса строго не фиксируется).Если после отмены медикаментозного лечения рецидивируют клинические проявления рефлюкса, врач может рекомендовать пациенту продолжить прием препаратов в наименьшей эффективной дозе (продолжительность поддерживающей терапии также не регламентируется).
Таблица 7. Перечень основных медикаментов, применяемых при ГЭРБ
| № | МНН | Форма выпуска | Режим дозирования | УД |
| Блокаторы Н2гистаминовых рецепторов | ||||
| 1 | Фамотидин | Таблетки, покрытые оболочкой (в т.ч. пленочной) 20 мг и 40 мг | Перорально 20 мг 2 раза в сутки | |
| 2 | Ранитидин | Таблетки, покрытые оболочкой (в т.ч. пленочной) 150мг и 300мг | Перорально150 мг 2 раза в сутки | |
| Ингибиторы протонной помпы | ||||
| 3 | Омепрозол | Капсулы (в т.ч. кишечнорастворимые, с пролонгированным высвобождением, гастрокапсулы) 10 мг, 20 мг и 40 мг | А | |
| 4 | Лансопразол |
Капсулы (в т.ч. с модифицированным высвобождением) 15 мг и 30 мг |
Перорально15 мг 1 раз в сутки утром натощак. | А |
| 5 | Пантопразол | Таблетки, покрытые оболочкой (в т.ч. кишечнорастворимой); с отложенным высвобождением 20мг и 40 мг | Перорально20 мг 1 раз в сутки утром натощак. | А |
| 6 | Рабепразол | Таблетки/капсулы, покрытые кишечнорастворимой оболочкой 10 мг и 20 мг | Перорально10 мг 1 раз в сутки утром натощак. | А |
| 7 | Эзомепразол |
Таблетки/Капсулы (в т.ч. кишечнорастворимые, твердые и пр.) 20 мг и 40 мг |
Перорально20 мг 1 раз в сутки утром натощак. | А |
Таблица 8. Перечень дополнительных медикаментов, применяемых при ГЭРБ
| № | МНН | Форма выпуска | Режим дозирования | УД |
| Прокинетики | ||||
| 1 | Метоклопрамид |
Таблетки 10 мг Раствор для инъекций 0,5% 2 мл Раствор для инъекций 10 мг/2 мл |
В | |
| 2 | Домперидон |
Таблетки (в т.ч. диспергируемые, покрытые оболочкой / пленочной оболочкой) 10 мг Капли, сироп, суспензия для приема внутрь |
При выраженной тошноте и рвоте. Назначать разовую дозу через 40-60 мин. После еды, на ночь |
В |
| Итоприд | Таблетки, покрытые оболочкой 50 мг | Доза для взрослых — по 50 мг (1 таблетка) 3 раза/сут до еды. | С | |
| Антациды | ||||
| 4 | Магния гидроксид и алюминия гидроксид |
Таблетки жевательные Суспензия для приема внутрь 15 мл |
Разовая доза по требованию | А |
| 5 | Кальция карбонат + натрия гидрокарбонат + натрия альгинат |
Таблетки жевательные Суспензия для приема внутрь |
Разовая доза по требованию | А |
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Немедикаментозное лечение: смотреть Таблицу 5 амбулаторный уровень.
Цели, тактика лечения, другие методы лечения, критерии эффективности лечения: смотреть амбулаторный уровень.
Хирургическое вмешательство:
Хирургическое лечение ГЭРБ это равноценная эффективная альтернатива медикаментозному лечению и должна предлагаться пациентам, имеющим показания (Степень А).
Показания
:
При уточнённом диагнозе ГЭРБ показаниями кхирургическому(оперативному) лечению являются:
· неэффективное медикаментозное лечение (неадекватный контроль симптомов, тяжелаярегургитация, неконтролируемое подавление кислоты и побочные эффекты от приема медикаментов);
· выбор пациентов, несмотря на успешное медикаментозное лечение (из соображений качества жизни, на которое влияет необходимость принимать медикаменты на протяжении всей жизни, дороговизна медикаментов и т.д.) (Степень А);
· наличие осложнений ГЭРБ (например, пищевод Баррета, пептические стриктуры и др.);
· наличие экстрапищеводных проявлений (бронхиальная астма, осиплость, кашель, боль в груди, аспирация).
Предоперационное обследование
:
Цель предоперационного обследования выбор подходящих пациентов с рефлюксом для хирургического лечения.
Подходы в отношении обьема и порядка предоперационных исследований
:
· ЭГДС с биопсией - подтверждает диагноз ГЭРБ, а также идентифицирует другие причины нарушений эзофагогастральной слизистой и позволяет взять биопсию;
· рН-метрия;
· пищеводнаяманометрия - чаще проводится до операции и позволяет определить состояния, которые могут быть противопоказаниями к фундопликации (такие как ахалазия пищевода), или изменить тип фундопликации, согласно индивидуальному подходу, основанному на моторике пищевода;
· исследование с бариевой взвесью -для пациентов с большой грыжей пищеводного отверстия диафрагмы, у которых есть укорочение пищевода.
Пациенты, подвергшиеся лапароскопической антирефлюксной операции,должны быть проинформированы до операции о возможной частоте рецидивов симптомов и возврате к препаратам, снижающим кислотность (Степень А).
Выявление пищевода Баррета с аденокарциномой, вовлекающей в процесс подслизистый слой или глубже, исключает пациента из планированных на антирефлюксную операцию и требует полную онкотерапию (эзофагэктомия, химио-терапия, и/или лучевая терапия), соответствующую стадии процесса.
Профилактические мероприятия:
· антирефлюксные мероприятия;
· антисекреторная терапия;
· обязательная поддерживающая терапия;
· динамическое наблюдение за больным для мониторинга (эндоскопического с биопсией по показаниям) осложнений(выявление пищевода Барретта).
Дальнейшее ведение:
Динамическое наблюдение за больными для мониторинга осложнений, выявления пищевода Барретта и медикаментозного контроля симптомов. Кишечная метаплазия эпителия является морфологическим субстратом пищевода Барретта. Факторы его риска: изжога чаще 2 раз в неделю, длительность симптомов более 5 лет.
При установленном диагнозе пищевода Барретта для выявления дисплазии и аденокарциномы пищевода следует проводить контрольные эндоскопические и гистологические исследования через 3, 6 месяцев и далее ежегодно на фоне поддерживающей терапии ИПП. При прогрессировании дисплазии до высокой степени решают вопрос об оперативном лечении (эндоскопическом или хирургическом) в специализированном учреждении республиканского уровня.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
· купирование клинических симптомов;
· заживление эрозий;
· предотвращение или устранение осложнений;
· повышение качества жизни.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ (УДА)
Показания для экстренной госпитализации:
· кровотечение с язв пищевода;
· стриктуры пищевода.
Показания для плановой госпитализации:
· неэффективность медикаментозного лечения (неадекватный контроль симптомов, тяжелая регургитация, не контролируемое подавление кислотности и/или побочные эффекты медикаментозного лечения);
· осложнения ГЭРБ (пищевод Барретта, пептические стриктуры);
· если имеются экстрапищеводные проявления (астма, осиплость, кашель, боль в груди, аспирация).
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Гастроэнтерология. Национальное руководство / под редакцией В.Т. Ивашкина, Т.Л. Лапиной – М.ГЭОТАР-Медиа, 2012, - 480 с. 2) Диагностика и лечение кислотозависимыххеликобактерассоциированных заболеваний. Под ред. Р.Р.Бектаевой, Р. Т. Агзамовой, Астана, 2005 – 80 с. 3) С. П. Л. Трэвис. Гастроэнтерология: пер. с англ. / Под ред. С.П.Л.Трэвиса и др. – М.: Мед лит., 2002 – 640 с. 4) Manual of gastroenterology: diagnosis and therapy. Fourth edition. / CananAvunduk–4th ed., 2008 - 515 p. 5) Practical Manual of Gastroesophgeal Reflux Disease /Ed.by Marcelo F. Vela, Joel E. Richter and Jonh E. Pandolfino, 2013 –RC 815.7.M368 6) Профилактика и лечение хронических заболеваний верхних отделов желудочно-кишечного тракта / под редакцией В.Т.Ивашкина.-3-е изд., перераб. и доп.- МЕДпресс-информ, 2014.-176 с. 7) Dyspepsia and gastrooesophageal reflux disease: investigation and management of dyspepsia, symptoms suggestive of gastro-oesophageal reflux disease, or both Clinical guideline (update) Methods, evidence and recommendations September 2014 https://www.nice.org.uk/guidance/cg184/chapter/1-recommendations 2.Evidence-Based Gastroenterology and Hepatology, Third Edition John WD McDonald, Andrew K Burroughs, Brian G Feagan and M Brian Fennerty © 2010 Blackwell Publishing Ltd. ISBN: 978-1-405-18193-8 8) 8.Диагностика внепищеводных проявлений гастроэзофагеальнойрефлюксной болезни / Н.А.Ковалева [и др.] // Рос.мед. журн. – 2004. – № 3. – С. 15-19. 9) Диагностика и лечение гастроэзофагеальнойрефлюксной болезни: пособие для врачей / В.Т.Ивашкин [и др.]. – М., 2005. – 30 с. 10) The montreal definition and classification of gastroesophageal reflux disease: a global evidence-based consensus / N. Vakil // Am. J. Gastroenterol. – 2006. – Vol. 101. – P. 1900-2120. 11) Peterson W.L. Improving the Management of GERD. Evidence-based therapeutic strategies / W.L. Peterson ; American Gastroenterological Association. – 2002. – Access mode: http://www.gastro.org/user-assets/documents/GERDmonograph.pdf. 12) Гастроэзофагеальнаярефлюксная болезнь: учеб.-метод. пособие / И.В. Маев [и др.]; под ред. И.В. Маева. – М. : ВУНМЦ МЗ РФ, 2000. – 52 с. 13) Л И Аруин В А Исаков. Гастроэзофагеальнаярефлюксная болезнь и Helicobacterpylori. Клин медицина 2000 № 10 С 62 - 68. 14) В Т Ивашкин А С Трухманов Болезни пищевода Патологическая физиология клиника диагностика лечение. М: «Триада – Х» 2000 178 с 15) Кононов А В Гастроэзофагеальнаярефлюксная болезнь: взгляд морфолога на проблему. Рос журн гастроэнтерологии гепатологии и колопроктологии 2004.- Т 14 № 1 С 71 - 77. 16) Маев И В, Е С Вьючнова Е Г Лебедева Гастроэзофагеальнаярефлюксная болезнь: учебно-методическое пособие. М:ВУНМЦМЗРФ 2000 52 с 17) C.A. Fallone, A.N. Barkun, G. Friedman. Is Helicobacter pylori eradication associated with gastroesophageal reflux disease? Am. J. Gastroenterol. 2000. Vol. 95. P. 914 – 920. 18) Бордин Д.С. Новый подход к повышению эффективности ингибиторов протонной помпы у больного с гастроэзофагеальнойрефлюксной болезнью. Лечащий врач. 2015.- №2. С. 17-22. 19) 19.Лазебник Л.Б., Бордин Д.С., Машарова А.А. и др. Факторы, влияющие на эффективность лечения ГЭРБ ингибиторами протонной помпы// Тер.архив.- 2012.- 2: 16-21. 20) www.drugs.com База данных о лекарственных средствах, поддерживается FDA (USA) 21) Инструкции к применению лекарственных средств базы данных Национального центра экспертизы лекарственных средств и ИМН РК (www.dari.kz) 22) Gastroesophageal Reflux Disease Treatment & Management (www.http://emedicine.medscape.com/article/176595-treatment?src=refgatesrc1#d11) 23) Gastroesophageal reflux disease (GERD) / University of Michigan Health System (UMHS) and the National Guideline Clearinghouse (NGC) / Agency Healthcare Recearch and Qlity (AHRQ) / USA 24) O’Mahony D., O’Sullivan D., Byrne S. et. al. STOPP/START criteria for potentially inappropriate prescribing in older people: version 2 // Age and Ageing. 2014. DOI: 10.1093/ageing/afu145. 25) Körner T1, Schütze K, van Leendert RJ, Fumagalli I, Costa Neves B, Bohuschke M, Gatz G. / Comparable efficacy of pantoprazole and omeprazole in patients with moderate to severe reflux esophagitis. Results of a multinational study / Digestion. 2003;67(1-2):6-13.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Бектаева Роза Рахимовна- доктор медицинских наук, профессор, заведующая кафедрой гастроэнтерологии и инфекционных болезней Медицинский Университет Астана. Председатель Национальной Ассоциация гастроэнтерологов Республики Казахстан.
2) Искаков Бауржан Самикович - доктор медицинских наук, профессор, заведующий кафедрой внутренних болезней №2 с курсами смежных дисциплин Казахского Национального медицинского университета имени С.Д.Асфендиярова, главный внештатный гастроэнтеролог Управления здравоохранения г.Алматы, заместитель Председателя Национальной Ассоциация гастроэнтерологов Республики Казахстан.
3) Макалкина Лариса Геннадиевна - кандидат медицинских наук, доцент кафедры клинической фармакологии интернатуры АО «Медицинский Университет Астана», Астана.
Указание на отсутствие конфликта интересов: нет.
Рецензенты
:
1) Шипулин Вадим Петрович - доктор медицинских наук, профессор, заведующий кафедрой внутренней медицины №1 Национального медицинского университета им.А.А.Богомольца. Украина. Киев.
2) Бекмурзаева Эльмира Куанышевна - доктор медицинских наук, профессор, заведующая кафедрой терапии бакалавра Южной-Казахстанской фармацевтической академии. Республика Казахстан. Шымкент.
Условия пересмотра протокола: пересмотр протокола через 5 лет после его опубликования с даты его вступления в действие или при наличии новых методов диагностики и лечения с уровнем доказательности.
Приложение 1
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ НА ЭТАПЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ:
Диагностика и лечение на этапе скорой неотложной помощи:
· сбор жалоб, анамнеза заболевания и жизни;
· физикальное обследование.
Диагностические критерии (УД - D) :
Жалобы и анамнез:
Жалобы:
· изжога (упорная, мучительная) как после еды, так и натощак;
· боль в грудной клетке (жгучего характера) усиливающаяся при физической нагрузке и наклонах;
· чувство дискомфорта загрудиной области;
· потеря веса;
· снижение аппетита;
· кашель и приступы удушья в ночное время;
· осиплость голоса к утру;
· рвота кровью.
Анамнез:
· постоянный прием кислотоснижающих препаратов и антацидов;
· возможно наличие у больного пищевода Баррета.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
 ukgh.ru Анатомия почек. Болезни желудка.
ukgh.ru Анатомия почек. Болезни желудка.


